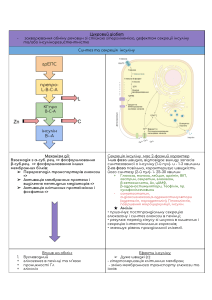
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ ЗАПОРІЗЬКИЙ ДЕРЖАВНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТ КАФЕДРА ГОСПІТАЛЬНОЇ ПЕДІАТРІЇ Реферат на тему ЦУКРОВИЙ ДІАБЕТ ТИПУ І Виконала: студентка 5-го курсу, ІІ мед.факультету, 35 групи Сірук Ірина Запоріжжя 2022 ЗМІСТ КЛАСИФІКАЦІЯ ЦУКРОВОГО ДІАБЕТУ............................................................................................................... 3 ЕТІОЛОГІЯ І ПАТОГЕНЕЗ ..................................................................................................................................... 3 КРИТЕРІЇ ДІАГНОСТИКИ ..................................................................................................................................... 4 КЛІНІЧНА КАРТИНА ............................................................................................................................................ 5 ПАРАКЛІНІЧНІ ДОСЛІДЖЕННЯ .......................................................................................................................... 5 УСКЛАДНЕННЯ ................................................................................................................................................... 6 ЛІКУВАННЯ ......................................................................................................................................................... 6 Список використаної літератури ...................................................................................................................... 9 2 Цукровий діабет - це захворювання обміну речовин різної етіології, яке характеризується хронічною гіперглікемією, що виникає в результаті порушення секреції чи дії інсуліну або обох факторів одночасно. Класифікація цукрового діабету (ВООЗ , 1999). Цукровий діабет типу 1 (деструкція (3-клітин, що зазвичай призводить до абсолютної інсулінової недостатності): А. Автоімунний. Б. Ідіопатичний. Цукровий діабет типу 2 (з переважною резистентністю до інсуліну та відносною інсуліновою недостатністю або з переважно секреторним дефектом та резистентністю до інсуліну або без неї). Гестаційний цукровий діабет. Інші специфічні типи. Достовірні класи ризику: • діти з діабетичною спадковістю; • монозиготні близнюки від батьків, хворих на діабет; • діти, народжені з масою тіла понад 4 кг, та їхні матері; жінки, які народили мертву дитину з великою масою тіла або з нормальною масою тіла, але гіперплазією острівкового апарату підшлункової залози; • • особи з ожирінням; пацієнти з ендокринними хворобами, які супроводжуються надмірною продукцією контрінсулярних гормонів. • У дитячому віці переважно зустрічається цукровий діабет типу 1, який розвивається внаслідок деструкції (3-клітин, з наступною абсолютною інсуліновою недостатністю. ЕТІОЛОГІЯ І ПАТОГЕНЕЗ Встановити причину цукрового діабету (ЦД) типу 1 у дитини найчастіше не вдається. Близько 20 % дітей мають родичів, хворих на ЦД. Тобто, за сучасними даними, це генетично зумовлена патологія, Підвищення сприйнятливості до хвороби зумовлене одним або кількома антигенами. Сімейний характер хвороби 3 виявлено у 12—75 % обстежених хворих. Реалізація патологічного процесу провокується зовнішніми чинниками. Провокаційними чинниками є: у 20 % дітей — вірусні інфекції, у 7—10 % — психічна та фізична травма, у 3—4 % — профілактичні щеплення (АКДП, ДП, протикорові, проти епідпаротиту, введення гаммаглобуліну). Порушення обміну вуглеводів: утруднений транспорт глюкози у м’язову і жирову тканину; пригнічення окиснення глюкози на шляху фосфори- лювання у зв’язку зі зниженням активності основних ферментів її перетворення (гексокінази, глюкокінази); зменшення синтезу глікогену в печінці у зв’язку зі зниженням активності глікогенсинтетази; посилення гліконеогенезу (тобто утворення глюкози з невуглеводів — білків і жирів). Посилення інших типів окиснення глюкози: анаеробне розщеплення — внаслідок чого в тканинах утворюється підвищена кількість молочної кислоти. Рівень молочної кислоти становить 42,2 ммоль/л, норма—0,63—1,3 ммоль/л. Виділення її в кров носить назву гіперлак- тацидемії, що поглиблює діабетичний ацидоз. Якщо рівень глюкози в крові становить 9,5—10 ммоль/л — це глюкозурія. Збільшення кількості сечі — поліурія — на 1 г глюкози припадає 20—40 мл виділеної сечі. Полідипсія вторинна — зумовлена значною втратою рідини (поліурією). Зумовлена зневодненням, пригніченням функції слинних залоз і, як наслідок, виникає сухість слизових оболонок ротової порожнини, глотки у зв’язку з підвищенням рівня натрію хлориду в крові. Порушення жирового обміну. Зниження синтезу жиру, посилений ліполіз, мобілізація жиру з депо. Відкладання надлишку жиру в гепатоцитах — жирова інфільтрація печінки. У кров надходить підвищена кількість вільних жирних кислот, які замінюють глюкозу і виступають як енергетичний матеріал. У печінці в умовах зниженого вмісту глікогену зменшується перетворення ацетил КоА в циклі Кребса, утворюються недоокиснені продукти жирового обміну в підвищеній кількості, кетонові тіла (р-оксимасляна, ацетооцтова кислоти, ацетон). Розвивається характерний для компенсованого діабету кетоацидоз. Порушення білкового обміну. Пригнічення синтезу білка в дітей є причиною затримки росту, підвищення його розпаду. КРИТЕРІЇ ДІАГНОСТИКИ Симптоми діабету (полідипсія, поліурія і втрата маси тіла, що не має іншого пояснення) поряд із випадковим виявленням глюкози у плазмі крові >11,1 ммоль/л. Випадковим означає — у будь-яку пору дня, без зв’язку з часом останнього споживання їжі. 1. Рівень глюкози в плазмі крові натше > 7,0 ммоль/л. Натще означає, що пацієнт не повинен споживати їжу щонайменше 10 год перед обстеженням. 2. 4 При проведенні стандартного глюкозотолерантного тесту (СІТ І) рівень глюкози в плазмі крові через 2 год після перорального приймання 1,75 г/кг глюкози >11,1 ммоль/л. Цей тест застосовувати в рутинній клінічній практиці не рекомендують. 3. Діагноз цукрового діабету має бути підтверджений повторним дослідженням в інший день з використанням одного з описаних тестів. КЛІНІЧНА КАРТИНА — — — — — — — — — — — — — поліурія, полідипсія, поліфагія; втрата маси тіла; нічне нетримання сечі; сухість слизових оболонок ротової порожнини; свербіж шкіри і слизових оболонок; підвищена нервова збудливість; біль у животі, нудота, блювання (особливо при кетоацидозі); діабетичний рум’янець; запах ацетону з рота; стоматит, зокрема ангулярний; часті інфекції; фурункульоз, ячмінь; порушення зору. Параклінічні дослідження Обов’язкові лабораторні: • гіперглікемія; • глюкозурія (зазвичай з’являється при рівні глікемії більше ніж 8,88 ммоль/л). Кетонурія Додаткові лабораторні дослідження: • рівень С-реактивного протеїну в сироватці крові знижений або він від¬сутній; • підвищений рівень фруктозаміну; • наявність автоантитіл до антигенів р-клітин, інсуліну та до різних ізоформ глутаматдекарбоксилази. 5 УСКЛАДНЕННЯ Гострі: — — — — — — — — діабетичний кетоацидоз; кетоацидотична кома; гіперосмолярна кома; гіпоглікемія, гіпоглікемічна кома; молочнокисла (лактоацидотична) кома. Хронічні: — — — — ангіопатії (ретинопатія, нефропатія, ангіопатія ніг); невропатія (периферична, центральна, автономна); синдром Моріака, синдром Нобекура; ураження шкіри (дермопатія, ліпоїдний некробіоз, ліподистрофія, хронічна пароніхія); синдром діабетичної кисті (хайропатія, контрактура Дюпюїтрена); синдром діабетичної ступні, суглоб Шарко; нефропатія IV стадії (стадія протеїнурії) або V стадії із ХНН; діабетична автономна невропатія різних органів, соматична полінейропатія з вираженим больовим синдромом; діабетична енцефалопатія; діабетична катаракта, у т.ч. зі зниженням зору; діабетичні макроангіопатії; діабетична остеоартропатія, хайропатія II—III стадії; затримка фізичного і статевого розвитку (синдром Моріака та Нобекура); хворі потребують постійного введення інсуліну. — — — — — — — — — — — ЛІКУВАННЯ Лікування проводять постійно. Показання до госпіталізації в ендокринологічне відділення: вперше виявлений ЦД за відсутності діабетичного кетоацидозу (ДКА) — для корекції лікування; декомпенсація ЦД, у т.ч. при супутніх хворобах, яка не коригується в амбулаторних умовах; швидке прогресування хронічних ускладнень ЦД. Показання до термінової госпіталізації у відділення або палату інтенсивної терапії: гострі ускладнення ЦД (кома); 6 1. виражене зневоднення; приєднання інфекцій; порушення психіки дитини. Дієтотерапія: дієта № 9. Харчування різноманітне, адаптоване за віком, відповідне до фізичної активності та режиму введення інсуліну. — Споживати жири маленьким дітям не забороняється, але не бажане дітям старшого віку і підліткам. Якщо дитина захворіла на ЦД у ранньому віці, грудне вигодовування рекомендується подовжити щонайменше до шестимісячного віку. — Добову енергетичну цінність їжі для дитини розраховують за формулою: 4187 кДж (1000 ккал) + 419 кДж (100 ккал) на кожен рік життя. З отриманої кількості вуглеводів має бути 50—55 %, жирів — 30 %, білків — 15—20 %. — 2. Дозоване фізичне навантаження (ФН): ранкова гімнастика, дозована ходьба, ЛФК, заняття спортом тощо. ФН потребує коригування дієти і зменшення дози інсуліну короткої дії відповідно до енерговитрат. — — ФН рекомендується через 1—2 год після їди. — До, під час і після ФН слід вимірювати рівень глюкози в крові. Протипоказане інтенсивне ФН при глікемії вище 12—14 ммоль/л, оскільки це може спровокувати розвиток кетоацидозу. — 3. Інсулінотерапія. Для лікування дітей і підлітків рекомендують тільки людські генно-інженерні інсуліни або інсулінові аналоги. Використовують препарати ультракороткої, короткої дії, середньої тривалості, тривалої дії та суміші інсулінів різної тривалості дії в різному співвідношенні. Доза інсуліну для першої ін’єкції залежить від віку дитини і ступеня гіперглікемії: • у дітей перших років життя — 0,5—1 ОД; • у школярів — 2—4 ОД; • у підлітків — 4—6 ОД. Диспансерне спостереження педіатра, ендокринолога пожиттєве. Дитину оглядають 1 раз на місяць (за потреби частіше). Контроль глюкози проводять 1 раз на місяць. Клінічні аналізи крові та сечі — 2 рази на рік. Оцінювання фізичного і 7 статевого розвитку, інструментальні дослідження (реовазографія, ЕКГ), консультації офтальмолога, невропатолога, стоматолога — 1 раз на рік. 8 Список використаної літератури Педіатрія з курсом інфекційних хвороб та основами імунопрофілактики: П74 Підручник / С.К.. Ткаченко, Р.І. Поцюрко, Л.В. Беш та ін.; за ред. С.К. Ткаченко, Р.І. Поцюрка. — 2-е вид., переробл. і доп. — К.: ВСВ “Медицина”, 2010. — 552 с 9