Репродуктивное здоровье женщин России
реклама
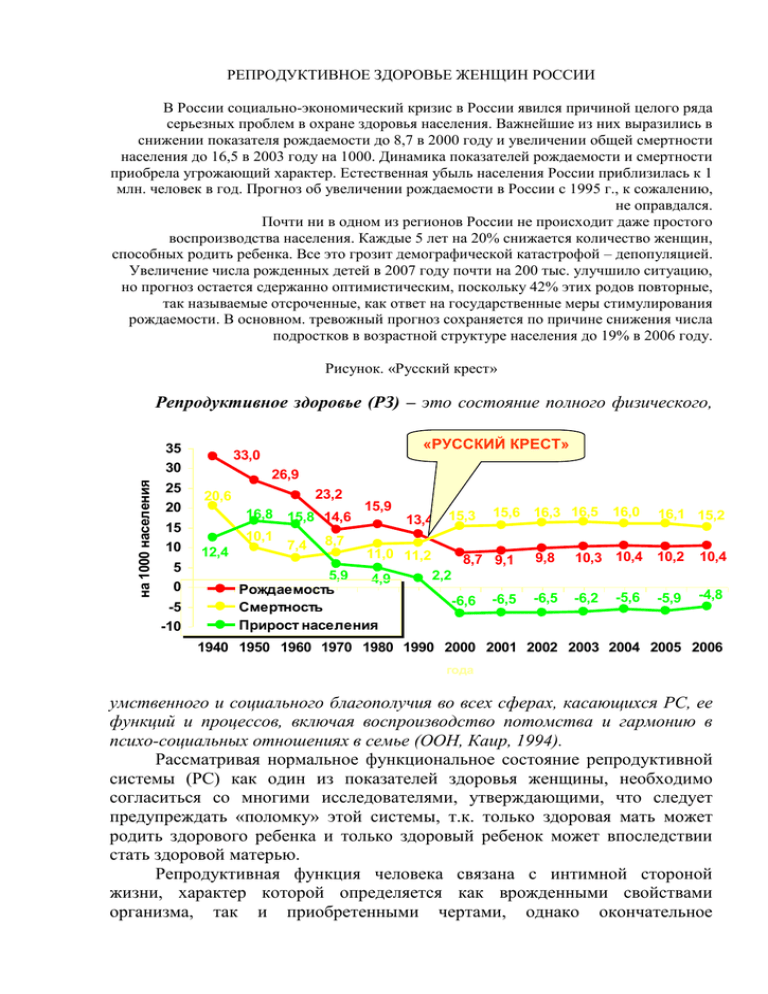
РЕПРОДУКТИВНОЕ ЗДОРОВЬЕ ЖЕНЩИН РОССИИ В России социально-экономический кризис в России явился причиной целого ряда серьезных проблем в охране здоровья населения. Важнейшие из них выразились в снижении показателя рождаемости до 8,7 в 2000 году и увеличении общей смертности населения до 16,5 в 2003 году на 1000. Динамика показателей рождаемости и смертности приобрела угрожающий характер. Естественная убыль населения России приблизилась к 1 млн. человек в год. Прогноз об увеличении рождаемости в России с 1995 г., к сожалению, не оправдался. Почти ни в одном из регионов России не происходит даже простого воспроизводства населения. Каждые 5 лет на 20% снижается количество женщин, способных родить ребенка. Все это грозит демографической катастрофой – депопуляцией. Увеличение числа рожденных детей в 2007 году почти на 200 тыс. улучшило ситуацию, но прогноз остается сдержанно оптимистическим, поскольку 42% этих родов повторные, так называемые отсроченные, как ответ на государственные меры стимулирования рождаемости. В основном. тревожный прогноз сохраняется по причине снижения числа подростков в возрастной структуре населения до 19% в 2006 году. Рисунок. «Русский крест» Репродуктивное здоровье (РЗ) – это состояние полного физического, на 1000 населения 35 30 25 20 15 10 5 0 -5 -10 «РУССКИЙ КРЕСТ» 33,0 26,9 20,6 12,4 23,2 16,8 15,8 14,6 10,1 7,4 8,7 15,9 13,4 15,3 11,0 11,2 5,9 4,9 Рождаемость Смертность Прирост населения 15,6 16,3 16,5 16,0 16,1 15,2 8,7 9,1 9,8 10,3 10,4 10,2 10,4 -6,5 -6,5 -6,2 -5,6 -4,8 2,2 -6,6 -5,9 1940 1950 1960 1970 1980 1990 2000 2001 2002 2003 2004 2005 2006 года умственного и социального благополучия во всех сферах, касающихся РС, ее функций и процессов, включая воспроизводство потомства и гармонию в психо-социальных отношениях в семье (ООН, Каир, 1994). Рассматривая нормальное функциональное состояние репродуктивной системы (РС) как один из показателей здоровья женщины, необходимо согласиться со многими исследователями, утверждающими, что следует предупреждать «поломку» этой системы, т.к. только здоровая мать может родить здорового ребенка и только здоровый ребенок может впоследствии стать здоровой матерью. Репродуктивная функция человека связана с интимной стороной жизни, характер которой определяется как врожденными свойствами организма, так и приобретенными чертами, однако окончательное формирование РС происходит под влиянием национальных, культурных и религиозных традиций, а также социально-экономических факторов. Именно они, в основном, и определяют половые отношения, которые прошли такую же сложную и длительную эволюцию, как и само человечество. А смысл сексуальных взаимоотношений заключается в сохранении популяции, и тем самым в обеспечении непрерывности жизни человека как биологического вида. Поэтому проблема рождения здорового потомства и сохранения репродуктивного здоровья женщин выходит за рамки медицинской и становится социальной, требующей своего решения на государственном уровне. Какова ситуация с РЗ в мировом масштабе? В развитых странах Западной Европы и Северной Америки, а также странах Восточной Европы и европейской части СНГ прирост населения уменьшился, т.к. там, в семье предпочитают иметь меньше детей и применяют с этой целью все больше современных контрацептивных средств. В развивающихся странах Азии, Африки и Латинской Америки прирост населения остается высоким в связи с традициями и тем, что дети зачастую являются гарантией социального обеспечения бедных слоев населения, семейной ценностью, а многодетность – национальной традицией. Таким образом, в настоящее время демографическая ситуация в мире характеризуется: резким снижением рождаемости и темпов роста численности населения и его постарением в странах Европы и Северной Америки; быстрым увеличением численности населения, высокими показателями материнской и детской смертности в развивающихся странах. В этой связи депопуляция России в целом соответствует трендам цивилизованных стран, но ее темпы в 5 раз превышают европейский показатель, что и позволило президенту В.В. Путину в 2006 году декларировать «демографический кризис». В то же время, наряду с реальной или надуманной угрозой перепроизводства населения, на планете существует другая проблема – увеличение числа бездетных семей. При частоте бесплодия 15% возникает социально-демографическая проблема государственного масштаба. В этих условиях необходимо контролировать рождаемость, что в последнее время программируется во многих странах на государственном уровне и становится важнейшим элементом национального развития, благополучного состояния людских и природных ресурсов. Из развивающихся стран лишь КНР может реально управлять демографией в своей стране, а самым известным является пример Сингапура, где за 20 лет жесткого ограничения рождаемости впервые в регионе достигнуты показатели материнской и детской смертности, соответствующие таковым в Западной Европе. Ежегодно в мире беременеют более 200 миллионов женщин. Чуть более у половины из них беременность заканчивается родами. А вот для полмиллиона женщин беременность заканчивается трагически – они погибают. Большинство специалистов считают материнскую смертность (МС) интегральным показателем здоровья женщин и отражающим популяционный итог взаимодействий экономических, экологических, культурных, социально-гигиенических и медико-организационных факторов. Термин «Материнская смертность» принят в большинстве стран мира. В соответствии с рекомендациями ВОЗ и МКБ-Х пересмотра под этим термином регистрируются все случаи смерти женщин, обусловленной беременностью, независимо от ее продолжительности и локализации, наступившей во время беременности или в течение 42 дней после ее завершения от состояния, связанного с беременностью, отягощенного ею или ее ведением, кроме несчастных случаев или случайно возникших обстоятельств. Расчет коэффициента материнской смертности производится в соответствии с вышеприведенным определением на 100.000 живорожденных: Коэффициент материнской смертности = Число умерших беременных (с начала беременности), рожениц и родильниц в течение 42 дней после прекращения беременности 100 000 Число живорожденных Как видно, данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, акушерской и экстрагенитальной патологии), рожениц и родильниц. Многофакторная зависимость этого показателя, и в первую очередь, его социальноэкономическая детерминированность, несомненна и подтверждается данными мировой статистики. Если в регионах с высокоразвитой экономикой материнская смертность составляет менее 20 случаев на 100 тыс. живорожденных, то в регионах с развивающейся экономикой она соответствует - 480, достигая в отдельных странах более 1500 случаев материнской смертности на 100 тыс. живорождений. При этом среднемировой показатель составляет 430. На развивающиеся страны приходится свыше 99% случаев смерти и более половины из них – на государства Азии. Доля родов в развивающихся странах составляет 86% от числа родов во всем мире. На каждую женщину, которая умирает в развитых странах в связи с выполнением своей репродуктивной функции, в странах «третьего мира» умирает 99. В некоторых странах деторождение является ведущей причиной смертности женщин репродуктивного возраста. Так, 28% всех рождений и 46% материнских потерь во всем мире приходится на три азиатские страны Индию, Пакистан и Бангладеш. В Индии за один день умирает столько женщин от осложнений беременности и родов, сколько в Западной Европе за целый год. Нынешняя ситуация в странах «третьего мира» аналогична той, которая существовала в развитых государствах 100 лет назад. Главными медицинскими факторами, определяющими высокий показатель материнской смертности в развивающихся странах, являются частые беременности с коротким интергенетическим интервалом, плохие санитарногигиенические условия, отсутствие адекватной дородовой диагностики, плохое медицинское просвещение населения, недостаток медикаментов, высокая общая заболеваемость населения, дефекты питания и, что наиболее важно, отсутствие поддержки со стороны государства (важнейший фактор в условиях слаборазвитой страны). По мнению некоторых специалистов, внедрение в странах, вносящих основную долю в мировую статистику материнской смертности, «примитивных» медикоорганизационных форм обслуживания населения (учет и контроль), позволит значительно снизить материнские потери. Бессмысленно, например, в Афганистан (показатель материнской смертности – 1700 на 100 тыс. живорожденных) поставлять дорогостоящую диагностическую аппаратуру, а вот наладить систему диспансерного наблюдения за беременными и медицинскую помощь в родах - вполне реально. В соседнем Туркменистане, унаследовавшем систему организации медицинской помощи беременным и родильницам, разработанную в бывшем СССР, уровень материнской смертности в 20! раз ниже (86 на 100 тыс. живорожденных). Недаром до сих пор действует Декларация ВОЗ 1978 года, рекомендующая советскую систему первичной медико-санитарной помощи всем развивающимся странам. Таким образом, весьма актуальным аспектом борьбы с материнскими потерями является региональная оценка уровня материнской смертности, которая послужит основой для выработки первоочередных мероприятий, позволяющих в короткие сроки и значительно сократить показатели материнской смертности в той или иной стране. Так называемая этапность приоритетов, учитывающая экономические, культурно-образовательные, социально-гигиенические и медико-организацион-ные особенности страны или региона, позволяет целенаправленно распределять финансовые средства мирового сообщества, выделяемые для борьбы с материнскими потерями. Россия не является исключением в выборе собственных приоритетов в борьбе с материнской смертностью. В РФ показатель материнской смертности остается высоким по сравнению с экономически развитыми странами и составляет в последние годы в среднем 25 на 100 тыс. живорожденных. Это в несколько раз выше, чем в США, Великобритании, Франции, Германии, и в десять раз выше, чем в Канаде, Швеции и Швейцарии. Кроме того, в России сложилась парадоксальная демографическая ситуация: уровень рождаемости соответствует показателям экономически развитых стран (за последнее десятилетие он сократился вдвое), а уровень материнской смертности - показателям развивающихся стран, данные факты заставляют обратить внимание на организацию и качество медицинской помощи беременным. Вторым весьма важным показателем уровня развития государства является показатель перинатальной смертности. Напрямую он зависит от социально-экономических условий, в которых живет население, в том числе и беременные женщины, а также от системы организации службы репродуктологии. Перинатальная смертность – это случаи смертность плодов и новорожденных с 22 недель беременности до 7 суток жизни. В экономически развитых странах отмечается относительно низкий уровень ПС, который в среднем составляет 10-12‰. Минимальный уровень ПС наблюдался в Японии и равнялся 5‰. Следует отметить, что только 25-35% перинатальных потерь и заболеваемости в перинатальный период приходится на долю доношенных, а 65-75% – на недоношенных, что ставит во главу угла проблему невынашивания беременности, которая остается одной из наиболее сложных в практическом акушерстве. Несмотря на существующий прогресс, достигнутый за последние десятилетия в акушерстве и гинекологии, в РФ каждая пятая желанная беременность прерывается самопроизвольно, что приводит не только к медицинским, но и демографическим потерям – в стране не рождается 180 000 желанных детей. Частота самопроизвольных выкидышей составляет от 15 до 20% от всех желанных беременностей. Для РФ, где более 40 % первых беременностей прерываются искусственными абортами, наиболее существенную роль в генезе невынашивания играет хронический персистирующий эндометрит, сопровождающий каждую 4-ю нормальную беременность. Именно хронический аутоиммунный эндометрит остается причиной невынашивания, в 2 раза более значимой, чем дефицит прогестерона, обнаруживаемый не более чем у 12 % женщин с ранним невынашиванием. Основными причинами МС и ПС являются: инфекционные процессы, различные нарушения соматического и репродуктивного здоровья женщин, т.е. низкий индекс здоровья населения, которые формируются в подростковом возрасте. Здесь мы подошли к еще одной проблеме современной репродуктологии. На Земле более 1 млрд. человек находятся в возрасте от 10 до 19 лет, т.е. являются подростками. Это период бурных физиологических и психологических изменений в организме. К сожалению, это и период неопытности, экспериментаторства, своеволия, недисциплинированности, асоциальности в сочетании с целеустремленностью и желанием учиться, осваивать профессию. Именно последними качествами нужно воспользоваться для обучения принципам планирования семьи. В стране отмечается прогрессивное ухудшение качества здоровья детей, подростков и женщин фертильного возраста. Например, среди выпускниц средних школ Екатеринбурга соматические заболевания составляют 80%. Согласно данным диспансеризации детей 2002 г., за последние 20 лет число абсолютно здоровых девушек снизилось с 28,3% до 6,3%. 75% школьниц имеют хронические заболевания, которые могут сказаться на репродуктивной функции. К ним относятся болезни сердечно-сосудистой, кроветворной, пищеварительной, дыхательной, мочевыделительной и эндокринной систем. В предыдущие десятилетия частота хронических соматических заболеваний составила 54,2%. За последние 10 лет увеличилась и частота гинекологических заболеваний среди девочек-школьниц: воспалительных – в 3 раза, нарушений менструальной функции и болезней мочеполовой системы - в 1,5 раза. По данным литературы, в России частота гинекологических заболеваний у 15-летних девочек-подростков составляет 77,6%, а к 17 годам достигала 92,5%. Данные (1999-2000 г.г.) по г. Москве значительно ниже, но также достигают почти 50 %. У живущих половой жизнью подростков частота гинекологической патологии в 3 раза выше, чем у их сверстниц, не вступавших в половую связь. В основном это связано с наблюдаемым сейчас в мире ростом сексуальной активности молодежи. Исследования, проведенные в Англии, США, Канаде, Австрии, России и других странах, показали, что около 25-35% девушек имели сексуальные контакты до 16 лет, а в возрасте 16-19 лет – от 40 до 70%. При этом подросткам свойственны случайный характер половых связей, безграмотность в вопросах профилактики заболеваний, передающихся половым путем (ЗППП) и нежелательной беременности. Ежегодно в мире беременеют от 5 до 10% девушек в возрасте от 13 до 17 лет. Среди стран Запада наибольший уровень подростковой фертильности в США – 114 беременностей на 1 тыс. девушек-подростков, а наименьший в Нидерландах – 10 на 1 тыс. В странах Восточной Европы средний уровень подростковой фертильности составляет 37. По данным нашего исследования в г. Москве 46% девушек уже имеют сексуальный опыт. Средний возраст начала половой жизни составил 15,8 ± 0,1 (размах от 12 до 18) лет. Утешающим фактом является то, что две трети (66,6%) опрошенных имеют постоянного полового партнера. Большинство подростков не стремится обзаводиться детьми в ближайшие годы - даже среди замужних, по меньшей мере, 2/3 в большинстве стран хотят повременить с рождением детей. Однако, помимо желания женщины в отношении рождения детей, на возможность использования ею контрацептивов оказывают влияние: семейное положение, ожидания ее семьи, нормы окружающего общества, доступность контрацептивных средств и медицинских услуг. В Африке не более 20% замужних используют какой-либо метод контрацепции, аналогично низкий уровень использования методов регулирования рождаемости отмечается на Ближнем Востоке. В Азии этот показатель варьирует от 5% (Индия, Пакистан) до 40% (Индонезия, Пакистан). В станах Латинской Америки уровень использования контрацептивных средств находится в пределах от 30 до 53%. В развивающихся странах уровень осведомленности взрослых женщин о современных методах контрацепции низок, о них знают менее 50%. Помимо этого, в некоторых странах, где половая жизнь незамужних подростков считается неприемлемой, доступ молодых женщин к услугам по регулированию рождаемости ограничен по закону. Большинство женщин не знают, где можно получить контрацептивы и как ими пользоваться. В странах Западной Европы уровень использования методов регулирования рождаемости колеблется от 52 до 75%. Сами же подростки считают, что вопросы гигиены и физиологии половой системы, проблемы секса и контрацепции должны быть включены в программу преподавания с 10 лет, а некоторые – с 7-летнего возраста. А в целом вопрос сексуального просвещения в школах – самый нерешаемый во всем мире, как в США, так и в России: нигде школьная администрация не хочет допускать специалистов-репродуктологов в учебные классы, даже в выпускные, мотивируя свое нежелание тем, что «чем больше дети будут знать о безопасном сексе, тем больше им будут заниматься». Администрация школ при поддержке священнослужителей отвергает даже безобидные программы валеологии как науки о здоровье в целом. Установлено, что фактором успешного использования контрацепции, является открытость общества по вопросам сексуальности. Дело в том, что при одинаковой сексуальной активности подростков уровень беременности в США в 7 раз выше, чем в Нидерландах. Объясняется эта разность тем, что в Нидерландах вопросы, связанные с сексуальностью, могут вполне свободно и открыто обсуждаться в семье, школе, в средствах массовой информации и между самими подростками. В результате уровень беременности и инфекций, передаваемых половым путем (ИППП), в стране постоянно снижается. И, наоборот, в обществах, где открытое обсуждение проблем сексуальности является «табу», молодым людям трудно получить информацию относительно того, как предотвратить нежелательную беременность и ИППП. Деторождение для женщин младше 17 лет связано с высоким риском для здоровья из-за физической незрелости. Вероятность выкидыша, преждевременных родов и мертворождения выше для девочек, особенно не достигших 15 лет, по сравнению с женщинами репродуктивного возраста. Вероятность смерти девушек-подростков от причин, связанных с беременностью, вчетверо больше по сравнению с женщинами старше 20 лет. Ежегодно приблизительно 14 млн. молодых женщин в возрасте от 15 до 19 лет становятся матерями, из них 80% живут в развивающихся странах Азии, Африки и Латинской Америки. У 60% несовершеннолетних роды протекали с осложнениями: анемия наблюдалась у 50,1% (у взрослых 23%); поздние гестозы – у 40,7% (20%); преждевременные роды – 12,7% (5%); аномалии родовой деятельности – 44,1% (24%) и кровотечения – у 11,01% (4%). Столь большая частота осложнений в родах у подростков связана не только с незрелостью организма, но и с тем, что во всех странах мира некоторые беременные подростки не получают дородового медицинского ухода. К сожалению, одним из решений проблемы подростковой беременности является аборт. Согласно официальной статистике, ежегодно в мире у 5 млн. подростков беременность заканчивается абортом. В большинстве стран на долю подростков приходится более 10% от общего числа абортов, в России частота подростковых абортов колеблется от 10 до 15%. В 2006г. каждый десятый аборт выполнен девочкам в возрасте 14 лет и девушкам 15-19 лет (0,06% и 10,2% соответственно); каждый второй – молодым женщинам 20-29 лет, т.е. в наиболее активном репродуктивном периоде. Негативная тенденция проявляется и в увеличении частоты абортов у подростков до 14 лет в сроке 22-27 недель в данной возрастной категории. В ситуациях, когда аборт запрещен законом или труднодоступен, подростки обращаются к тем, кто тайно в антисанитарных условиях и без соответствующей квалификации предоставляет подобные услуги. В некоторых странах Африки подростки составляют от 25 до 50% женщин, страдающих от осложнений, связанных с абортом. Ежегодно в мире погибают от 30 до 40 тыс. подростков. Всемирная организация здравоохранения более 30 лет назад признала аборт серьезной проблемой здравоохранения многих стран. Аборт, самопроизвольный или искусственный, является одним из наиболее распространенных явлений в акушерской практике, по частоте уступая место лишь деторождению. Ежегодно во всем мире 40-50 миллионов женщин делают аборт, 78% из них живут в развивающихся странах. В структуре причин МС аборт занимает одно из первых мест. На глобальном уровне приблизительно 13% всех материнских смертей обусловлены осложнениями после небезопасного аборта. Помимо того, что ежегодно умирает около 70 тыс. женщин, десятки тысяч страдают от долговременных последствий для здоровья, в том числе от бесплодия. Осложнения после аборта развиваются у каждой третьей женщины, их частота варьирует в пределах 16-55%. Риск возникновения отсроченных осложнений (воспалительные заболевания гениталий, несостоятельность шейки матки, гематометра, плацентарный полип) значительно превышает аналогичный показатель ранних (травма шейки матки, перфорация матки, кровотечение), составляя соответственно 10-35% и 5-18%. Отдаленные осложнения (бесплодие, невынашивание беременности, хронические воспалительные заболевания половых органов, эндокринные нарушения, миома матки, эндометриоз) сопровождаются значительным ухудшением репродуктивного здоровья женщин. В концепции Министерства здравоохранения и социального развития Российской Федерации, касающейся охраны репродуктивного здоровья населения на ближайшие годы, отмечено, что проблема абортов для России имеет национальный характер, особенно на фоне низкой рождаемости. В России сложился стереотип решения проблемы нежелательной беременности путем ее искусственного прерывания, что наносит непоправимый ущерб репродуктивному здоровью нации. Производимое количество абортов в РФ в десятки раз выше, чем в странах с развитой системой планирования семьи. Несмотря на титанические усилия по осуществлению федеральной целевой программы «Планирование семьи» и «Охране репродуктивного здоровья населения» на протяжении последних десятилетий, обеспечившие последовательную тенденцию к снижению числа абортов (на 1000 женщин фертильного возраста) – от 100,3 в 1991г. до 35,6 в 2006г, искусственное прерывание беременности продолжает оставаться основным методом контроля рождаемости в стране. Родами заканчивается только 40% беременностей, столько же прерываются абортом. При этом 28% женщин прерывают первую беременность, в то время как частота осложнений у первобеременных втрое превышает аналогичный показатель у рожавших. Частота гинекологических заболеваний у женщин, первая беременность которых закончилась искусственным абортом, достигает 58,7%, что практически в полтора раза превышает популяционный показатель. Более того, доля абортов у первобеременных, включая подростков, увеличивается. Таким образом, медико-социальная значимость абортов в России определяется его высокой распространенностью, значительным удельным вкладом в структуру материнской смертности, гинекологической заболеваемости, и, косвенно, в структуру демографических потерь. Данная ситуация вызывает тревогу и требует разработки на местах комплекса мер, направленных на снижение числа абортов. Одним из важных шагов на пути повышения эффективности мер по снижению числа абортов и обеспечению их безопасности является принятие Резолюции IV съезда акушеров-гинекологов России, которая определила в качестве приоритетных следующие необходимые меры: «…с учетом сложившейся демографической ситуации провести изучение состояния репродуктивного здоровья женщин, в т.ч. детей (с привлечением смежных специалистов), определить приоритеты и разработать мероприятия по профилактике, лечению и реабилитации нарушений репродуктивной системы; просить Министерство здравоохранения и социального развития РФ при формировании программы государственных гарантий рассмотреть вопрос о замене для первобеременных хирургического аборта на медикаментозный». Эти меры являются лишь первым шагом в направлении «от опасного аборта – к безопасному, от безопасного аборта – к контрацепции» как цивилизованной реализации репродуктивного выбора каждой женщины, каждой семьи. Современные контрацептивные технологии предоставляют широкий спектр возможностей повышения уровня репродуктивного и ментального здоровья женщин фертильного возраста. Наряду с разнообразием методов предупреждения непланируемой беременности (таблетки, влагалищное кольцо, пластырь, внутриматочные контрацептивы, спермиицидные средства), позволяющим каждой женщине подобрать наиболее удобный для себя вариант, современные противозачаточные препараты обладают лечебнопрофилактическими свойствами, которые наиболее ярко представлены у гормональных контрацептивов. Комбинированные гормональные контрацептивы в силу своих фармакологических свойств способны блокировать функциональную активность гипоталамо-гипофизарной системы, подавляя фолликулогенез в яичниках и прекращая ежемесячную овуляцию, обеспечивать постоянный уровень этинилэстрадиола в сыворотке крови, снижать концентрацию простагландинов, вызывать дистрофические изменения в эндометрии, уменьшая тем самым объем менструальной кровопотери, а также повышать вязкость цервикальной слизи. Это снижает риск развития и частоты рецидивов гиперпластических процессов и рака эндометрия, эндометриоза и миомы матки, кист, опухолей и апоплексии яичников, внематочной беременности, предменструального синдрома, воспалительных заболеваний органов малого таза. Ликвидация исходной гипоэстрогении позволяет способствовать эпителизации эктопии шейки матки, активизировать регенеративные процессы в костной ткани, способствовать нормализации биоценоза влагалища. Гормональные контрацептивы с успехом используются на этапе реабилитации после гинекологических заболеваний и аборта, и даже в схемах стимуляции овуляции при ановуляторном бесплодии! Безопасность применения современных гормональных и внутриматочных контрацептивов строго контролируется ВОЗ и оговорена в «Медицинских критериях приемлемости для использования методов контрацепции Всемирной Организации Здравоохранения (пересмотр 2004 года)», которые впервые в мировой практике изданы в переводе на русский язык. Спермицидные препараты, воздействуя на мембрану сперматозоидов, снижают риск развития инфекций, передаваемых половым путем (ИППП), которые оказывают большое воздействие на здоровье женщины и ее способность к деторождению, не говоря уже о том, что правильное применение презервативов является обязательным условием профилактики ВИЧ-инфекции. ИППП могут привести к бесплодию, хронической боли в области малого таза, раку шейки матки и инфицированию младенцев, рожденных инфицированными женщинами. Ежегодно в мире регистрируются приблизительно 250 млн. больных с ИППП, из них 200 млн. больных гонореей. В 2000 г. вирусом СПИДа будет инфицировано 30-40 млн. людей, из них 10 млн. детей плюс еще 10 млн. детей, которые уже потеряли как минимум одного родителя из-за СПИДа. В Африке, особенно в крупных городах, около 40% заболевших СПИДом были беременные, а доля беременных подростков среди них колебалась в различных странах от 20 до 35%. В России отмечается «взрывной» рост (более чем в 36 раз) заболеваемости венерическими заболеваниями. Наибольший прирост сифилиса отмечался у девочек (56,5%), более «скромные» показатели заболеваемости гонореей - в (1,35 раза). Кроме того, среди подростков 15-17 лет отмечался рост заболеваемости трихомониазом в 1,64 раза, хламидиозом – в 9,9 раза, уреаплазмозом и гарднереллезом. Однако истинная частота ИППП значительно выше, поскольку значительная часть пациентов получает лечение вне системы здравоохранения. Сохраняется тенденция к росту числа ВИЧ-инфицированных. Отрицательное влияние на РЗ девушек, особенно в развивающихся странах, оказывает неправильное, обедненное белками, витаминами и микроэлементами питание. Недостаточность белка приводит к анемии, отрицательно влияющей на РС. Недостаточность витаминов А, С, В6 приводит к нарушению процессов инактивации эстрогенов в печени, дефицит витамина Е способствует изменению процессов биосинтеза простагландинов, увеличивает проницаемость сосудистой стенки и нарушает регуляцию функции гипоталамо-гипофизарной области. Дефицит фолиевой кислоты нарушает обмен стероидных гормонов. Уменьшение микроэлементов оказывает неблагоприятное влияние на метаболизм эстрогенов, функцию желтого тела и процессы овуляции. Кроме того, микроэлементы участвуют в процессе гормонообразования, воздействуя, в частности, на центральное звено регуляции менструального цикла. Тревожные данные получены в отношении вредных привычек у девушек-подростков. В различных регионах мира употребляющих алкоголь выявлено от 30 до 70%, курящих от 20 до 30%. Отмечается рост наркомании – в России среди вновь выявленных лиц с данным пристрастием подростки составляли 19,4%. Все это связано с особенностями подростковой психологии, в частности, стремление к независимости, «взрослости» реализуется, к сожалению, в приобщении к псевдосимволам независимой и взрослой жизни. В то же время четко прослеживается связь между наличием вредных привычек и ранним началом сексуальных отношений. По данным ВОЗ, около 70% людей согласны с тем, что планировать число детей необходимо. Остальные (а это почти каждый третий) отвергают ограничение рождаемости, т.к. считают, что в семье должно быть столько детей, «Сколько пошлет Бог». Немаловажным аспектом репродуктологии является отношение к некоторым ее вопросам различных политических и религиозных организаций, которые протестуют против легализации абортов и применения вспомогательных репродуктивных технологий и оказывают давление на законодательные органы. Так, на Филиппинах члены парламента, выступающие против абортов, хотели принять указ о смертной казни для тех, кому делают аборт и производящему аборт. В декабре 1997 г. Польский парламент еще раз рассматривал антиабортный закон, выступая за строгое запрещение абортов, однако Конституционный трибунал 28.05.97 г. отклонил его. В США, помимо борьбы за запрещение абортов, пытаются ограничивать распространение контрацепции и других репродуктивных технологий, прикрываясь религиозными мировоззрениями. И в России есть сторонники примитивной мысли, что запрет абортов может увеличить рождаемость. Это мы уже проходили: с 1936 по 1955 год аборты были запрещены, на рождаемости это никак не сказалось, а нежеланную беременность женщины прерывали «домашними» средствами или криминально. Это повысило материнскую смертность от абортов и заставило страну вернуться в цивилизованное русло репродуктивных прав человека. В конце прошлого года инициаторы нового закона о запрете абортов депутаты бывшей Госдумы во главе с С. Бабуриным получили должный отпор от общественных и правительственных организаций. В основных религиях мира осуждается до- и внебрачная сексуальная жизнь. Неоднозначно отношение различных религий к контрацепции и абортам. В отличие от ислама, который разрешает использование прерванного полового акта, контрацептивов, производство абортов в интересах женщины и ИС мужа, отношение Иудаистской, Православной и Католической Церкви к контрацептивам и абортам отрицательное, мотивируемое тем, что беременность является Божьим даром, который необходимо принять. Католическая церковь в Мексике согласилась на выпуск презервативов, но с надписью «Этот продукт может быть вреден для вашего здоровья» (02.09.97 г.). В отношении вспомогательных технологий по лечению бесплодия в Православии и Католицизме нет никаких упоминаний, Иудаизм разрешает ИСД. Однако влияние религии на репродукцию не столь однозначно. Ухудшение состояния здоровья детей и подростков вызывает обоснованные опасения об их РЗ, возникли проблемы профессиональной и воинской пригодности значительной части молодежи, гражданской и правовой дееспособности лиц молодого возраста, которые все чаще стали связывать с национальной безопасностью. В европейских странах возникла проблема депопуляции из-за сниженного воспроизводства населения. В развивающихся странах рост населения опережает рост экономики и производства, государственные службы работают с повышенной нагрузкой, безработица увеличивается, а природные ресурсы истощаются. Поэтому регулирование рождаемости и планирование семьи как в индивидуальном, так и в национальном масштабе становится важнейшим элементом развития, обеспечения социальной справедливости и благополучного состояния людских и природных ресурсов. Деятельность служб планирования семьи не нарушает конвенцию о правах человека: супругам самим представляется право решать вопрос – какое количество детей иметь в семье. Однако реализация всего комплекса прав на охрану сексуального и репродуктивного здоровья возможна лишь при условии государственного обеспечения качественной медицинской и социальной помощи населению в вопросах планирования семьи. Идеальными перспективами сохранения и повышения РЗ населения являются: диспансеризация с момента рождения с профилактикой, своевременной диагностикой и терапией различных заболеваний; повышение уровня образования для всех слоев населения как в культурном, так и сексуальном аспекте; создание перинатальных центров с современными перинатальными и репродуктивными технологиями; профилактика нежеланных беременностей и ИППП. Однако это – недостижимая на протяжении жизни нескольких поколений перспектива. Реальными путями повышения уровня РЗ, как показывает практика, являются приоритеты образования. Всеобщее образование. Большинство стран отдает себе отчет в необходимости образования для молодых мужчин и женщин и в том, какую ценность имеет это образование. Женщины даже с начальным образованием откладывают замужество и рождение детей примерно на полтора года по сравнению с теми, кто не имеет образования; женщины со средним образованием откладывают эти события на еще более длительное время. Во многих развивающихся странах женщина, родившая ребенка к 18 годам, в среднем производит на свет семерых детей. Если она повременит с рождением первого ребенка до того, как ей будет больше 20 лет, то в среднем количество рождаемых ею детей будет равно приблизительно 5. В Африке у женщин период беременности растягивается на 27 лет, в Японии эквивалентная цифра – 2 года, в Норвегии – 5 лет. Риск умереть от беременности у женщин Африки в 500 раз выше, чем в развитых странах. Кроме того, как показал опыт развитых стран Европы, увеличение образовательного ценза способствует снижению уровня непланируемых беременностей и ИППП. Репродуктивное здоровье - это понятие более широкое, чем половое развитие и гинекологическое здоровье. Оно включает гармоничность и сбалансированность полового, физического, психосексуального, психосоциального развития, соматического и психического здоровья. Поэтому его охрана представляет комплексную проблему, решение которой зависит от усилий многих специалистов. А именно, правительства и другие соответствующие организации, а также средства массовой информации призваны играть определенную роль в улучшении способности женщин защитить себя от нежелательной беременности и ИППП. Опыт США в успешном решении проблемы курения показывает, что не врачи, а прогрессивные работники средств массовой информации, интеллигенция были основными носителями идеи не запрета, а добровольного отказа от курения. На это ушло 20 лет. В вопросах репродуктологии, планирования семьи, сексуального просвещения нам предстоит пройти тот же путь: начав с подготовленных к восприятию идеи репродукции людей с высшим образованием, студентов, медицинских работников, их семей, добиться не революционным, а сугубо эволюционным путем потребности самих людей в знаниях по этим жизненно важным вопросам, дать представителям настоящей и будущей национальной интеллигенции основы знаний по грамотному решению проблем главной биологической функции человека – продолжения жизни на Земле. Закончился XX век – информационный, наступил XXI – образовательный с позиций проблемной ориентированности, вот почему репродуктология – знание для всех.