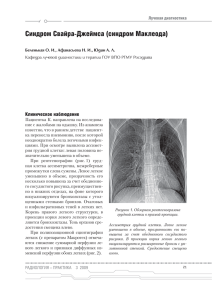
Тема занятия № 7 Острые гнойные деструктивные пневмонии
реклама

Тема занятия № 7 Острые гнойные деструктивные пневмонии. Учебная цель занятия: освоить теоретические и практические знания, касающиеся этиологии, патогенеза, симптоматики, диагностики, классификации, способов консервативного и оперативного лечения острой гнойной деструктивной пневмонии (ОГДП). Вопросы для самоподготовки: 1. Этиология ОГДП. Наиболее распространенные возбудители бактериальной деструкции легких, механизм их патогенного воздействия и пути проникновения в легкие. 2. Клинические формы ОГДП (преддеструкция, легочноя форма, легочноплевральная форма). 3. Фазы клинического течения ОГДП (острая, подострая, хроническая). 4. Клиника ОГДП у детей. Острый гнойный лобит, мелкоочаговая множественная ОГДП, внутридолевая ОГДП, гигантский кортикальный абсцесс, буллы, пиоторакс, пиопневмоторакс, пневмоторакс. 5. Осложнения ОГДП (сепсис, перикардит, медиастенальная эмфизема). 6. Методы диагностики ОГДП у детей. Лучевая диагностика. Рентгенологическая картина при ОГДП. 7. Комплексная терапия при ОГДП. 8. Принципы хирургического метода лечения ОГДП. Цели местной терапии. 9. Методы лечения внутрилёгочных полостей. Бронхоскопическая санация. Окклюзионная терапия. 1. Студент должен знать: 1.1. Эпидемиологию острых гнойных деструктивных пневмоний. Вирусно-микробные ассоциации при ОГДП. Аэрогенный или бронхиальный путь развития гематогенный (вторичный) воспаления механизм вследствие септического процесса. Роль вирусного заболевания в в легких; возникновения – респираторно - патогенезе ОГДП. Морфофункциональные изменения при бронхообструктивном синдроме. Расстройства легочной микроциркуляции как предрасполагающий фактор для бактериальной деструкции. Какие токсины и ферменты микроорганизмов вызывают деструкцию легочной ткани. 1.2. Стадия преддеструкции как воспалительная инфильтрация паренхимы легкого. Стадия острого течения как выраженные клинические проявления гнойно-некротического процесса в легком. Стадия подострого течения как стихание воспаления и его отграничение в легком. Стадия хронического течения как завершение острого гнойного процесса. 1.3. Легочные формы: гнойный лобит, абсцесс легкого, буллезная форма. Легочноплевральные формы: пиоторакс, пиопневмоторакс. 1.4. Основные принципы хирургического лечения ОГДП. Чрезбронхиальный дренаж внутрилегочных очагов нагноения: ультразвуковые ингаляции протеолитических ферментов, муколитиков, бронхоскопические санации с катетеризацией бронхов. Трансторакальные санационные пункции абсцессов по Сельдингеру и Мональди. Дренирование плевральной полости при легочноплевральных формах. 2.Студент должен владеть навыками: 2.2. Собрать анамнез заболевания у родителей и пациента с ОГДП. 2.3. Знать этиологические причины ОГДП в различных возрастных группах. 2.4. Знать трудности и особенности диагностики – оценить правильно анамнез и физикальные признаки у детей раннего возраста, расшифровать рентгенограммы грудной клетки этиологической причины вызвавшей ОГДП. в зависимости от Правильно 2.5. консервативному сформировать лечению диагноз ОГДП. и Определить показания к показания к хирургическому лечению больных с ОГДП. 2.6. Обосновать комплексную терапию и методы лечения внутрилёгочных полостей по Сельдингеру или Мональди. 3. Ориентировочная основа действий студента: Теоретическое и клиническое изучение темы занятия даёт достаточные возможности студенту для получения необходимых знаний и практических навыков, поскольку включает: сбор анамнеза у пациента и его родителей, изучение истории болезни с её клинико-лабораторными данными, ознакомление с лучевыми и специальными методами диагностики, проведение физикального обследования пациента с записью общего и хирургического статуса, учебный анализ медикаментозного и хирургического лечения пациентов с ОГДП. Более того, каждый студент может пользоваться иллюстрированным материалом, видиофильмами, интернетом. 4. Студент должен знать, что острые гнойные деструктивные пневмонии составляют 10% от общего числа пневмоний у детей. Этиология ОГДП представляется вирусно-микробными ассоциациями (вирусы гриппа и парагриппа 35-50%, стафилакокки 30%, пневмококки 25%). 5. Студент должен обосновать патогенез, поскольку гнойновоспалительное заболевание лёгких и плевры обусловлены, во-первых, бронхогенным механизмом возникновения (аэрогенный или бронхиальный путь развития воспаления) и, во-вторых, гематогенным (вторичным) механизмом возникновения вследствие септического процесса. Наличие респираторного вирусного заболевания с угнетением местного иммунитета способствует проникновению Морфофункциональные изменения бактериальной по ходу инфекции. дыхательных путей, характеризующиеся отеком, гиперемией и воспалительным набуханием слизистой оболочки обуславливают бронхообструктивный синдром. Расстройство легочной микроциркуляции является предрасполагающим фактором для бактериальной деструкции. Токсины и ферменты вырабатываемые микроорганизмами вызывают деструкцию ткани. 6. Студент деструктивного должен процесса в различать легких. стадии Стадия формирования преддеструкции как воспалительная инфильтрация паренхимы легкого. Стадия острого течения как выраженные клинические проявления гнойно-некротического процесса в легком. Стадия подострого течения как стихание воспаления и его отграничение в легком. Стадия хронического течения как завершение острого гнойного процесса. 7. Студент должен различать легочные формы ОГДП. Инфильтративно-деструктивные формы, как правило, соответствуют полисегментарной пневмонии, отмечается гнойное расплавление ткани легкого с возникновением небольших абсцессов. Гнойный лобит как поражение доли легкого с центральным очагом деструкции. Абсцесс легкого образуется путём гнойного расплавления легочной ткани. Буллезная форма как наличие тонкостенных воздушных полостей, способных менять форму и размеры. 8. Студент должен различать легочно - плевральные формы ОГДП. Пиоторакс как скопление гнойного экссудата в плевральной полости вторичного характера. Пиопневмоторакс как скопление воздуха и гноя в плевральной полости при наличии разрыва очага гнойной деструкции легкого, простого или напряженного. Пневмоторокс как результат разрыва буллы и поступления воздуха в плевральную полость, возможно развитие или напряженного или простого пневмоторокса. 9. Студент должен знать, что инфильтративно-деструктивная форма ОГДП характеризуется острым началом на фоне респираторной вирусной инфекции с преобладанием гнойно-септического синдрома, нарастанием гипертермии, тахикардии, одышки, цианоза носогубного треугольника, ослаблением дыхания укорочением перкуторного звука, умеренной инфильтрацией без четких границ с множественными мелкоячеистыми просветлениями на рентгенограмме. Гнойный лобит характеризуется крайне тяжелым течением, гнойно септическим синдромом и острой дыхательной недостаточностью, ухудшением общего состояния, нарастанием одышки и цианоза, отставанием дыхания соответствующей половины грудной клетки, резким ослаблением дыхания, укорочением перкуторного звука, тотальным затемнением доли легкого с выпуклыми контурами и реактивным плевритом на рентгенограмме. Абсцесс легкого характеризуется ознобом, выраженной интоксикацией и дыхательной недостаточностью, ослабленным дыханием, укорочением перкуторного звука; при сообщении абсцесса с бронхом - тимпанит над воздушным пузырем абсцесса, очагом затемнения округлой формы с четкими краями на рентгенограмме, при сообщении с бронхом – уровень жидкости и воздушный пузырь над ним. Буллезная форма бывает как правило без клинических проявлений, представляет собой вариант благоприятного течения и свидетельствует о разрешении пневмонии. Рентгенологически имеются тонкостенные воздушные полости разного диаметра с четкими контурами на фоне неизмененной легочной ткани. Пиоторакс характеризуется выраженной интоксикацией, дыхательной недостаточностью, у грудных детей - абдоминальным синдромом. Имеет место отставание соответствующей половины грудной клетки в акте дыхания, резкое ослабление дыхания, укорочение перкуторного звука, значительное затемнение половины грудной клетки со смещением средостения в противоположную сторону, расширением межреберных промежутков и отсутствием чёткости плеврального синуса. Пневмоторакс (напряженный) сопровождается синдромом внутриплеврального напряжения: внезапным ухудшением состояния, одышкой, цианозом, поверхностным дыханием с раздуванием крыльев носа и участием вспомогательной мускулатуры, отставанием соответствующей половины грудной клетки в акте дыхания, значительным ослаблением дыхания; при перкуссии отмечается тимпанит вверху и укорочение внизу, наличием воздуха над уровнем жидкости, смещением средостения в противоположную сторону, коллабированием легкого, расширением межреберных промежутков, и отсутствием чёткости плеврального синуса. 10. Студент должен знать основные принципы хирургического лечения ОГДП. Чрезбронхиальный дренаж внутрилегочных очагов нагноения: ультразвуковые ингаляции протеолитических ферментов, муколитиков, бронхоскопические санации с катетеризацией бронхов. Трансторакльные санационные пункции абсцессов по Мональди. Дренирование плевральной полости при легочно-плевральных формах. 11. Материалы для контроля: 11.1. Самоконтроль знаний 11.1.1.Анатомо-физиологические особенности строения легких и бронхиального дерева у детей в зависимости от возраста. 11.1.2. Этиология и патогенез ОГДП у детей. 11.1.3. Клиника ОГДП у детей. Физикальные признаки ОГДП у детей. 11.1.4. Методы диагностики ОГДП у детей. 11.1.5. Особенности клинической картины, и рентгенологических данных при различной этиологии и формах ОГДП. 11.1.6. Общие лечебные мероприятия при ОГДП. 11.1.7. Принципы хирургического метода лечения ОГДП. 12. Тестовое задание: 12.1. Назовите основной патогенетический механизм развития пневмонии анаэробной этиологии у детей: А) гематогенное распространение Б) транслокация из верхних дыхательных путей 12.2. Что предположительно может указывать на анаэробную природу пневмонии? А) легкое течение на всех этапах развития болезни Б) зловонный запах мокроты В) бульбарные расстройства в анамнезе Г) длительная ИВЛ 12.3. Быстрая колонизация легочной паренхимы бактероидами обусловлена: А) наличием жгутиков Б) продукцией дисмутазы В) способностью «уклоняться» от фагоцитоза Г) колонизацией верхних дыхательных путей 12.3. Ухудшение состояния ребенка чаще можно наблюдать при опорожнении легочного абсцесса : А) в бронх Б) в плевральную полость 12.4 Лечение детей с деструктивными пневмониями включает: А) рациональную антибиотикотерапию Б) адекватную респираторную поддержку В) лечение как в амбулаторных условиях Г) иммунотерапию Д) коррекцию и поддержку гомеостаза 12.4. В педиатрической практике для лечения пневмонии использоваться все перечисленные антибиотики кроме: А) метранидазол Б) Амоксициллин/клавуланат В) карбопенемы Г) линкосамиды Д) фторхинолоны могут 12.5. Сочетание инфильтративных и интерстициальных изменений на рентгенограмме легких больше характерно для пневмонии: А) бактериальной этиологии Б) вирусной этиологии Г) микроплазменной этиологии В) пневмоцистой этиологии 12.6. При наличии пневмонии у детей, осложненной абсцессом, развившейся на фоне аспирации показано сочетание антибиотиков, кроме: А) b-лактамных+аминоглакозиды Б) b-лактамных+фторхинолоны В) b-лактамных+метронидазол Г) аминогликозиды+фторхинолоны 12.7. Антибиотики, какой группы неактивны в отношении пневмококка? А) макролиты Б) аминогликозиды В) b-лактамные 12.8. У ребенка на фоне ОРВИ развилась пневмония, осложненная плевритом. Симптомы респираторной инфекции проявлялись в виде конъюнктивита, ринита, влажного кашля. В легких выслушиваются обильные влажные и сухие хрипы. Вероятная причина пневмонии: А) РС-вирусная инфекция Б) герпес - вирусная инфекция В) аденовирусная инфекция 13. Задачи: 13.1. Ребенок С., 15 лет. Поступил в стационар на 8-е сутки заболевания в тяжелом состоянии: гипертермия до 39,8, интоксикация, бледность кожного покрова, одышка до 28 в минуту. Дыхательные экскурсии правой половины грудной клетки снижены. В проекции нижней доли правого легкого дыхание практически не проводится, хрипы не выслушиваются, перкуторно – тупой перкуторный звук. На рентгенограмме грудной клетки тотальная инфильтрация нижней доли правого легкого, нельзя исключить наличие жидкости в правой плевральной полости. Произведена пункция правой плевральной полости – получено 150 мл выпота соломенножелтого цвета с небольшим количеством фибрина. Ваш диагноз, план обследования, план лечения. 13.2. Девочка в возрасте 1 год и 9 мес. поступила в клинику на 5-й день болезни. В течение 5 дней отмечалось повышение температуры до фебрильных цифр, сухой кашель приступообразного характера, беспокойство, рвота. При физикальном исследовании участковым врачом выявлены изменения в легких в виде асимметрии перкуторных и аускультативных звуков: (преимущественно слева), ослабление укорочение дыхательных перкуторного шумов звука. Была предложена госпитализация, от которой мать девочки отказалась. Со 2-го дня болезни получала азитромицин, лазолван; продолжала кашлять, температура тела увеличилась до 39,5° С; доставлена в стационар на 5-й день болезни в связи с отсутствием эффекта от терапии. Лабораторно: лейкоциты -11,4·109/л; палочкоядерные нейтрофилы – 24%; сегментоядерные нейтрофилы – 55%; лимфоциты – 17%; тромбоциты – 252·109/л; СОЭ – 55 мм/ч. Рентгенография грудной клетки: сливная инфильтрация легочной ткани с более интенсивной тенью слева в нижнем медиальном отделе, плащевидный плеврит. Ваш диагноз, какой спектр возбудителей можно предполагать в данном случае, план обследования, лечения. 12.3. Мальчик К., 2 недели, заболел остро, появился влажный кашель, водянистые выделения из носа, гиперемия конъюнктивы, гипотермия, вялый, отказывается от еды. Родился здоровым, доношенным ребенком, беременность и роды протекали нормально, мать в период беременности и родов – здорова, после выписки из роддома мать заболела ОРВИ с выраженными катаральными явлениям. Бригадой СМП доставлен в клинику. Объективно: состояние тяжелое, температура 35,0, кожные покровы бледные, пенистое отделяемое изо рта; в легких дыхание ослабленное в нижних отделах справа, выслушиваются обильные крипитирующие хрипы в нижних отделах правого легкого. ЧДД 25, ЧСС 125, на рентгенограмме – горизонтальный уровень жидкости на фоне очаговой инфильтрации нижней доли правого легкого, усиленный бронхососудистый рисунок, эмфизема. Диагноз, план обследования и лечения. 13. Список литературы: 13.1. Основная Хирургические болезни детского возраста: Учеб.: В 2 т./Под ред. Ю.Ф.Исакова.-М.:ГЭОТАР, 2004. 13.2. Дополнительная Хирургические болезни детского возраста: Учебное пособие.- М.: «Медицина», 2005. (В.В.Подкаменев).