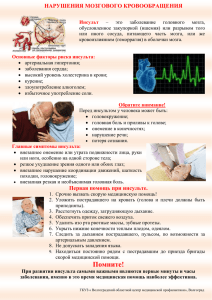
Министерство образования и науки Республики Саха (Якутия) ГАПОУ РС(Я) «Якутский Медицинский Колледж им. В.А. Вонгродского» Реферат по дисциплине «Пропедевтика нервно-психических заболеваний» на тему: «Инсульт» Студента: Колмогорова И.А. Группы: ЛД-22-1-3 Проверила: Хабарова Ю.И. Якутск, 2024 г 1.Что такое инсульт? Инсульт, или сосудистый мозговой удар, возникает в результате ухудшения кровоснабжения головного мозга. Это происходит при нарушении проходимости или целостности артерий, питающих головной мозг. Другими словами, инсульт — это острое нарушение мозгового кровообращения, сопровождающееся внезапным расстройством функций головного мозга. Диагноз «инсульт» ставится в том случае, если описанное состояние продолжается более 24ч или приводит к смерти. Острое нарушение мозгового кровообращения – это всегда осложнение острых или хронически протекающих заболеваний человека. Больше всего сосуды мозга страдают при атеросклерозе, артериальной гипертензии и сахарном диабете, тем более при их сочетаниях. Поэтому именно эти болезни, чрезвычайно распространенные, наиболее часто осложняются инсультом. Оказывается, наш мозг настолько чувствителен к недостаточному поступлению крови, что участки, лишенные нормального кровоснабжения, погибают в течение нескольких минут. Проявления инсульта. Известно, что нервные клетки головного мозга «управляют» всеми функциями нашего организма: движением рук, ног, речью, обменом веществ, дыханием и кровообращением, анализируют зрительную, слуховую, осязательную информацию и другие сигналы, поступающие от органов чувств. Причем, каждая из половин головного мозга обеспечивает и контролирует функционирование противоположной половины тела. По этой причине повреждение одной половины мозга проявляется патологическими изменениями на противоположной стороне тела, то есть инсульт слева приводит к расстройству функций правой половины тела и наоборот. Нарушения при поражении тех или иных участков мозга могут быть самыми различными. 1. Почти всегда нарушается регуляция мышечного тонуса. Он может быть повышенным или пониженным. Повышение тонуса (гипертонус) проявляется спастичностью мышц, понижение (гипотонус) – мышечной слабостью. Утрата нормального мышечного тонуса на пораженной стороне тела делает невозможными обычные произвольные движения, а нарушение произвольных движений ограничивает возможности человека выполнять повседневные бытовые действия. 2. Если затронуты нервные клетки так называемой двигательной зоны коры головного мозга, то на стороне, противоположной очагу поражения, может развиться паралич (полная обездвиженность) или парез (частичное нарушение движений) руки или ноги. 3. Если повреждаются нервные клетки чувствительных (сенсорных) зон коры головного мозга, то развиваются различные нарушения восприятия, расстройства зрения, слуха, обоняния, осязания, тактильной чувствительности, страдает речь. Эти нарушения проявляются по-разному. Так, при поражении теменной области человек теряет способность узнавать предметы на ощупь (астереогноз), уменьшается болевая чувствительность, нарушается восприятие холода и тепла на противоположной стороне тела. При нарушении кровообращения в задних отделах нижней лобной извилины левого полушария (область Брока) у правшей расстраивается речь. Это называется моторной афазией. В тяжелых случаях больной с моторной афазией напоминает немого, а в более легких речь становится бедной и состоит преимущественно из существительных в именительном падеже («телеграфный стиль»). При поражении задних отделов верхней височной извилины левого полушария (область Вернике) развивается нарушение понимания речи окружающих— сенсорная афазия. Больной с сенсорной афазией напоминает иностранца, попавшего в чужое государство. У него нарушается также самоконтроль над правильностью собственной речи, которая состоит из обрывков слов и получила название «словесная окрошка». Моторная и сенсорная афазии сопровождаются нарушениями речи и письма. В случаях обширного инсульта с поражением обеих речевых зон развивается сенсомоторная афазия, когда больной практически ничего не говорит и не понимает речи окружающих. 4. При локализации инсульта в правом полушарии головного мозга, наряду с развитием левостороннего гемипареза, нарушаются различные виды чувствительности, и у больных нередко наблюдается недооценка возникшего нарушения. На просьбу врача поднять левую парализованную руку больной спокойно поднимает здоровую правую. Помимо этого, такие больные иногда жалуются на странные ощущения в парализованных конечностях. Например, что стало две левые руки, или рука покрыта шерстью либо ощущается как деревянная. При поражении затылочных областей мозга может расстраиваться зрение; при поражениях в области мозжечка нарушается координация движений, стояние и ходьба; при поражении ствола мозга нарушается глотание и меняется ритм дыхания. 5. Нарушение глотания. Расстройства глотания могут возникать из-за слабости мышц лица, глотки и языка, приводя в итоге к дискомфорту при глотании и затруднению приема пищи. 6. Нарушения внешнего восприятия могут проявляться в расстройствах памяти, концентрации внимания и пространственного восприятия. При поражении области, находящейся на стыке теменной, височной и затылочной долей мозга, нарушается ориентация в пространстве. Больной не может найти свой дом, квартиру, палату в больнице, не ориентируется в часах и карте. В результате инсульта может нарушиться память. Вообще, ухудшение памяти характерно для больных со склерозом мозговых сосудов. Больные не могут вспомнить фамилии, номера телефонов, забывают, куда положили нужную вещь. Характерно, что события прошлых лет они помнят хорошо, а произошедшие недавно легко забывают и вспоминают с трудом. После перенесенного инсульта нарушения памяти часто усугубляются и становятся основными жалобами больного. 7. Недержание мочи и кала. Сразу после инсульта, как правило, возникает недержание мочи и кала. Со временем контроль над функциями мочевого пузыря и кишечника восстанавливается и все нормализуется. Описанные расстройства движений, речи, зрения, глотания относятся к очаговым неврологическим симптомам. Инсульт обычно сопровождается и общемозговыми симптомами: нарушением сознания, головной болью, тошнотой и рвотой. 2.Виды инсульта Принято различать следующие виды инсульта: ишемический инсульт («инфаркт мозга») и геморрагический инсульт (кровоизлияние в мозг или под паутинную оболочку— субарахноидальное кровоизлияние). Ишемический инсульт («инфаркт мозга»)— это инсульт, вызванный прекращением или значительным уменьшением кровоснабжения участка мозга. По механизму развития он сходен с инфарктом миокарда. Связан он чаще всего с развитием атеросклеротических бляшек в устьях сонных артерий, которые снабжают кровью жизненно важные участки мозга. Неровная внутренняя поверхность суженного сосуда способствует формированию тромбов. Полное прекращение кровотока в тромбированном сосуде приводит к гибели определенного участка мозга. Причиной ишемического инсульта может стать и попадание в мозговую артерию тромба, сформировавшегося в полостях сердца у больных с сердечными пороками. Чаще всего ишемический инсульт развивается в возрасте 50–69 лет, причем у мужчин чаще, чем у женщин. Первичная артериальная гипертензия является причиной развития ишемического инсульта приблизительно в 28–30% случаев. Характерной чертой ишемического инсульта является превалирование очаговых симптомов над общемозговыми. У больных отмечаются парезы и параличи контрлатеральных конечностей в сочетании с центральными парезами лицевого и подъязычного нервов, нарушение чувствительности и дефекты полей зрения (гемианопсия), афазия. Головных болей, рвоты, потери сознания обычно не бывает. Симптомы держатся более суток. Кратковременные выключения сознания в начальном периоде инсульта более благоприятны прогностически, чем постепенно нарастающее нарушение сознания на фоне расстройства функций мозга. Геморрагический инсульт составляет около 20% всех острых нарушений мозгового кровообращения. Наиболее ярким примером является кровоизлияние в вещество головного мозга при первичной артериальной гипертензии. Чаще всего геморрагический инсульт наблюдается в возрасте 50–69 лет, реже— в 39–49 лет. Заболеваемость мужчин и женщин до 60летнего возраста одинакова, но после 60 лет геморрагические инсульты чаще развиваются у женщин. Психологические проблемы инсульта. Перенесший инсульт человек часто испытывает депрессию, тревогу или страдает от перемен в образе жизни и трудностей в общении с окружающими. Для него эти проблемы могут иметь большее значение, чем действительные физические страдания. Социальные последствия инсульта. Вскоре после инсульта могут измениться отношения с членами семьи, причем в разной степени— от незначительной до весьма выраженной. Результатом может стать изоляция больного в самой семье и в обществе в целом. Как правило, общее благосостояние семьи больного человека снижается. 3. Причины инсульта Наиболее часто встречаются инсульты, развивающиеся вследствие резкого прекращения кровоснабжения головного мозга, кровоизлияния в головной мозг вследствие разрыва патологически измененных мозговых сосудов, повышения кровяного давления и других комбинированных нарушений. Церебральные инфаркты обычно являются следствием двух патологических процессов— тромбоза или эмболии. Тромбоз – это нарушение проходимости мозговой артерии вследствие образования плотного сгустка крови или тромба в просвете кровеносного сосуда. Эмболия – это тоже нарушение проходимости артерии из-за тромба или другого образования, которое сформировалось за пределами сосудистой системы мозга и попало в него с током крови. 1. Наиболее частой причиной кровоизлияния в мозг является высокое АД. В какой-то момент сосудистая стенка не выдерживает резкого подъема давления крови, разрывается, и кровь устремляется в мозг, разрушая и сдавливая окружающие ткани. 2. Более редкая причина— разрыв аневризмы. Артериальная аневризма представляет собой мешотчатое выпячивание стенки сосуда (как правило, врожденное, но аневризма может сформироваться в мозговой артерии и при атеросклерозе). Стенка аневризмы тоньше стенки самого сосуда, и для ее разрыва достаточно небольшого подъема давления в стрессовых ситуациях или при физическом напряжении. Разрыв аневризмы приводит к грозной сосудистой катастрофе— геморрагическому мозговому инсульту. 3. Инфаркт мозга развивается при закрытии просвета сосуда, кровоснабжающего определенную область мозга. Причины закрытия просвета сосуда могут быть разными: он может закрыться эмболом (кусочком внутрисердечного тромба, возникающего при некоторых заболеваниях сердца, или кусочком атеросклеротической бляшки, расположенной на стенке крупного сосуда) 4.Симптомы инсульта Все симптомы инсульта головного мозга развиваются резко, быстро, проявляются внезапно: 1.слабость, онемение, утрата чувствительности, паралич одной половины тела или лица, руки, ноги; 2. интенсивная головная боль, описываемая пациентами как самая сильная в жизни; 3. нарушение речи (человек не может говорить либо ему это удается с трудом), непонимание речи собеседника; 4. ухудшение четкости зрения, оно расфокусировано либо полностью отсутствует в одном глазу; 5. головокружение, расстройство координации движений, равновесия, ходьбы, иногда – потеря сознания; тошнота, рвота. 5.Диагностика инсульта Основные задачи медицинской помощи больным с инсультом на догоспитальном этапе осуществляются бригадами скорой медицинской помощи (фельдшерские и врачебные линейные бригады, специализированные бригады), врачи общей практики, фельдшера ФАП, участковые врачитерапевты или неврологи. Важно вовремя вызвать скорую помощь, так как это опасное и неотложное состояние. В свою очередь диспетчера должны отдавать приоритет пациентам с инсультом. Время от вызова до приезда бригады СМП – не должно превышать 20 минут. Диспетчер должна узнать информацию: 1. Точное время начала заболевания (время, когда пациента последний раз видели сохранным) 2. Темп возникновения/развитие симптомов 3. Наличие одного или более сигнального признака инсульта. Прежде всего необходимо оценить уровень сознания, используя «Классификацию угнетения сознания (по А.И. Коновалову)» 1.Ясное сознание - адекватная реакция на окружающую обстановку, полная ориентация, бодрствование 2.Оглушение - способность к восприятию речи при повышенной сонливости (при отсутствии афазии) 3.Глубокое оглушение - восприятие несложной речи при повышенной сонливости 4.Сопор - выполнение только простых команд и открывание глаз на значительное раздражение 5.Умеренная кома (I) - отсутствие открывания глаз и выполнения команд, реакции на боль - недифференцированные 6.Глубокая кома (II) - отсутствие открывания глаз и выполнения команд, реакции на боль - позотонические 7.Запредельная (терминальная) кома (III) - атония, арефлексия. После оценки уровня сознания проводится диагностика по очаговым симптомам. 1. Односторонние двигательные нарушения в конечностях в виде парезов (снижение мышечной силы) или параличей (полное отсутствие движений в конечностях). Попросите больного подержать вытянутые вперед руки в течение нескольких секунд, быстрее опустится рука со стороны пареза. 2. Речевые нарушения (дизартрия, афазия). В случае афазии могут нарушаться как понимание обращенной речи, так и собственной речи, пациенту трудно построить фразу. При грубой (тотальной) афазии речевой продукции нет. При дизартрии пациент плохо произносит слова, речь характеризуется нечеткостью, возникает ощущение «каши во рту). Попросите пациента произнести какуюлибо простую фразу, назвать свое имя. Для оценки понимания обращенной речи – попросите выполнить простую команду (открыть и закрыть глаза, показать язык) 3. Асимметрия лица (сглажена носогубная складка, опущен угол рта. Попросите пациента улыбнуться, показать зубы, вытянуть губы «трубочкой» - асимметрия станет очевидной. 4. Односторонние нарушения чувствительности (гипестезия) – чувство онемения в половине тела, в руке и/или ноге. Наносите уколы на симметричные участки конечностей или туловища справа и слева. При нарушении - пациент не будет чувствовать, уколов с одной стороны или ощущать их как более слабые. 5. Глазодвигательные нарушения (ограничения движений глазных яблок вплоть до насильственного поворота глазных яблок в сторону). Появление анизокории (разная величина зрачков) может свидетельствовать о дислокационном синдроме. Попросите пациента следить за движущимся предметом по горизонтали в обе стороны. Оцените разницу в величине зрачков. 6. Гемианопсия (выпадение полей зрения) может быть изолированным очаговым симптомом при поражении зрительной (затылочной) коры, в других случаях будут выявляться и иные очаговые симптомы. Вносите в поле зрения пациента предмет (можно пальцы исследующего) и спрашивайте, видит ли пациент этот предмет. Оцениваются верхнее правое, верхнее левое, нижнее правое и нижнее левое для каждого глаза отдельно. 7. Дисфагия – нарушение глотания, пациент может поперхиваться при глотании твердой и жидкой пищи, поперхиваться собственной слюной, глотание может отсутствовать совсем. Нарушение глотания – грозный симптом, свидетельствующий о возможности аспирации (пища, слюна, рвотные массы). Специальных тестов для оценки глотания на догоспитальном этапе нет. Нередко дисфагия сочетается с дизартрией, назолалией (носовой оттенок голоса) и дисфонией (измененный тембр голоса). В случае подозрения на дисфагию пациенту нельзя давать питье, пищу и лекарства через рот Больные с подозрением на инсульт доставляются бригадой СМП в «Кардио-сосудистый центр» для дальнейшей диагностики и лечения.