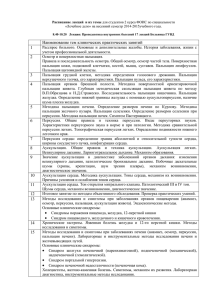
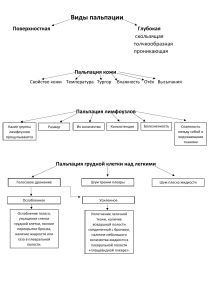
Оглавление Пальпация лимфатических узлов: ................................................................................................................................. 2 ДЫХАТЕЛЬНАЯ СИСТЕМА ........................................................................................................................................ 3 Пальпация ........................................................................................................................................................................ 3 Перкуссия ........................................................................................................................................................................ 4 Аускультация .................................................................................................................................................................. 8 СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА..................................................................................................................... 8 Пальпация ........................................................................................................................................................................ 8 Перкуссия ...................................................................................................................................................................... 10 Аускультация: ............................................................................................................................................................... 13 ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА ........................................................................................................................... 14 Три метода выявления асцита:..................................................................................................................................... 14 Поверхностная ориентировочная пальпация живота ................................................................................................ 15 Методическая глубокая скользящая пальпация по Образцову-Строжеско ............................................................ 17 Пальпация сигмовидной кишки .................................................................................................................................. 17 Пальпация слепой кишки ............................................................................................................................................. 17 Пальпация терминального отдела подвздошной кишки ........................................................................................... 18 Пальпация червеообразного отростка......................................................................................................................... 18 Пальпация поперечно-ободочной кишки ................................................................................................................... 18 Пальпация восходящего отдела ободочной кишки ................................................................................................... 19 Пальпация нисходящего отдела ободочной кишки ................................................................................................... 19 Пальпация желудка ....................................................................................................................................................... 19 Пальпация привратника ............................................................................................................................................... 19 Перкуссия печени по Курлову ..................................................................................................................................... 20 Пальпация печени ......................................................................................................................................................... 20 Пальпация желчного пузыря........................................................................................................................................ 20 Перкуссия селезёнки..................................................................................................................................................... 21 Пальпация селезёнки .................................................................................................................................................... 22 Пальпация поджелудочной железы............................................................................................................................. 22 СИСТЕМА МОЧЕОТДЕЛЕНИЯ................................................................................................................................. 23 Пальпация почек ........................................................................................................................................................... 23 Болезненность мочеточников ...................................................................................................................................... 23 Перкуссия почек............................................................................................................................................................ 24 Перкуссия мочевого пузыря ........................................................................................................................................ 24 Пальпация лимфатических узлов: В норме периферические лимфоузлы представляют собой округлые или овальные образования размером от 5 до 20 мм. Они не выступают над уровнем кожи и поэтому не выявляются при осмотре. Однако некоторые из лимфатических узлов можно пропальпировать даже у здорового человека (подчелюстные, подмышечные, паховые). Они сравнительно небольших размеров, мягкой консистенции, безболезненные, умеренно подвижные и не спаяны друг с другом и с кожей. Пальпируют лимфоузлы кончиками пальцев, производя ими скользящие круговые движения в области предполагаемой локализации данной группы лимфоузлов и по возможности прижимая их к более плотным образованиям (костям, мышцам ). подчелюстные задние шейные передние шейные затылочные надключичные подмышечные подмышечные локтевые паховые \ ДЫХАТЕЛЬНАЯ СИСТЕМА Пальпация Пальпируют последовательно: надключичные области, ключицы, подключичные области, грудину, ребра и межреберные промежутки, боковые отделы грудной клетки над-, меж- и подлопаточные области. Определение эластичности грудной клетки проводят при сдавлении ее в переднезаднем и боковом на правлениях. Ладонь одной руки кладут на грудину, а другую ладонь в области межлопаточного пространства. Надавливание производят преимущественно основанием ладоней довольно энергичными, пружинистыми движениями (1 - 2 раза). Определение голосового дрожания — это метод оценки проведения низкочастотных звуковых колебаний, возникающих при произнесении больным слов, содержащих звук «р» («тридцать три», «сорок четыре» и т.п.) на поверхность грудной клетки. Пальпируют последовательно: Надключичные области Подключичные области Боковые отделы Над-, меж- и подлопаточные области Перкуссия При сравнительной перкуссии перкуссируют симметрично: Надключичные области По ключице (ключица в качестве плессиметра) I, II, III межреберья по среднеключичной линии IV, V межреберья только справа (слева - сердечная тупость) Боковые отделы Надлопаточные области Межлопаточные области Подлопаточные области Определение высоты стояния верхушек (верхней границы) легкого. Палец-плессиметр располагают в надключичной ямке справа, параллельно ключице. Перкуссию проводят от середины ключицы вверх и медиально по направлению к сосцевидному отростку, смещая палец-плессиметр на 0,5 – 1 см. Обнаружив место перехода ясного легочного перкуторного звука в тупой и отметив его по стороне пальца, обращенного к легочному звуку, измеряют расстояние от верхнего края ключицы (на уровне её середины) до найденной границы легких. В норме это расстояние составляет 3-4 см. При определении высоты стояния верхушек легкого сзади палец-плессиметр располагают над остью лопатки. Перкуссию проводят по направлению к точкам, расположенным на уровне остистого отростка VII шейного позвонка на 3-4 см в сторону от него. Найденную точку перехода ясного легочного звука в тупой описывают как верхнюю границу легких сзади. В норме верхушки легких сзади находятся на уровне остистого отростка VII шейного позвонка Определение ширины полей Кренига. Палец-плессиметр располагают по верхнему краю трапециевидной мышцы, на её середине. Перкутируют вначале в медиальном направлении, перемещая палец-плессиметр на 0,5-1,0 см до притупления, где отмечают границу. Затем повторяют топографическую перкуссию от исходного положения пальца-плессиметра в направлении плечевого сустава до притупления, где также отмечают границу. Ширина полей Кренига в норме равна 5-8 см. Определение нижних границ легких. Проводят по топографическим линиям справа и слева, причем слева по парастернальной и срединноключичной линиям границы легких не определяют из-за имеющейся здесь сердечной тупости. Палецплессиметр располагают горизонтально и, начиная от уровня III ребра, перкутируют по указанным линиям сверху вниз до притупления перкуторного звука. Больной стоит или сидит, руки опущены вдоль туловища. Затем врач просит больного поднять руки за голову и последовательно перкутирует по передней, средней и задней подмышечным линиям, отмечая найденные границы. Далее больного просят вновь опустить руки вдоль туловища и проводят перкуссию по лопаточной и паравертебральной линиям. Определение экскурсии нижнего края лёгких По задней подмышечной линии справа и слева. 1. перкуссия при спокойном дыхании (граница отмечается по краю пальца-плессиметра, обращенному к легочному звуку); 2. перкуссия при задержке дыхания на высоте глубокого вдоха (граница легкого отмечается по краю пальца-плессиметра, обращенному к легочному звуку); 3. перкуссия при задержке дыхания после максимального выдоха (граница легкого отмечается по краю пальца-плессиметра, обращенному к тупому звуку). В норме подвижность нижнего края легких по задней подмышечной линии составляет 6-8 см. Аускультация СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА Пальпация Верхушечный толчок - это пульсация передней стенки грудной клетки в области прилегания верхушки сердца, связанная с изменением формы сердца и плотности миокарда в начале каждой систолы. Ладонь правой руки необходимо положить на область сердца так, чтобы ее основание находилось у левого края грудины, а верхушка пальцев в слегка согнутом положении – у передней подмышечной линии между IV и VI ребрами (2-ой палец правой руки находится в четвертом межреберье, 3-й и 4-й соответственно в 5-ом и 6-ом межреберьях параллельно поверхности грудной клетки). Далее передвигаются по направлению к левому краю грудины до появления максимальной пульсации под 3-м пальцем. Затем в месте максимальной пульсации кончики 2 и 3 пальцев устанавливают перпендикулярно к поверхности грудной клетки (рисунок 1). В норме верхушечный толчок пальпируется в V межреберье на 1,5-2 см кнутри от срединной ключичной линии. Ширина верхушечного толчка определяется после нахождения его локализации. 2 и 3 пальцы правой руки располагают перпендикулярно к поверхности грудной клетки. Установив вначале 2-й палец в месте максимальной пульсации, 3-й передвигают вправо кнаружи до прекращения пульсации под пальцем. Затем 3-й палец возвращают в первоначальное положение, а 2-й палец передвигают влево кнутри до прекращения пульсации под пальцем. В норме ширина верхушечного толчка 1- 2 см. В норме площадь верхушечного толчка 1-2 см2. Сердечный толчок - это пульсация передней стенки грудной клетки, обусловленная ударом о нее гипертрофированного правого желудочка. Сердечный толчок пальпируется всей ладонной поверхностью кисти и ощущается как сотрясение участка грудной клетки в области абсолютной тупости сердца (IV-V межреберье слева от грудины) (рисунок 2). В норме у здоровых людей сердечный толчок не выявляется. Эпигастральная пульсация – видимое выпячивание надчревной области, синхронное с деятельностью сердца, может быть обусловлена сокращением правого желудочка, пульсацией брюшной аорты, пульсацией печени. Её лучше определять на высоте глубокого вдоха, когда сердце, расположенное на диафрагме, несколько опускается вниз. У здорового человека здесь нередко можно выявить небольшую передаточную пульсацию сбрюшной аорты, которая уменьшается на высоте глубокого вдоха. Пальпацию магистральных сосудов начинают с ориентировочного определения пульсации и систолического дрожания в области основания сердца. Затем кончиками пальцев пальпируют: во II межреберье справа — восходящий отдел аорты, слева от грудины — ствол легочной артерии в яремной вырезке — дугу аорты. В норме при пальпации области магистральных сосудов иногда удается определить слабую пульсацию только в яремной вырезке. Перкуссия Сила перкуторного удара зависит от цели перкуссии: при определении границ относительной тупости используется тихая перкуссия, при определении границ абсолютной тупости сердца - тишайшая. Определение границ относительной тупости сердца: Предварительно определяют нижнюю границу правого легкого (высоту стояния диафрагмы) по срединно-ключичной линии. Для этого палец-плессиметр устанавливают во 2 межреберье справа по средне-ключичной линии и перкутируют строго по межреберьям вниз тихой перкуссией до смены ясного легочного звука на тупой. В норме – на уровне нижнего края 6 ребра. Правая граница: Поднимаются через одно межреберье выше (в IV) и перкутируют от среднеключичной линии по направлению к сердцу тихой перкуссией до перехода ясного легочного звука в притупленный, при этом палец-плессиметр располагается вертикально Левая граница: В том межреберье, где предварительно пальпаторно определен верхушечный толчок (в норме он располагается в 5 межреберье на 1-2 см кнутри от средне-ключичной линии, образуется левым желудочком и совпадает с левой границей относительной тупости сердца). При этом палец-плессиметр располагают вертикально и перемещают кнутри от передней подмышечной линии до перехода ясного легочного звука на притупленный. Верхняя граница: На левой стороне грудной клетки палец-плессиметр устанавливается в 1 межреберье между стернальной и парастернальной линиями (на 1 см от левого края грудины), параллельно искомой границе. В норме расстояние от правой границы относительной тупости (4 межреберье) до передней срединной линии равно 3-4 см, от левой (5 межреберье) до передней срединной линии - 8-9 см, сумма этих величин составляет поперечный размер сердца: 11-13 см. Расположение правой (I), левой (2) и верхней границ относительной тупости сердца к норме (схема), 4 - границы сосудистого пучка. Определение границ сосудистого пучка Перкуторно определить достаточно трудно. Перкутируют тихой перкуссией, перемещая вертикально расположенный палец-плессиметр по II межреберью справа и слева по направлению к грудине. В норме границы сосудистого пучка сов-падают с правым и левым краем грудины, его ширина не превышает 5 - 6 см. Определение конфигурации сердца. Для определения конфигурации сердца дополнительно выявляют границы правого и левого контура относительной тупости сердца, перкутируя справа в III межреберье, а слева — в III и IV межреберьях. Соединив все точки, соответствующие границам относительной тупости, получают представление о конфигурации сердца. В норме по левому контуру сердца между сосудистым пучком и левым желудочком отчетливо определяется тупой угол, так называемая талия сердца. А и Б – определение границ сосудистого пучка, В – определение конфигурации сердца Определение границ абсолютной тупости сердца: Левая граница: Палец-плессиметр устанавливают в 5 межреберье на левой границе относительной тупости и перемещают его кнутри до появления тупого звука (используют тишайшую перкуссию). Правая граница: Палец-плессиметр устанавливают вертикально в IV межреберье на границе относительной тупости и передвигают его влево от притупленного звука до появления тупого звука Верхняя граница: Палец-плессиметр располагают на верхней границе относительной тупости и передвигают его вниз (от 3 межреберья) между стернальной и парастернальной линиями до перехода перкуторного звука в тупой. Аускультация: Точки аускультации клапанов: I - точка аускультации митрального клапана локализуется в 5 межреберье на 1 -2 см кнутри от левой среднеключичной линии (в области верхушки сердца); II - точка аускультации аортального клапана локализуется во 2 межреберье непосредственно у правого края грудины (на основании сердца) III - точка аускультации клапана легочной артерии локализуется во 2 межреберье у левого края грудины (на основании сердца) IV - точка аускультации трехстворчатого клапана локализуется у основания мечевидного отростка чуть правее от срединной линии; V - точка дополнительная точка аускультации аортального клапана – точка Боткина-Эрба локализуется в 3 межреберье по левому краю грудины, но с учетом того, что во многом локализация точек определяется высотой стояния диафрагмы и конституцией обследуемого, более точное ее расположение можно найти на пересечении линии, соединяющей I и II точки аускультации с левым краем грудины. ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА Три метода выявления асцита: 1. Метод флюктурации Ладонь левой руки плотно прикладывают к боковой поверхности живота, а правой рукой наносят легкие отрывистые удары или щелчки с противоположной стороны. Если в брюшной полости имеется свободная жидкость, эти удары ощущаются левой рукой в виде волны 2. Метод перкуссии 1 Исследование начинают в положении больного на спине. Палец-плессиметр устанавливают параллельно срединной линии и перкутируют от области пупка, где определяется тимпанический звук, по направлению к фланкам живота, где при наличии жидкости в брюшной полости появляется тупой перкуторный звук. Затем, чтобы убедиться, что притупление во фланках вызвано свободно перемещающейся в брюшной полости жидкостью, больного поворачивают на противоположный бок, не отнимая пальцаплессиметра от выявленной ранее границы тупого и тимпанического перкуторных звуков, и снова наносят здесь же тихие перкуторные удары. Если на месте тупого перкуторного звука во фланке живота появится тимпанический звук, то речь идет о наличии в брюшной полости асцита. Если тупой звук сохранится после поворота пациента на бок, следует думать о других причинах этого притупления (опухоль кишечника, почки или скопление каловых масс в кишечнике и т. п.). 3. Метод перкуссии 2 В вертикальном положении перкутируют сверху вниз по передней срединной линии. Если в нижних отделах живота (выше лобка) определяется тупой перкуторный звук, больного просят лечь на спину, предварительно заметив границу тупого перкуторного звука, и в горизонтальном положении продолжают перкуссию от этой границы до лобка. Если в брюшной полости имеется небольшое количество свободной жидкости, то при переводе больного в горизонтальное положение она перемешается в область фланков живота, и над лобком врач определяет уже тимпанический перкуторный звук. Если же притупление в нижних отделах живота сохраняется и в вертикальном и в горизонтальном положении, то это свидетельствует об иной причине притупления (увеличение мочевого пузыря или матки и т. п.). Поверхностная ориентировочная пальпация живота Цели: 1) локальное и общее напряжение мышц брюшного пресса, в том числе участки повышенной резистентности передней брюшной стенки; 2) локальную и общую болезненность передней брюшной стенки; 3) расхождение прямых мышц живота, грыжи белой линии и пупочного кольца; 4) значительное увеличение органов брюшной полости, поверхностно расположенные опухоли и т. п. Ладонь правой руки врач кладет плашмя на живот и производит легкий нажим на брюшную стенку кончиками II, III, IV и V пальцев, получая тактильное представление о степени напряжения передней брюшной стенки. Начинают с левой подвздошной области, затем переходят в правую и т.д. Затем определяют степень расхождения прямых мышц живота и выявляют наличие грыж белой лиии и пупочного кольца. Для этого полусогнутые пальцы правой руки располагают по белой линии живота ниже мечевидного отростка и просят больного приподнять голову. В результате этого движения прямые мышцы живота напрягаются, и если имеется их расхождение, руки исследующего как бы проваливаются вглубь живота. Симптом Щеткина-Блюмберга: Полусогнутые пальцы правой кисти постепенно и очень медленно погружают вглубь живота в интересующей врача области. Больной при этом не должен испытывать боли, или они не должны быть интенсивными. Затем внезапно отнимают пальцы руки. Происходит быстрое расправление передней брюшной стенки вместе с париетальной брюшиной, что у пациентов с воспалением брюшины (местным или разлитым перитонитом) вызывает резкую боль Методическая глубокая скользящая пальпация по Образцову-Строжеско При пальпации сигмовидной, слепой кишки, восходящей и нисходящей ободочной кишки кожа сдвигается в сторону пупка, а при пальпации поперечной ободочной кишки и большой кривизны желудка — вверх. Пальпация сигмовидной кишки Топография: Левая подвздошная область. Линия от пупка к верхней передней подвздошной ости по середине линии. Рука перпендикулярно этой линии. Свойства сигмовидной кишки в норме: гладкий, плотный цилиндр, диаметром 2–3 см, при пальпации безболезненный, не урчащий, смещаемый в пределах 3–5 см, очень редко и вяло перистальтирующий. Пальпация слепой кишки Топография: Правая подвздошная область. Линия от пупка к верхней передней подвздошной ости по середине линии. Рука перпендикулярно этой линии. Свойства слепой кишки в норме: гладкий, умеренно упругий цилиндр, шириной 3–5 см, безболезненный при пальпации, умеренно подвижный (2–2,5 см), обычно урчащий при надавливании. Пальпация терминального отдела подвздошной кишки Топография: Медиальнее слепой кишки Свойства конечного отрезка подвздошной кишки в норме: пальпируется в форме тонкостенной трубки, дающей громкое урчание (если он не сокращен и наполнен жидким содержимым) или в виде гладкого плотного цилиндра, диаметром 1–1,5 см. Он то твердеет, то исчезает при расслаблении – "играет под рукой" Пальпация червеообразного отростка Топография: Точка Мак-Бурнея: На границе нижней и средней трети линии от пупка к верхней передней подвздошной ости. Ноги больного согнуты. Свойства червеобразного отростка слепой кишки в норме: форма тонкого, с гусиное перо, гладкого, не урчащего цилиндра, абсолютно безболезненного при пальпации. Пальпация поперечно-ободочной кишки Нижняя граница желудка в норме определяется на 3–4 см выше пупка по срединной линии, причем у женщин на 1–2 см ниже, чем у мужчин. Топография: На 2 см ниже нижней границы большой кривизны желудка Свойства поперечной ободочной кишки в норме: у здоровых людей в 60–70 % она пальпируется в виде дугообразно и поперечно расположенного цилиндра умеренной плотности, шириной 2–3 см, легко перемещающегося вверх и вниз, не урчащего и безболезненного. Пальпация восходящего отдела ободочной кишки Топография: Подложить одну року под бок. В области бокового фланга ниже 12 ребра Свойства восходящей ободочной кишки в норме: в виде цилиндра овоидной формы на протяжении 8 см, диаметр 2,5 см, смещение в пределах 2 см, безболезненный, не урчащий Пальпация нисходящего отдела ободочной кишки Топография: Подложить одну року под бок. В области бокового фланга ниже 12 ребра Свойства нисходящей ободочной кишки в норме: в виде цилиндра овоидной формы на протяжении 8 см, диаметр 2,5 см, смещение в пределах 2 см, безболезненный, не урчащий, мягкой эластической консистенции Пальпация желудка Нижняя граница желудка в норме определяется на 3–4 см выше пупка по срединной линии, причем у женщин на 1–2 см ниже, чем у мужчин. Свойства большой кривизны в норме: она ощущается в виде мягкого безболезненного валика, расположенного на позвоночнике, иногда урчащего. Пальпация привратника Топография: В мезогастрии непосредственно справа от срединной линии на 3-4 см выше пупка. Биссектриса угла, образованного передней срединной линией и перпендикулярной к ней линией, пересекающей первую на 3 см выше пупка Свойства пилорического отдела в норме: тонкий, умеренно подвижный цилиндр, плотность которого меняется (от плотного до почти не прощупываемого). Перкуссия печени по Курлову Верхняя граница по правой средне-ключичной линии: Для этого палец-плессиметр располагают параллельно ожидаемой верхней границе и проводят тихую перкуссию сверху вниз по межреберьям до появления тупого звука (1-я точка). В норме верхняя граница абсолютной тупости печени находится на уровне VI ребра. Нижняя границ по правой средне-ключичной линии: Для этого палец-плессиметр устанавливают параллельно ожидаемой границе на уровне пупка или ниже, чтобы при нанесении удара определялся тимпанический звук. Проводя тихую перкуссию, постепенно передвигая палец-плессиметр вверх, доходя до границы перехода тимпанического звука в абсолютно тупой. В норме нижняя граница печени по средне-ключичной линии проходит по нижнему краю реберной дуги. Верхняя граница по передней срединной линии: Перпендикуляр от точки, полученной при перкуссии верхней границы по средне-ключичной линии, до пересечения ее с передней срединной линией Нижняя граница по передней срединной линии: Палец-плессиметр устанавливают параллельно ожидаемой границе на уровне пупка и, проводя тихую перкуссию, постепенно направляются вверх до появления тупого звука В норме нижний край печени по передней срединной линии располагается на границе между верхней и средней третью расстояния между мечевидным отростком и пупком. Граница по левой реберной дуге: Для этого палец-плессиметр располагают перпендикулярно левой реберной дуге, приблизительно на уровне ІХ ребра и, проводя тихую перкуссию, продвигаются к грудине. В норме нижний край печени в этом месте находится на уровне VII–VIII ребра по l. parasternalis sinistra. Размеры печени по Курлову в норме: правая доля (между 1 и 2 точками) – 9 см ( 1–2 см); средняя часть печени (между 3-й и 4-й точками) – 8 см ( 1–2 см); левая доля (между 3-й и 5-й точками) – 7 см ( 1–2 см). Пальпация печени Топография: Печень не пальпируется или пальпируется по l. axіllarіs anterіor dextra и l. medіoclavіcularіs dextra по краю реберной дуги, по l. medіana anterіor на 1/3 расстояния между мечевидным отростком и пупком; Свойства печени в норме: эластичная, с гладкой поверхностью, ровным острым или слегка закругленным краем, безболезненная. Пальпация желчного пузыря Симптом Кера — значительное усиление болевой чувствительности на вдохе при пальпации желчного пузыря большим пальцем правой руки. Методика пальпации та же, что и при обычном прощупывании желчного пузыря, но выполняется одним (большим) пальцем. Палец располагают в области проекции желчного пузыря (I момент пальпации), во время вдоха сдвигают кожу вниз (II момент), на выдохе палец глубоко погружают в брюшную полость (III момент), а во время глубокого вдоха, сопротивляясь выталкиванию пальца из брюшной полости, получают усиление болезненности желчного пузыря, который в эту фазу дыхания опускается вместе с печенью вниз, встречаясь с большим пальцем. Положительный симптом Кера выявляется обычно при воспалении желчного пузыря (холецистите). Симптом Мерфи — значительное усиление боли на вдохе при глубоком погружении пальцев правой руки врача в области желчного пузыря. При этом больной находится в сидячем положении, а исследующий — сзади от пациента. Симптом Мерфи аналогичен симптому Кера и чаще всего выявляется при холециститах. Симптом Ортнера — болезненность при поколачивании локтевой частью кисти по правой реберной дуге при задержке дыхания больного на вдохе. В норме желчный пузырь не пальпируется. Перкуссия селезёнки Палец-плессиметр устанавливают возле края левой реберной дуги перпендикулярно Х ребру. Перкутируют от края реберной дуги непосредственно по Х ребру. Палец-плессиметр устанавливают перпендикулярно Х ребру по задней подмышечной линии. Перкуссию проводят по направлению к первой точке. Отрезок, соединяющий первую и вторую точки, характеризует длину селезенки, которая в норме составляет 6–8 см. Для определения ширины селезенки длину ее делят на 2 части и проводят перкуссию от определенной точки по перпендикуляру к Х ребру. Сначала двигаются вверх от тупого звука к ясному, потом так же вниз. Соединяя третью и четвертую точки, получают отрезок, характеризующий ширину селезенки, которая в норме равна 4–6 см. Пальпация селезёнки Пальпацию селезенки лучше всего проводить в положении больного на правом боку с согнутыми в коленях ногами и с подложенными под голову руками. Четыре пальца левой руки исследователь кладет плашмя на левую половину грудной клетки больного, большой палец – на реберную дугу для фиксации грудной клетки. Этим приемом достигается ограничение экскурсии грудной клетки при дыхании и компенсаторное увеличение дыхательных движений левого купола диафрагмы, к которому прилежит селезенка. Ладонь правой руки со слегка согнутыми пальцами располагают плашмя в левом подреберье, перпендикулярно реберной дуге (края селезенки). Кончики пальцев должны находиться в углу между Х и ХІ ребрами. В норме: не пальпируется Пальпация поджелудочной железы Топография: Левую руку исследователь подкладывает под левую поясничную область ниже края ребер, полусогнутые пальцы правой руки – на поверхность брюшной стенки в области левого подреберья на 3–4 см выше пупка, параллельно расположению поджелудочной железы. Свойства поджелудочной железы в норме: неподвижный, плоский тяж толщиной 1–2 см, расположенный в горизонтальном направлении на задней брюшной стенке в верхней половине живота. Точка Мейо-Робсона – между верхней и средней третью линии, проведённой от пупка до середины ребёрной дуги Точка Де-Жардена – на линии, соединяющей пупок с правой подмышечной впадиной на 6 см влево от пупка СИСТЕМА МОЧЕОТДЕЛЕНИЯ Пальпация почек Топография: Ладонь левой руки врача накладывают на поясничную область так, чтобы указательный палец находился чуть ниже XII ребра. Согнутые пальцы правой руки устанавливают под реберной дугой латеральнее наружного края прямых мышц живота. В норме в горизонтальном положении не пальпируется Болезненность мочеточников верхняя мочеточниковая точка (1) находится на пересечении вертикальной линии, проходящей по наружному краю прямой мышцы живота (3), и горизонтальной линии, проходящей через пупок; средняя мочеточниковая точка (2) находится на трети расстояния от передней срединной линии до spina iliaca anterior superior. реберно-позвоночная (5) точка локализуется в углу, образованном XII ребром и позвоночником; реберно-поясничная точка (6) находится в месте пересечения XII ребра и поясничной мышцы. Перкуссия почек Проводится в вертикальном положении больного. Ребром ладони правой руки наносят отрывистые удары по тыльной поверхности ладони левой руки, располагающейся на поясничной области. Если больной при этом отмечает болезненность, говорят о положительном симптоме Пастернацкого Перкуссия мочевого пузыря Проводится после его опорожнения. Перкутируют обычно по передней срединной линии сверху (от уровня пупка или выше) вниз (до лобка). В норме после опорожнения мочевого пузыря при перкуссии выявляется тимпанический перкуторный звук. При увеличении размеров мочевого пузыря (например, при экскреторной анурии или опухоли пузыря) в надлобковой области появляется тупой звук.