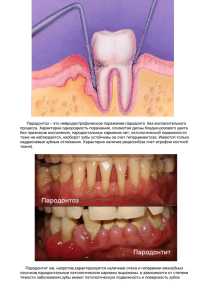
Пародонтит • Пародонтит - это заболевание зубочелюстной системы, характеризующееся развитием острого или хронического воспалительного процесса, деструкцией тканей пародонта и атрофией костной ткани альвеол. • Пародонтиты - это собирательное название отдельных нозологических форм заболеваний зубочелюстной системы, характеризующихся развитием хронического или острого воспалительного процесса и деструкцией тканей пародонта, а также атрофией костной ткани альвеолярного отростка (альвеолярного отростка) челюсти. [Копейкин В.Н. (1988)] ЭТИОЛОГИЯ Местные факторы: • перегрузка пародонта, • аномалии и деформации челюстей • скученность зубов, аномалии прикуса, • аномалии развития мягких тканей полости рта • зубные отложения: • неминерализованные: зубная бляшка, мягкий зубной налет • минерализованные: наддесневой и поддесневой зубной камень • ятрогенные причины Общие факторы: • авитаминозы, • атеросклеротические изменение сосудов, • эндокринная патология, • снижение резистентности организма Зубная бляшка • Разрушающее действие бактерий на ткани пародонта определяется действием токсических веществ. Экзотоксины – производные грамположительной микрофлоры являются постоянными для полости рта и не имеют выраженного патогенетического механизма действия. Эндотоксины – производные грамотрицательной микрофлоры, проявляют агрессивное действие на месте контакта с тканями пародонта: вызывают сосудистые расстройства, нарушают клеточный обмен, стимулируют формирование антител. Микроорганизмы бляшки в результате обменных процессов выделяют разнообразные ферменты (гиалуронидазу, хондроитинсульфатазу, протеазы, глюкуронидазу, коллагеназу), которые имеют выраженную протеолитаческую активность (Л.А.Хоменко, 1980). Эти ферменты способствуют развитию микроциркуляторных нарушений в тканях пародонта, вызывают деполимеризацию гликозаминогликанов, белков тканей пародонта, в первую очередь коллагена. • По мере роста зубной бляшки в ней повышается концентрация неорганических веществ, и они становятся матрицей для образования зубного камня. Наличие большого количества бактерий в зубном камне обусловливает сенсибилизирующее, протеолитическое и токсическое действие. Зубной камень (особенно поддесневой) оказывает механическое повреждение ткани пародонта, а наличие в нем окислов металлов (ванадия, свинца, меди) вызывает токсическое действие. На поверхности зубного камня всегда имеются неминерализованные бляшки – носители микроорганизмов, которые и определяют характер патогенного действия зубного камня на пародонт. ПАТОГЕНЕЗ • Начало воспаления десны регистрируется в области десневой борозды, в которой меняется и количественный и качественный состав десневой жидкости. При воспалении может произойти нарушение зубодесневого соединения с образованием кармана и распространением патологических изменений в подлежащие ткани. В десневой борозде увеличивается число полиморфноядерных лейкоцитов, в которых под влиянием эндотоксинов происходит дегрануляция с выбросом из клеток лизосом. Ферменты лизосомного происхождения (протеазы, гидролазы, лизоцим) вступают во взаимодействие с окружающими структурами, вызывая и усиливая альтерацию. • Дегрануляция тучных клеток (лаброцитов) сопровождается выбросом плазменных и клеточных медиаторов воспаления. Брадикинин (плазменный медиатор) способствует выбросу гистамина, повышая проницаемость сосудов, а калликреин – кининовая система плазменного медиатора активизирует хемотаксис полиморфноядерных лейкоцитов, и фактор XII (фактор Хагемана), вызывая нарушение свертывающей системы крови. К клеточным медиаторам относятся гистамин, серотонин, простагландины, лимфокинины, медленно реагирующая субстанция, выброс которых осуществляется полиморфноядерными лейкоцитами, тучными клетками (лаброцитами) и базофилами. Биологически активные компоненты вызывают резкое повышение сосудистой проницаемости, нарушается микроциркуляция, замедляется кровоток, увеличивается тромбообразование, развиваются васкулиты, гипокоагуляция и гиперфибринолиз, вторичная гипоксия. Эти изменения приводят к деполимеризации межклеточного вещества эпителия десневой борозды, появляются вакуоли, щели и создаются благоприятные условия для глубокого проникновения в подлежащие ткани не только токсинов, но и бактерий. ПАТОГЕНЕЗ • Расстройство микроциркуляции повышает как сосудистую, так и тканевую проницаемость, следствием чего является пропитывание стенок сосудов и периваскулярной ткани белковыми компонентами (альбуминами, фибрин-фибриногеном, иммуноглобулинами G, A, M). Изменяется структура десны за счет образования плотных воспалительных инфильтратов с преобладанием лимфоцитов и плазматических клеток. Происходит дополимеризация основного вещества соединительной ткани. Среди ферментов, продуцируемых бактериями и способных разрушать ткани пародонта, важное место занимает гиалуронидаза. В разрушении коллагена участвуют тканевые и бактериальные коллагеназы, аминопептидазы, эластазы, фосфатазы, фосфолипазы. Снижение функции фибробластов нарушает синтез коллагена. Срыв защитных механизмов сопровождается угнетением процессов регенерации, образованием патологической грануляционной ткани и распространением воспаления на глубжележащие ткани – кость альвеолы. Прогрессирующие альтеративные процессы, включая и резорбцию костной ткани обусловлены развитием воспалительных и иммунологических реакций в тканях пародонта. Микробная сенсибилизация приводит к возникновению аутоиммунных процессов. Сочетание действия микроорганизмов на пародонт и ответных реакций организма определяют степень и характер поражения пародонта. Эти реакции вызывают деструкцию альвеолярной кости, а также и различные иммунные патогенетические процессы: анафилактические, цитотоксические, иммунных комплексов и другие клеточные реакции. Классификация заболеваний пародонта I. Гингивит – воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого прикрепления. Форма: катаральный, гипертрофический, язвенно-некротический. Течение: острый, хронический, обострившееся, ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: локализованный, генерализованный. II. Пародонтит – воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией периодонта и кости. Течение: острое, хроническое, обострившееся (в том числе абсцедирующее), ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: локализованный, генерализованный. III. Пародонтоз – дистрофическое поражение пародонта. Течение: хроническое, ремиссия. Тяжесть процесса: легкий, средней тяжести, тяжелый. Распространенность процесса: генерализованный. IV. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей пародонта (синдром Пипийона – Лефевра, гистиоцитоз X, сахарный диабет некомпенсированный, нейтропения и др.). V. Пародонтомы – опухоли и опухолеподобные процессы в пародонте (эпулис, фиброматоз десен и др.). В последнее время выделена быстропрогрессирующая форма пародонтита. В зависимости от возраста и особенности течения быстропрогрессирующего пародонтита выделяют четыре вида: Препубертатный (до 11 лет). Локализованный, юношеский (ЛЮП). Генерализованный юношеский (ГЮП), 12-21 год. Быстропрогрессирующий взрослых (БППВ), 21-35 лет. КЛАССИФИКАЦИЯ ПАРОДОНТИТА по МКБ-10. • К05.2 Острый пародонтит • К05.20 Периодонтальный абсцесс [пародонтальный абсцесс] десневого происхождения без свища. Периодонтальный абсцесс десневого происхождения, не связанный со свищом. Исключены: острый апикальный периодонтит пульпарного происхождения (К04.4); острый периапикальный абсцесс пульпарного происхождения (К04.6; К04.7). • К05.21 Периодонтальный абсцесс [пародонтальный абсцесс] десневого происхождения со свищом. Исключены: острый апикальный периодонтит пульпарного происхождения (К04.4); острый периапикальный абсцесс пульпарного происхождения (К04.6; К04.7). • К05.22 Острый перикоронит • К05.28 Другой уточненный острый пародонтит • К05.29 Острый пародонтит неуточненный • К05.3 Хронический пародонтит • К05.30 Локализованный • К05.31 Генерализованный • К05.32 Хронический перикоронит • К05.33 Утолщенный фолликул (гипертрофия сосочка) • К05.38 Другой уточненный хронический пародонтит • К05.39 Хронический пародонтит неуточненный Диагностика • Обследование начинают с опроса. Врач выявляет жалобы, причину обращения, социально-бытовые условия жизни, профессиональные вредности, наличие хронических заболеваний, аллергологический статус, режим и характер питания, вредные привычки. • При сборе анамнеза следует обратить внимание на наличие бруксизма – ночное скрежетание зубами; наличие или отсутствие боли в височно-нижнечелюстном суставе; кровоточивости десен во время еды и чистке зубов; запаха изо рта, который появляется от различных причин: заболевания желудочно-кишечного тракта, ЛОР-органов, органов дыхания и полости рта. Неприятный запах изо рта может быть при гнойном отделяемом из пародонтальных карманов, язвенно-некротическом гингивите, при плохой гигиене полости рта, при наличии кариозных зубов, протезов, свищей при хронических воспалительных одонтогенных процессах. Обязательно уточняется проводилось ли лечение по поводу заболевания пародонта, эффективность его. Осмотр • При осмотре обращается внимание на цвет кожных покровов, наличие рубцов, асимметрии лица за счет припухлости, пареза лицевого нерва, состояние лимфатических узлов подподбородочной и поднижнечелюстной области, пропорции лица, выраженность подбородочных и носогубных складок. Изменение пропорции лица наблюдается при аномалии прикуса, при стираемости, потери зубов. Выявление гипертонуса жевательных мышц по моторным точкам позволяет предположить наличие бруксизма. • Осмотр полости рта начинают с преддверия. При этом отмечают цвет слизистой оболочки, выраженность уздечек, тяжей, глубину преддверия, состояние прикуса, зубов. Глубина преддверия определяется с помощью градуированного инструмента (калибрования гладилка или зонд) от края десны до дна преддверия. Преддверие считается мелким, если его глубина не более 5 мм, средним – 8-10 мм и глубоким – более 10 мм. Ширина маргинальной десны (свободной) является постоянной величиной и составляет в среднем 0,5-1,5 мм. Прикрепленная десна варьирует в пределах от 1 до 9 мм. При малой ширине прикрепленной десны отмечается напряжение губ и уздечек, один из факторов риска развития рецессии десны. Уздечки губ представляют собой складку слизистой оболочки в виде треугольника с широким основанием на губе и вершиной по средней линии альвеолярного отростка на расстоянии 0,5 см от десневого края. Различают три типа уздечек: сильные с местом прикрепления на вершине межзубного сосочка, при движении губы при таком положении уздечки происходит смещение десневого сосочка между центральными резцами или побеление слизистой в месте прикрепления уздечки; средние уздечки прикрепляются на расстоянии 1-5 мм от вершины межзубного сосочка; слабые – в области переходной складки. Красители • эритрозин, динал (эритрозин, карбонат основной, МКЦ, сахарин, ванилин, поливинилпирролидон, магния стеорит), • растворы фуксина для полоскания (фуксин основной – 1,5; спирт 70% - 20,0 – 15 капель на ¼ стакана воды); • растворы для смазывания поверхности зуба (раствор Люголя или Шиллера – Писарева: йодистый калий – 2,0; кристаллический йод – 1,0; дистиллированная вода – 40,0), раствор Кёчке ( иодит цинка – 12,0; йод кристаллический – 40,0; глицерин – 80,0; дистиллированная вода – 50,0), метиленовый синий. Индексы гигиены полости рта • индекс Федорова Ю.А. – Володкиной В.В. (1982); • Грина – Вермиллиона – упрощенный индекс гигиены полости рта – ИГР – У (OHI-S, Green J.C., Vermillion J.K., 1964), • индекс эффективности гигиены полости рта PHP (Podshadley A.G., Haley P., 1968) Определение степени воспаления десны • проба Шиллера-Писарева • йодное число (Савраков) • индекса гингивита (ИГ) – Loe, Silness (1967) • папиллярно-маргинально-альвеолярный индекс – индекс PМА • определение стойкости капилляров десны по Кулаженко Индексы кровоточивости: • Kötzschke, 1975 • Mühlemann H.P., Son S. (1971) • проба с 5% раствором амидопирина (Л.И.Чечель, 1986) Комбинированные пародонтологические индексы • Пародонтальный индекс ПИ, предложенный Russel (1956), • Для эпидемиологических исследований ВОЗ рекомендует новый индекс нуждаемости в лечении болезней пародонта SPITN (Community Periodontal Index of treatment Needs). Он предназначен для определения распространенности и интенсивности заболеваний пародонта, а также для планирования и оценки эффективности программ профилактики. • П.А.Леусом (1988) предложен вместо индекса СРITN комплексный периодонтальный индекс КПИ. • Т.В.Никитина с соавторами (1980) разработали варианты комбинированного пародонтального индекса и индекса пародонтальных резервов. В этих индексах учитываются: состояние мягких тканей, костной структуры пародонта и распространенность процесса. Для оценки степени воспаления десны авторы использовали не только определение кровоточивости, но и объективные показатели стойкости капилляров с помощью пробы Кулаженко. • Для выявления нарушения эпителиального прикрепления и изъязвления внутри кармана предложена формалиновая проба (Parma C., 1960). • Увеличение количества десневой жидкости отмечается до появления клинических признаков воспаления (Г.М.Барер с соавт., 1989). По данным изменения площади пропитывания и взвешивания бумажных полосок получены следующие результаты: - интактный пародонт – площадь пропитывания фильтровальной бумаги 0-0,5 мм2; масса при взвешивании 0-0,1 мг, - хронический катаральный гингивит – соответственно: 0,5-1 мм2 и 0,1-0,3 мг, - пародонтит – площадь пропитывания 1– 2 мм и более, масса 0,5 мг и более. • Проба Ясиновского позволяет определить миграцию лейкоцитов в ротовую полость и количество слущенного эпителия. С помощью ее можно оценить состояние защитных реакций тканей пародонта, степень фагоцитоза и характер воспалительной реакции. • Волдырную пробу Олдрича для выявления скрытого отека. • Насыщение тканей аскорбиновой кислотой уменьшает проницаемость капилляров, стимулирует функциональную деятельность органов и тканей, оказывает влияние на обмен коллагена. Для определения насыщенности организма аскорбиновой кислотой используют пробу Роттера и в модификации ее М.М.Яковца (1963) – языковая. • Внутрикожная проба по Кавецкому в модификации С.М.Базарновой позволяет определить функциональное состояние соединительной ткани, ее способность к регенерации. Проба основана на свойстве ткани задерживать индифферентные красители. • эксфолиативная цитология. • клинический анализ крови, определение содержания глюкозы, • анализ мочи. • Биохимическое исследование крови • изучение фосфорно-кальциевого обмена • Иммунологические исследования • определение секреторного иммуноглобулина A (sJgA), сывороточного JgA и JgG, активности лизоцима, коэффициента сбалансированности факторов местного иммунитета и определение естественной колонизации буккального эпителия микроорганизмами (Л.М. Лукиных, 2001). • Биомикроскопия десны – прижизненное изучение состояния тканей пародонта с помощью оптических систем. Она позволяет оценить ангиоархитектонику и функциональное состояние сосудов. • Реографическое исследование является объективным методом для определения гемодинамической системы пародонта и для контроля эффективности лечения, а также для назначения адекватных средств воздействия на сосуды: функциональных (при функциональных нарушениях) или медикаментозных (при наличии органических изменений). • Полярографическое исследование позволяет определить состояние окислительно-восстановительных процессов в тканях пародонта и степень выраженности гипоксии. • Элетроодонтометрия • Эхоостеометрия позволяет определить плотность костной структуры челюстей по скорости и времени распространения ультразвукового сигнала. • Термометрия межзубных сосочков и пародонтальных карманов проводится с диагностической целью и для контроля эффективности лечения. КЛИНИЧЕСКАЯ КАРТИНА Острый пародонтит, как самостоятельная нозологическая форма, встречается крайне редко, он развивается вследствие острого механического или химического повреждения зубодесневого соединения. К острому пародонтиту относятся пародонтальный абсцесс десневого происхождения без свища и пародонтальный абсцесс десневого происхождения со свищом. Как правило, развиваются в результате механической травмы. Характеризуется ограниченным воспалением и кровоточивостью десны; наличием пародонтального кармана и выделением из него экссудата; наличием свищевого хода (при пародонтальном абсцессе десневого происхождения со свищом). КЛИНИЧЕСКАЯ КАРТИНА Хронический пародонтит всегда развивается на фоне неудовлетворительной гигиены рта. Как правило, ему предшествует гингивит. Характеризуется наличием мягких и твердых назубных отложений (над- и поддесневых); гиперемией, отеком и кровоточивостью десны; наличием пародонтальных карманов и выделением из них экссудата; патологической подвижностью зубов различной степени; возможна рецессия или гипертрофия десневого края, деформация зубных рядов, появление трем, диастем и преждевременных контактов зубов (супраконтактов). • - для легкой степени пародонтита: глубина пародонтального кармана до 3,5 мм преимущественно в области межзубного промежутка, начальная – I степень деструкции межзубных перегородок (до 1/3), зубы неподвижны, не смещены, общее состояние не нарушено; • - для пародонтита средней степени тяжести – глубина кармана 4-5 мм, деструкция костной ткани II степени – снижение межзубных перегородок до ½ их высоты, очаги остеопороза, патологическая подвижность зубов I степени, реже II степени, возможно смещение зубов; •тяжелая степень пародонтита характеризуется наличием пародонтального кармана глубиной более 5-6 мм, деструкцией костной ткани альвеолярного отростка более ½ или полным отсутствием костной ткани, подвижностью II-III степени, зубы смещены, выражена травматическая артикуляция. • Пародонтит средней и тяжелой степени часто сопровождается гноетечением из пародонтальных карманов и абсцедированием Рентгенологическая картина зависит от степени тяжести пародонтита. Начало процесса характеризуется деструкцией кортикальной пластинки вершин межальвеолярных перегородок. В дальнейшем отмечается усеченность вершин, наряду с горизонтальной появляется и вертикальная резорбция, нередко с образованием костных карманов. Контуры костной ткани альвеолярных отростков имеют характерный фестончатый, «изъеденный вид». • Различают 4 степени деструкции костной ткани альвеолярной части челюсти: • - начальная – отсутствие компактной пластинки вершины межзубных перегородок, остеопороз ее без выраженной убыли; • - I степень – деструкция межзубных перегородок до 1/3; • - II степень – деструкция межзубной перегородки на 1/2; • - III степень – деструкция охватывает 2/3 межзубной перегородки и более. • Хронический генерализованный пародонтит легкой степени тяжести сопровождается неприятными ощущениями в десне, зудом, кровоточивостью при чистке зубов и откусывании жесткой пищи, иногда появлением неприятного запаха изо рта. Во время осмотра выявляют отек, гиперемию десневого края, увеличение объема десневых сосочков, пародонтальные карманы глубиной 33,5 мм, определяемые в межзубных промежутках и редко с вестибулярной или оральной поверхности зубов. При легкой степени тяжести пародонтита пародонтальные карманы могут быть лишь у отдельных групп зубов, в области других – сохраняется целостность зубодесневого соединения. Подвижность зубов, их смещение отсутствуют, отмечается неудовлетворительная гигиена полости рта. На рентгенограмме определяется I степень деструкции костной ткани межзубных перегородок: отсутствие компактной пластинки, резорбция вершин межзубных перегородок до 1/3 их величины, очаги остеопороза. Общих нарушений нет, клинический анализ крови без изменений. • Хронический генерализованный пародонтит средней степени тяжести Пациенты указывают на неприятный запах изо рта, кровоточивость десен во время чистки зубов и откусывании пищи, иногда появляющуюся болезненность при жевании. При осмотре выявляют выраженное воспаление слизистой оболочки десны: гиперемия с цианозом межзубной, маргинальной и альвеолярной десны. Десневые сосочки неплотно прилежат к поверхности зубов, конфигурация их изменена, они набухшие за счет клеточной инфильтрации. Появляется смещение зубов, увеличиваются промежутки между ними. Зубы становятся подвижными (I-II степени), иногда обнажение шеек зубов. При зондировании определяется пародонтальный карман до 4-5 мм. На рентгенограмме деструкция межзубных перегородок достигает ½ длины корня. Хронический генерализованный пародонтит тяжелой степени • Характеризуется появлением боли в деснах, затрудненным жеванием, кровоточивостью десен, подвижностью, веерообразным смещением фронтальных зубов верхней и нижней челюстей. Пациенты из-за боли и резкой кровоточивости отказываются от чистки зубов, что приводит к ухудшению гигиенического состояния полости рта и усилению воспаления. • При осмотре выявляют выраженные воспалительные изменения в тканях пародонта: слизистая оболочка десны гиперемированная, отечная, обнажение шеек и даже корней зубов, подвижность отдельных зубов II-III степени. Глубина пародонтальных карманов достигает более 5-8мм. При надавливании на десну появляется гнойное отделяемое. На зубах обильные отложения зубного налета, над - и поддесневого камня. Рентгенологически – деструкция костной ткани III степени – резорбция превышает ½-2/3 длины корня зуба, иногда костная ткань альвеолы полностью резорбирована. Пародонтит в стадии ремиссии наступает в результате комплексного лечения и характеризуется признаками: • - слизистая оболочка десны бледно-розового цвета, плотно прилежит к поверхности зуба; • - нет десневого или пародонтального кармана; • - на рентгенограмме отсутствуют очаги остеопороза, костная ткань плотная, нет прогрессирования ее убыли; • - отсутствуют назубные отложения, в том числе и микробный налет. Принципы лечения купирование воспалительных процессов в пародонте предупреждение дальнейшего развития патологического процесса; сохранение и восстановление функции зубочелюстной системы; предупреждение развития общих и местных осложнений; предупреждение негативного влияния на общее здоровье и качество жизни пациентов. Терапевтическое лечение основано на применении нехирургических методов и является базовым или начальным этапом комплексного лечения заболеваний пародонта и направлено в первую очередь на устранение одного из этиологических факторов болезни – бактериальной биопленки и факторов, обеспечивающих ее аккумуляцию на зубе, и включает: проведение профессиональной гигиены рта; обучение и контроль индивидуальной гигиене рта; – удаление над- и поддесневых зубных отложений; коррекция и устранение факторов, способствующих поддержанию воспалительных процессов в пародонте, таких как: нависающие края пломб, кариозные полости, - клиновидные дефекты. - устранение преждевременных контактов – функциональное избирательное пришлифовывание. назначение и/или проведение противомикробной и противовоспалительной терапии. Хирургическое лечение • направлено на ликвидацию очагов воспаления, которые не удалось устранить на этапах терапевтического лечения. Проведение плановых хирургических вмешательств недопустимо без предварительной подготовки в рамках базовой терапии и тщательной оценки полученных результатов. Ортопедическое лечение направлено на восстановление функции зубочелюстной системы, восстановление целостности зубных рядов, стабилизацию патологических процессов в пародонте, создание условий для функционирования зубочелюстной системы в компенсированном состоянии и включает в себя изготовление съемных и/или несъемных шинирующих ортопедических конструкций. Положительным результатом лечения средних и тяжелых стадий пародонтита можно считать восстановление зубочелюстной системы до субкомпенсированного состояния и стабилизацию патологического процесса на этом уровне. Без ортопедического вмешательства (постоянного шинирования) это невозможно. Ортодонтическое лечение направлено на устранение зубочелюстных аномалий и вторичных деформаций зубных рядов, стабилизацию патологических процессов в пародонте. ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПАЦИЕНТАМ С ПАРОДОНТИТОМ •Лечение пациентов с пародонтитом проводится в стоматологических медицинских организациях. Как правило, лечение проводится в амбулаторно-поликлинических условиях. •Оказание помощи больным с пародонтитом осуществляют врачи-стоматологи общей практики, врачи-стоматологи-терапевты, врачи-стоматологи-ортопеды, врачи-стоматологи-хирурги, врачи ортодонты, зубные врачи. В процессе оказания помощи принимает участие средний медицинский персонал, в том числе зубные техники и гигиенисты стоматологические. •Динамическое наблюдение проводят через 1, 2, 6 недель для контроля гигиены рта и определения пародонтологического статуса, затем каждые 6 месяцев. • Профессиональная гигиена является основным этапом лечения, который предшествует хирургическим, ортодонтическим и ортопедическим методам. Профессиональная гигиена предусматривает удаление плотных назубных отложений и микробного налета, очищение и полирование поверхности корней зубов и антибактериальную обработку кармана. Удаление наддесневых отложений проводится специальным набором инструментов или ультразвуковым аппаратом, специальные насадки к нему позволяют удалить поддесневые отложения в области фуркационных дефектов и провести полирование корня. Удаление зубного камня с 4-6 зубов заканчивают полированием поверхности специальными деревянными палочками, резиновыми колпачками, щеточками, используя пасты состава: пемзы 10 г, глицерина 10 г, 5 капель 3% настойки йода, перекиси водорода. Пемзу можно заменить порошком фосфат-цемента, зубным порошком, а глицерина – зубной пастой. Можно применять патентованные пасты фирмы Септодонт: “Детартрин” - паста с абразивными свойствами, не повреждает эмаль, использется для снятия налета на зубах посредством щетки и наконечника после удаления зубного камня, “Детартрин – Ц”- паста для полирования с цикорием, “Детартрин ультра” – паста для полирования со фтором, применяются с помощью цркулярной щетки и наконечника. При отсутствии пасты для полирования со фтором полированные поверхности необходимо покрыть фторсодержащим лаком. • После удалений назубных отложений на десневой край следует нанести биополимерную пленку «Диплен-Дента» с различными лекарственными компонентами: «Х» хлоргексидином, «М» - метронидазолом, «Л» линкомицином, «ЛХ» - хлоргексидином и лидокаином, солкосерил дентальную адгезивную пасту, десневую повязку – “Гингитек”. В этот же период проводят выявление с помощью копировальной бумаги супраконтактов, при показаниях - их устраняют методом пришлифовывания алмазными головками, зубы обрабатывают фторлаком или реминерализующими растворами. • Способом медикаментозного лечения пародонта является местное применение антибактериальных препаратов, которое имеет большие преимущества: • - создается максимальная концентрация лекарственного вещества в очаге воспаления; • - снижается воздействие на микробную флору полости рта; • ослабляется медикаментозная нагрузка на организм. • Основные требования к препаратам для местного лечения: • 1. Способность длительно удерживаться в пародонтальном кармане. • 2. Выраженное антибактериальное действие против патогенной инфекции кармана. • 3. Хорошая переносимость препарата. • Наиболее эффективным для лечения заболеваний пародонта является хлоргексидин биглюконат, который применяется в растворе для полоскания и гелей. Хлоргексидин выпускается в форме патентованных жидкостей. Так, фирма Procter Gamble выпускает для полоскания жидкость под названием Peridex, содержащую 0,12% хлоргексидина и 11,6% спирта. • Применение хлоргексидина в форме геля более эффективно при наложении под повязку после хирургического лечения. Орошение десны 0,2% раствором хлоргексидина при тяжелой степени хронического пародонтита приводило к уменьшению количества спирохет и гингивального индекса (Kооntongkaew S. и al, 1995). G.Ozcan et al. (1994) использовали целлюлозные мембраны, содержащие 20% раствор хлоргексидина и 40% раствор доксициклина, в виде аппликаций в области пародонтальных карманов глубиною более 5 мм. Авторы отметили положительный результат, который проявлялся в уменьшении кровоточивости десен, глубины пародонтальных карманов и числа подвижных форм микроорганизмов. • Сангвиритрин – препарат растительного происхождения, оказывает противомикробное действие в отношении грамотрицательных и грамположительных микрорганизмов, резистентных к действию антибиотиков. Антибактериальную активность имеет антисептик, относящийся к фенолсодержащим эфирным маслам – листерин. T.Kato с соавт. (1990) изучая действие листерина, пришли к выводу, что он имеет широкий спектр антибактериального действия, используется в виде аэрозоля 2 раза в день, разбрызгивая его в течение 30 секунд, однако по противобактериальной активности уступает хлоргексидину. • Заслуживает внимания новый антисептик мирамистин, который относится к группе катионных поверхностно-активных веществ. Являясь катионным детергентом, увеличивает проницаемость клеточной оболочки микроорганизмов и приводит к цитолизу. Обладает выраженными антимикробными свойствами в отношении грам+ и грам-, аэробных и анаэробных, споробразующих и аспорогенных бактерий, действует на грибы, вирусы, спирохеты, простейшие, снижает резистентность микроорганизмов к антибиотикам, повышет функциональную активность иммунных клеток, стимулирует местный неспецифический иммунный ответ и репаративные процессы, не обладает аллергизующими свойствами. Мирамистин применяют в 0,01% растворе на турундах в пародонтальные карманы, в виде лечебной повязки: 0,01% раствор, замешанный на водорастворимом кальцийсодержащем цементе – “Ортофикс - Аква” (С.Г Гусенов с соавт.,2001). • Особое место в антибактериальном лечении пародонтита занимает метронидазол. Он имеет активность в отношении многих анаэробных бактерий, спирохет, простейших, совместим с антибиотиками. Препарат назначают внутрь, он способен выходить в десневую жидкость, однако концентрация его в десневой жидкости в 2 раза ниже, чем в сыворотке крови. Зарубежные авторы, изучая его действие при эндогенном применении, показали, что метронидазол не приводит к выраженному клиническому улучшению, активность его более проявляется при введении в глубокие пародонтальные карманы (более 7 мм). В связи с этим метронидазол стали использовать чаще для местного применения. Способы применения его разнообразны: в виде взвеси для введения в карманы под повязку, пропитывания турунд, аппликаций, вводят в состав паст для заполнения карманов, биополимерной пленки «ДипленДента М», которая накладывается на поверхность десны на ночь в течение 7 дней при пародонтите средней степени тяжести и на 10-14 дней при тяжелом течении. Для пролонгированного действия лекарственные препараты вводятся в лечебные повязки, применяются в форме гелей. Используются тетрациклиновое волокно, гель атридокс, действующим веществом которого является антибиотик широкого спектра – доксициклин. Вводится гель в пародонтальный карман и удерживается в нем в течение недели. Элизол-гель содержит метронидазол, способен медленно рассасываться, выделяя в активной форме лекарственное вещество, метрогил дента гель для десен, состоит из метронидазола и хлоргексидина. • Для устранения патогенных микроорганизмов поддесневой бляшки наряду с антисептиками местного применения или при их неэффективности назначают антибиотики в качестве системной терапии. Антибиотики необходимы для подавления стойких поддесневых микроорганизмов, которые инвазируют в ткани пародонта. Применение системной антибиотикотерапии имеет строгие показания: гноетечение из пародонтальных карманов, абсцедирование, свищи, прогрессирующая деструкция костной ткани альвеолярных отростков, интоксикация, состояния до и после хирургического лечения. • Тетрациклин • Линкомицин • Клиндамицин • Ритромицин, азитромицин (сумамед), рокситромицин (рулид) Патогенетическое лечение предусматривает: • - ингибирование лизосомальных ферментов (гидролаз, протеаз); • - снижение активности медиаторов воспаления – гистамина, кининов, простагландинов; • - уменьшение экссудации, отека, нормализацию сосудистого тонуса, уменьшение проницаемости сосудов; • - воздействие на микроциркуляторное русло, улучшение обменных процессов в пародонте; • - повышение местного иммунитета. Местное лечение • Выраженный лечебный эффект дают ферментные препараты: трипсин, химотрипсин, химопсин, терралитин, лизоцим, лизоамидаза и др. Они расщепляют некротические массы, не повреждая здоровые ткани, улучшают окислительно-восстановительные процессы, оказывают противовоспалительное действие. • На экссудативную фазу воспаления оказывает влияние гепарин – антикоагулянт прямого действия. Он нормализует тканевый обмен и газообмен, уменьшает проницаемость сосудов, снижает активность гиалуронидазы, умеренно расширяет сосуды, уменьшает вязкость крови, адгезию и агрегацию тромбоцитов, ускоряет кровоток, нормализует микроциркуляцию, оказывает антиаллергическое действие и способствует регенерации ткани.. Именно этими свойствами обусловлено его противовоспалительное и противоотечное действие. Гепарин применяют в виде мази в пародонтальный карман под защитную повязку, и более эффективным является введение методом фонофореза, электрофореза ( с катода по 5000 ЕД гепарина -10-20 процедур). Местное лечение • Глюкокортикоиды • НПВС 3% ацетилсалициловая мазь 5% бутадионовая мазь мефеминат натрия, который используется в виде 0,1-0,2% раствора или 1% пасты, которую вводят в пародонтальные карманы под защитную повязку. Курс состоит из 6 сеансов (через 1-2 дня). Индометицин Диклофенак натрия –(вольторен, ортофен) 0,05% гель пироксикама и 1% крем «Пироксифер», для аппликаций на 10-20 минут или в пародонтальные карманы. мелоксикам (мовалис). Витамины А, С, Р, Е и группы В. Аскорбиновая кислота (5% раствор), аскорутин применяют в виде аппликаций или электрофореза, галаскорбин (соединение калиевых солей аскорбиновой и галловой кислот) – в виде 1% водного раствора для орошения и введения в пародонтальные карманы на турундах • Лечебные пародонтальные повязки предназначены для депонирования лекарственных препаратов в десне, пародонтальных карманах, межзубных промежутках при консервативном и хирургическом лечении пародонтита. • В качестве лечебных повязок могут быть использованы официнальные повязки: Септо-пак (Фирма Септодонт, Франция), Воко-пак – Германия, паста-повязка стоматологическая с направленным физиологическим действием (содержит лизоцим, комплекс витаминов А и Е), обладает противовоспалительным действием, стимулирует регенерацию и микроциркуляцию (ВНИИ медполимер), а также биополимерная пленка «Диплен-Дента» с различными лекарственными препаратами: «ДипленДента Х» с хлоргексидином; «Диплен-Дента ХД» с хлоргексидином и дексаметазоном; «Диплен-Дента Л» с линкомицином; «Диплен-Дента Г» с гентамицином; «Диплен-Дента К» с клиндамицином; «ДипленДента ЛХ» с хлоргексидином и лидокаином, десневая повязка из природного биополимера коллагена – “Гингитек” и “Сангвикол”, пластина десневая рассасывающаяся – ЦМ. Солкосерил дентальная адгезивная паста. • Изолирующие пародонтальные повязки должны быть твердеющими, но эластичными, чтобы удерживаться в полости рта длительное время (более суток) и не сдавливать ткани. Для этой цели могут использоваться слепочные массы: дентол, репин, стомальгин, эластик, парафин, клеевая повязка КЛ-3 на основе полиуретана, паста профилактическая для временной защиты тканей полости рта (ВНИИмедполимер), цианодонт – раствор во флаконах по 2 мл. Рекомендуется как механическая защита слизистой после гингивэктомии (фирма Септодонт, Франция), стерильная пленка «Диплен» без лекарственных компонентов. • Для проведения коррекции иммунных реакций используют иммуномодуляторы, особенно при генерализованном пародонтите средней и тяжелой степени. Иммунокоррекция должна проводиться после лабораторных иммунологических исследований после консультации иммунолога под его непосредственным контролем. • При пародонтите используют: тактивин, тималин, тимоген, тимоптин. Тактивин – препарат полипептидной природы, получаемый из вилочковой железы крупного рогатого скота, нормализует функциональные и количественные показатели Т-системы иммунитета, назначается по 1 мл подкожно перед сном 1 раз в сутки ежедневно в течение 5-10 дней. • Тимоген применяют в виде инъекции по 1 мл 0,01% раствора внутримышечно или интраназально по 2-3-5 капель 0,01% раствора в каждую половину носа 2-3 раза в день. • Тимоптин по действию сходен с тактивином, вводят под кожу, курс лечения состоит из 4-5 инъекций с 4-дневными интервалами. • Левамизол (декарис) повышает общую сопротивляемость организма, способен усилить слабую реакцию иммунитета, ослаблять сильную и не действовать на нормальную, т.е. выполняет функцию иммуномодулятора. • Левамизол (декарис) назначают внутрь ежедневно по 1 таблетке (0,15 г) в течение 3 дней, с перерывами между курсами в 5 дней. Всего 2-3 курса. • Имудон: увеличение фагоцитарной активности макрофагов, повышение содержания лизоцима в слюне, увеличение иммунокомпетентных клеток и содержания секреторного иммуноглобулина А. Благодаря такому действию Имудон повышает местный иммунитет полости рта. При легкой степени пародонтита 4 таблетки в день в течение месяца, при средней степени – 5 таблеток, 1,5 месяца и при тяжелой степени – 8 таблеток в день в течение 2 месяцев. Таблетку следует держать во рту до полного растворения • Ликопид – синтетический преперат природного происхождения. Обладает , кроме иммуномодулирующего действия, антибактериальным, противовоспалительным, репаративным, детоксицирующим и гепатопротекторным эффектами. Показан при пародонтите тяжелой степени по 1 мг. сублингвально в течение 10-14 дней с одновременным местным применением мирамистина • Гемодез и неогемодез. Наряду с дезинтоксикационным действием эти препараты способны воздействовать на количество иммуноглобулинов и повышают количество Т-супрессоров • Анаболитические стероиды – препараты специфического действия стимулируют синтез белка, способствуют фиксации кальция и фосфора в костной ткани. • Ретаболил назначают по 1 мл 5% раствора внутримышечно 1 раз в 7-15 дней, на курс 5-7 инъекций; неробол по 1 таблетке (0,005 г) 2 раза в день до еды в течение 4-6 недель. • Инсадол (Франция) по 2 таблетки или 1 чайная ложка экстракта 3 раза в день в течение месяца, поддерживающий курс лечения в течение 2 месяцев по 1 таблетке или 0,5 чайной ложки 3 раза в день. • Применение гормона щитовидной железы – тирокальцитонина способствует регуляции метаболизма костной ткани. Препарат стимулирует остеогенез, оказывает противовоспалительное, противоотечное действие. • Тирокальцитонин вводят внутримышечно 2 раза в день по 50 ЕД, через 1 час после введения препарата нужно принять 1 г кальция глюконата или глицерофосфата кальция. Курс лечения 20 дней. • Препараты неспецифической десенсибилизации: глюконат кальция в таблетках по 0,5 3 раза в день, 10% раствор кальция хлорида по 1 столовой ложке 3 раза в день; 10% раствор тиосульфата натрия по 1 столовой ложке 3 раза в день. • Препараты кальция кроме десенсибилизирующего действия, уменьшают проницаемость сосудистой стенки и участвуют в формировании костной ткани. • Показано назначение антигистаминных препаратов: супрастина, пипольфена, димедрола, тавегила, диазолина, фенкорола, которые уменьшают отек тканей, устраняют аллергические реакции, оказывают седативное и противовоспалительное действие. Назначают их по показаниям в дозе 0,25 г 2 –3 раза в день в течение 7-15 дней. • Препараты специфической десенсибилизации из батериальных культур, выделенных из пародонтальных карманов, готовят аутовакцины, которые вводят подкожно по схеме: от 0,1 до 1,0 мл через 3-4 дня. Курс лечения 10-15 инъекций. • С этой же целью применяют бактериальные аллергены, стафилококковый анатоксин. Специфическую десенсибилизацию следует проводить в аллергологическом кабинете врачом аллергологом. • Для профилактики резорбции и оптимизации образования костной ткани показано назначение препаратов фтора: «Витафтора» - 1 таблетка 1 раз в день – 10 дней, таблеток натрия фторида по 0,005 г 1 раз в день в течение 10 дней, 1% раствора натрия фторида по 5 капель 2 раза в день - 10 дней или “Оссина” по 1 драже в день после еды ежедневно 1-2 месяца (Т.В.Никитина, 1982). • Патогенетическим методом лечения генерализованного пародонтита является гипербарическая оксигенация (ГБО). За счет насыщения тканей пародонта кислородом и снижения гипоксии происходит нормализация метаболизма и энергетического баланса клеток, активация репаративных процессов, в том числе и остеогенеза, подавление жизнедеятельности анаэробных микроорганизмов, улучшение микроциркуляции крови в тканях пародонта ГБО целесообразно назначать перед оперативным вмешательством (3-4 процедуры) и после него (7-6 процедур). Противопоказания для назначения ГБО: злокачественные новообразования, сердечная недостаточность, заболевания органов дыхания, ЛОР органов, грыжи любой локализации, тромбофлебит, эпилепсия, повышенная чувствительность к кислороду. • Для улучшения утилизации кислорода тканями пародонта целесообразно сочетать ГБО с применением дыхательного фермента цитохрома-С. Препарат хорошо проникает в клетки, быстро всасывается при любых путях введения, ускоряет окислительно-восстановительные процессы и утилизацию кислорода. Применяется внутрь 20 мг 4 раза в сутки в течение 510 дней. • Для снятия гипоксии тканей пародонта эффективно назначение кислородного коктейля, аэроноионизации, введение кислорода под слизистую оболочку. • Для нормализации перекисного окисления липидов и активации антиоксидантной защиты показана озонотерапия в виде орошений и аппликаций озонированной водой или маслом в сочетании с малой аутогемотерапией, количество инъекций до 5. Физиотерапевтические методы лечения широко применяются в комплексной терапии, профилактике и реабилитации с целью воздействия на отдельные патогенетические звенья процесса и для симптоматического лечения. Ценным свойством физиотерапии является стимуляция неспецифической реактивности тканей и защитных сил организма. Как правило, физиотерапия проводится после снятия зубных отложений и купирования острого воспалительного процесса. Некоторые процедуры (УФО, лазеротерапия) можно проводить с начала комплексного лечения. • Для удаления зубного камня применяют аппараты генерирующие механические колебания частиц среды в виде волн звукового и ультразвукового диапазонов. Новые генераторы с набором микро-насадок, похожих на рабочую часть кюреток позволяют проникать в более трудные участки. Насадки с алмазным покрытием рекомендованы для сглаживания корня, а карбоновые – необходимы для удаления поддесневого налета и полирования, посредством их вибрации, достигается постоянное орошение обрабатываемой поверхности. • Физические методы лечения пародонтита применяются в предоперационном и послеоперационном периодах, а также используются в качестве поддерживающего лечения с целью увеличения продолжительности ремиссии. • Ультрафиолетовое облучение оказывает противовоспалительное, десенсибилизирующее, стимулирующее обменные процессы и регенерацию действие. Применяется при выраженном воспалении тканей пародонта. • Лазерная терапия – использование излучаемых квантовыми генераторами электромагнитных волн, обладающих монохроматичностью, когерентностью. Наиболее широко применяется излучение гелий-неонового лазера, который оказывает лечебное действие многопрофильного диапазона: противовоспалительное благодаря нормализации микроциркуляции и проницаемости сосудистой стенки; болеутоляющее; тромболитичекое; улучшает обменные и окислительно-восстановительные процессы в тканях; стимулирует процесс регенерации; факторы местной и общей иммунной защиты организма. • Для анальгезирующего и противовоспалительного действия используется плотность мощности 100-200 мВт/см2 в течение 0,5-5 минут на каждое поле облучения, суммарное облучение 20 минут. Для регенерации ткани применяют плотность мощности излучения 0.1-100 мВт/см2, экспозиция 0,5-5 минут, количество полей облучения 1-5, суммарное время 20 минут. Курс лечения до 10-14 процедур. • Гидротерапия проводится из специальных приборов и аппаратов насыщенными жидкостями или водными растворами под давлением 1,5-2,0 атм. Наиболее эффективное действие оказывают настойки и отвары лекарственных трав (ромашка, шалфей, каланхое, эвкалипт, подорожник), морская вода, минеральные воды, вода, насыщенная углекислотой, кислородом, вода, подвергнутая магнитной обработке. Для орошения используют специальные наконечники – полые трубочки, изогнутые по зубной дуге с множеством отверстий. Температура растворов 37 С. • Магнитотерапия – постоянное магнитное поле оказывает противовоспалительное, спазмолитическое, болеутоляющее действие, ускоряет репаративные процессы. Для магнитотерапии используются различные аппараты «Полюс-1», «Полюс101», «Олимп-1», «Звезда-3» и др. Курс лечения 15 процедур. Для массажа можно использовать магнитную зубную щетку, которая позволяет проводить ежедневный магнитомассаж тканей пародонта. Ортопедическое лечение • При ортопедическом лечении пациентов с патологией пародонта необходимо: • - правильно распределить жевательную нагрузку среди сохранившихся зубов; • - устранить повышенную нагрузку, возникшую в результате потери зубов или изменения их положения; • - создать всему зубному ряду утраченное функциональное единство, соединив отдельные звенья жевательного аппарата в единую систему. • Для комплексного лечения заболеваний пародонта и адекватной реабилитации пациентов используются специальные методы ортопедического лечения, которые можно разделить на группы: • - избирательное пришлифовывание; • - нормализация окклюзионных взаимоотношений с помощью ортодонтического лечения аномалий и деформаций; • - иммедиат протезирование при удалении фронтальной группы зубов, а также при удалении зубов, фиксирующих высоту прикуса; • - временное шинирование, продолжительность которого составляет от недели до 2-3 месяцев. • Временное шинирование показано при подвижности зубов; • - ортопедическое лечение с постоянным шинированием. • Постоянные шинирующие конструкции могут быть съемными и несъемными, при выборе которых следует учитывать состояние тканей пародонта шинируемых зубов и их антогонистов, степень подвижности, величину дефекта зубного ряда. • Целесообразно, чтобы шинирующие конструкции или протезы хорошо иммобилизировали подвижные зубы, не затрудняли доступ к тканям пародонта при необходимости выполнения терапевтических и хирургических вмешательств после шинирования, отвечали эстетическим требованиям. • Постоянное шинирование можно отнести к реабилитационным мероприятиям и должно проводиться не ранее 3-5 месяцев после хирургического лечения пародонтита. Хирургические методы имеют важное значение в комплексном лечении заболеваний пародонта. Цель их состоит в ликвидации пародонтального кармана, устранении воспалительного очага, приостановлении прогрессирования деструкции костной ткани альвеолярного отростка. Хирургические методы лечения заболеваний пародонта можно объединить в следующие группы: • I. Хирургические методы лечения пародонтальных карманов: • - кюретаж (закрытый, открытый); • - крио- и электрохирургия; • - гингивотомия; • - гингивоэктомия. • II. Лоскутные операции. • III. Формирование преддверия полости рта и перемещение уздечек. Этот метод хирургического лечения носит этиотропный характер. • Перед хирургическим лечением проводят предоперационную подготовку, которая предусматривает выполнение в полном объеме лечебных мероприятий, включая обучение гигиене полости рта. • В подготовительный период обследуют пациента у терапевта. Обязательным методом исследования является клинический анализ крови, определение содержания глюкозы, исследование крови на ВИЧ-инфекцию, анализ мочи, скорость кровотечения, время свертываемости крови, количество тромбоцитов. Тщательно удаляют наддесневые зубные отложения, выполняют санацию полости рта (пломбирование кариозных полостей, замена нависающих пломб, удаление разрушенных зубов), проводят местную и системную противовоспалительную терапию. Определяют супраконтакты, при показаниях – их удаляют. При наличии подвижных и находящихся в состоянии функциональной перегрузки зубов – временное шинирование.