гиперпластические заболевания молочных желез стая
реклама

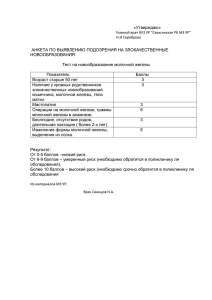
гиперпластические заболевания молочных желез профилактика и ранняя диагностика рака молочной железы Женская красота - это незыблемый канон на протяжении всех веков существования человека на земле. Она неразрывно связана с роскошными приёмам на светских вечеринках, балах, праздниках и т.д. Всё подчёркнуто и доведено до совершенства...... Молочная железа – парный орган, который по своему происхождению является видоизмененной потовой железой Примерно в центре молочной железы находится сосок молочной железы, с точечными отверстиями на его вершине – устьями 10-15 выводных млечных протоков. Участок кожи вокруг соска (околососковый кружок) так же, как и сосок, пигментирован. Цвет соска и околососкового кружка у девушек розовый, а у рожавших женщин – коричневый или бурый. На коже околососкового кружка видны бугорки – это устья протоков желез околососочкового кружка; рядом находятся сальные железы. К гиперпластическим заболеваниям молочных желез относят мастопатии (различные формы), фиброаденому, рак. По данным гистологических исследований молочных желез женщин возраста 20-40 лет, умерших по различным причинам, дисгормональные изменения обнаруживаются в 60-80% случаев. Мастопатия (mastos – молочная железа, pathy - заболевание) – это собирательный термин, охватывающий все патологические изменения в молочной железе, и главным образом дисгормональную гиперплазию молочной железы (фиброкистозные изменения). Это одно из наиболее распространенных доброкачественных заболеваний: примерно у 50% женщин при пальпации можно обнаружить неоднородность груди, циклические боли и болезненность при пальпации. Мастопатия - это дисгормональный гиперпластический процесс в молочной железе и, по определению ВОЗ, это фиброзно-кистозная болезнь, характеризующаяся широким спектром пролиферативных и регрессивных изменений ткани молочной железы с ненормальным содержанием эпителиального и соединительнотканного компонентов (1981г.). Встречается у 20-60% женщин в возрасте от 30 до 50 лет. Частота возникновения рака в 3-5 раз выше, а при пролиферативных формах - в 25-30 раз. ФКБ является доброкачественным заболеванием. Однако в ряде случаев данная патология может явиться промежуточной стадией в развитии злокачественного процесса. Поскольку доброкачественные заболевания и рак молочных желез имеют много общего в этиологических факторах и патогенетических механизмах, факторы риска развития мастопатий и рака молочных желез во многом идентичны. На сегодняшний день не выявлено ни одного специфического фактора риска развития этой патологии, поскольку мастопатия — мультифакторное заболевание, связанное как с генетическими факторами, так и с факторами окружающей среды. В возникновении и развитии дисгормональных заболеваний молочных желез огромную роль играет состояние гипоталамогипофизарной системы. Нарушения в ней ведут к активации пролиферативных процессов в гормональнозависимых органах, в том числе и в тканях молочных желез, которые являются мишенью для стероидных гормонов яичников, пролактина, плацентарных гормонов и опосредованно гормонов других эндокринных желез организма. Эстрогены в большей степени влияют на пролиферацию эпителия ацинусов, дольковых и междольковых протоков, тогда как андрогены в большей степени влияют на степень выраженности фиброза. Большинство женщин не придают мастопатии большого значения, т.к. это заболевание не кажется им достаточно серьезным. На самом деле дисгормональная гиперплазия способна нанести здоровью женщины значительный урон, и во многих случаях при отсутствии должного лечения фиброзные узлы могут стать злокачественными. Схема развития патологического процесса Неизмененная ткань молочной железы Гиперплазия (увеличение количества клеток) Атипичная гиперплазия (аномальное увеличение количества клеток, маркер рака молочной железы) Карцинома in situ (раковая опухоль не выходит за границы протоков или долек, в которых она зародилась) Инвазивный рак (раковая опухоль вышла за границы протоков или долек, в которых она зародилась) КЛАССИФИКАЦИЯ МАСТОПАТИИ ПО ФОРМЕ Диффузные формы: Кистозная, фиброзная (разрастания соединительной ткани), кистозно-фиброзная (сочетание, встречается в большинстве случаев). Локализованные: узловая, киста молочной железы, внутрипротоковая папиллома. Диффузные мастопатии. Обычно возникают у женщин 25-40 лет, нередко поражают обе молочные железы, процесс часто локализуется в наружноверхних квадрантах. Заболевание иногда протекает бессимптомно, но обычно проявляется разнообразными по характеру, интенсивности и локализации болевыми ощущениями, усиливающимися перед менструацией и ослабевающими после ее окончания. Больные отмечают чувство полноты, распирания в молочных железах, в других случаях - тупые или ноющие боли, иногда отдающие в руку, грудь или шею. Наряду с этим могут наблюдаться выделения из соска прозрачной, беловатой или другого цвета жидкости. Кистозная мастопатия (болезнь Реклю) при пальпации проявляется как патологическая зернистость паренхимы в виде множества округлых мелких образований. При фиброзной мастопатии пальпируются обширные плоские плотноватые иногда болезненные участки без четких границ. Пораженные участки хорошо прощупываются пальцами, но не определяются, если прижать молочную железу к грудной стенке ладонью (отрицательный симптом Кенига) Локализованные мастопатии. Узловая мастспатия. предствляет собой плоский участок уплотнении с зернистой поверхностью. Уплотнение не исчезает в межменструальном периоде, но перед менструацией может увеличиваться в размерах. Симптом Кенига отрицательный, кожные симптомы отсутствуют, лимфатические узлы не увеличены, мягкие. Киста - подвижное, чаще одиночное, округлое образование эластической консистенции с гладкой поверхностью, не связанное с клетчаткой, кожей и подлежащей фасцией. Кисты бывают одиночными или множественными. Внутрипротоковая папиллома (син.: болезнь Минца, кровоточащая молочная железа, цистоаденопапиллома) характеризуется сосочковыми разрастаниями эпителия внутри расширенного в виде кисты выводного протока молочной железы. Располагается непосредственно под соском или ареолой. При пальпации определяется в виде округлого мягковатоэластичеспродолговатого тяжа размерами 0,8x1,2 см. Проявляется папиллома кровянистыми выделениями из соска или выделениями зеленого цвета. Выбор метода лечения мастопатии зависит от формы заболевания. При диффузных процессах больным показано длительное консервативное лечение и динамическое наблюдение у врача - маммолога. Общепринятые методы лечения мастопатии Единого алгоритма, пригодного для лечения всех случаев мастопатии, не существует. В каждом конкретном случае лечение должно быть строго индивидуальным, хотя можно выделить основные направления: Гормональные методы лечения. Негормональные консервативные методы лечения. Хирургические методы лечения. Гормональные методы лечения Как было указано выше, рост и пролиферация различных тканей молочной железы находятся под контролем эстрогенов, прогестерона, пролактина, гормона роста, андрогенов, тироксина и т.д. Однако гормональная терапия направлена главным образом на коррекцию влияния на ткани молочной железы эстрогенов Антиэстрогены – тамоксифен , торемифен, ингибиторы ароматазы – наиболее часто применяемые препараты, эффективные как в отношении лечения мастопатии, так и снижающие риск развития рака . Пероральные контрацептивы – при приеме этих препаратов достигается не только контроль за овуляцией, но и уменьшение синтеза эндометрием рецепторов к эстрогенам и достижение баланса между резкими гормональными изменениями в течение менструального цикла. Выбранный контрацептивный препарат должен иметь низкое содержание эстрогенов и высокое – гестагенов. Отрицательным моментом назначения пероральных контрацептивов является то, что клинический эффект в отношении мастопатии развивается нескоро – через 1-2 года после начала приема. Лечение мастопатии гестагенами оказывается эффективным в двух случаях из трех. Ингибиторы секреции пролактина – препараты, подобные бромкриптину – эффективны в лечении мастопатий у пациенток с повышенным уровнем тиреотропин-релизинг гормона. Негормональные консервативные методы лечения Кроме гормонального дисбаланса, у пациенток, страдающих мастопатией, отмечены патологические изменения со стороны метаболических процессов. Таким образом, имеет смысл вводить в состав комплексной терапии витамины (A, C, E и B), седативные и психотропные средства, диуретики, периферические вазодилататоры, нестероидные противовоспалительные препараты. Следует также обратить внимание на характер питания и выбирать удобные бюстгалтеры. К сожалению, традиционный консервативный путь лечения мастопатии не решает самой важной проблемы — профилактики рака груди. Далеко не всегда даже при тщательном наблюдении врачам удается вовремя заметить перерождение мастопатии в рак, а за полгода – год процесс нередко становится необратимым Хирургическое лечение Тонкоигольная аспирация – наиболее щадящий метод: внутрь кисты вводят иглу и отсасывают ее содержимое. Часто эту манипуляцию выполняют в диагностических целях, но для больших кист она приобретает лечебное значение. Чаще всего выполняют иссечение узлов по мере их обнаружения. Локализованные формы заболевания подлежат хирургическому лечению в объеме секторальной резекции молочной железы со срочным гистологическим исследованием удаленного препарата в условиях специализированных лечебных учреждений. Не допустимо выполнение секторальных резекций в лечебных учреждениях, не имеющих возможности выполнения срочного гистологического исследования. Однако последнее время к оперативному лечению мастопатии стали относиться осторожнее, поскольку операция не устраняет причину заболевания. У многих женщин, перенесших по10-15 операций, после каждого оперативного вмешательства узлы появлялись вновь, располагаясь вдоль хирургического шва, как гроздья винограда Фиброаденома молочной железы это доброкачественная опухоль молочной железы. Представляет собой безболезненное округлое подвижное образование эластической консистенции с гладкой поверхностью. Встречается сравнительно часто, имеет дисгормональное происхождение. Малигнизация фиброаденом происходит в 1,5% случаев. Лечение предполагает хирургическое вмешательство в объеме секторальной резекции молочной железы со срочным гистологическим исследованием. Рак молочной железы Рак молочной железы является самой частой злокачественной опухолью у женщин. Уровень заболеваемости неуклонно возрастает. Рак молочной железы развивается, когда клетки молочной железы приобретают способность к бесконтрольному росту и проникают в близлежащие ткани или распространяются по всему телу. Теоретически рак может развиться из каждого вида ткани молочной железы, но обычно в патологический процесс вовлекаются либо протоки, либо железистая ткань. Первый пик заболеваемости приходится на репродуктивный период от 30 до 40 лет. По данным статистики, число заболевших за этот период составляет 80-100 на 100 000 женщин. В последующие годы жизни отмечается увеличение частоты рака молочных желез, в частности, если в 50 лет регистрируется 180 случаев, то после 65 лет – 250 случаев на 100 000 женщин. По данным ВОЗ, раком молочных желез ежегодно заболевает около 750 тыс. женщин, и именно это заболевание является главной причиной смертности женщин в возрасте от 40 до 55 лет . до 90% заболеваний раком молочной железы диагностируется при самостоятельном обращении женщины к врачу Заболеваемость женщин раком молочной железы в России Рак молочной железы по распространенности занимает в последние годы первое место среди всех злокачественных новообразований в России, а абсолютное количество больных постоянно увеличивается, достигая 40 тыс. в год при летальности – 50%. В этих условиях единственным реальным способом борьбы является профилактика или скрининг. Главной причиной высокой смертности является запущенность заболевания. На долю первой и второй стадии приходится лишь 50%-60% больных. В настоящее время общепризнанно, что рак молочной железы встречается в 3-5 раз чаще на фоне доброкачественных заболеваний молочных желез и в 30-40 раз чаще при узловых формах мастопатии с явлениями пролиферации эпителия молочных желез. Считается, что 10-15% случаев рака груди являются наследственными . Изменения от обычной клетки до канцероматозной происходят под влиянием определенных генных мутаций. Эти изменения наиболее часто обнаруживают в генах BRCA1 и BRCA2 (BReast CAncer Gene 1 – ген рака груди 1 и BReast CAncer Gene 2 – ген рака груди 2) Заместительная терапия эстрогенами или прием гормональных таблетированных контрацептивов также в некоторой степени увеличивает риск развития рака груди, как и радиоактивное облучение и употребление алкогольных напитков. Курение увеличивает риск метастазов рака молочной железы в легкие ФАКТОРЫ РИСКА РАЗВИТИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Отсутствие в анамнезе беременности и родов. Первые роды после 30 лет. Раннее менархе (до 12 лет). Поздняя менопауза (после 50 лет). Отягощенный наследственный анамнез (злокачественные опухоли у родственников). Больные, леченные по поводу рака гениталий. Рак молочной железы Мастит. Ожирение. Сахарный диабет. Гипертония. К факторам риска у женщин моложе 35 лет следует относить следующие признаки: эутиреоидное (при нормальной функции щитовидной железы) или гипотиреоидное (при сниженной функции) увеличении щитовидной железы первая беременность после 30 лет рак молочной железы у кровных родственников предшествующая или сопутствующая дисгормональная гиперплазия молочных железы (кистозный фиброаденоматоз с протоковой или дольковой пролиферацией эпителия, интрадуктальные папилломы, цистоаденомопапилломы). У женщин 35-49 лет наиболее существенными факторами риска развития рака молочной железы являются следующие: раннее (до 12 лет) начало менструаций нарушение менструальной функций (нерегулярность, обильные менструальные кровотечения, болезненные месячные) нарушение половой функций (отсутствие оргазма, фригидизм) нарушение детородной функции (первичное, вторичное бесплодие, поздние первые или последние роды) воспалительные или гиперпластические процессы придатков матки хроническая гепатопатия (патология печени) рак молочной железы в семейном анамнезе дисгормональная гиперплазия молочных железы У женщин 50-59 лет, находятся в пре- или менопаузе увеличение риска развития рака молочной железы связывается со стойким повышением функции надпочечников и соответствующими клиническими проявлениями. Здесь имеют значению следующие признаки: гипертоническая болезнь (10 лет и более) ожирение 3 степени (5 лет и более) атеросклероз (5 лет и более) сахарный диабет рождение крупного (4 кг и больше) плода позднее (после 50 лет) наступление менопаузы фибромиома матки Для женщин 60 лет и старше, находящихся в глубокой менопаузе, факторами риска считаются следующие: сочетание раннего (до 12 лет) начала месячных и позднего (после 50 лет) их окончания поздние первые и последние роды (после 40 лет) длительное (более 10 лет) отсутствие половой жизни в репродуктивном периоде сочетание гипертонической болезни, ожирения, атеросклероза, сахарного диабета злокачественные опухоли женских половых органов, толстой кишки в семейно анамнезе В "группу риска" рака молочной железы относят женщин, имеющих 3 признака соответствующей возрастной группы. СИГНАЛЫ ТРЕВОГИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ (А.А. ШАЙН) Наличие различных уплотнений или опухолевидных образований в одной или обеих молочных железах. Эрозии,корочки,чешуйки, изьязвления в области соска или ореолы. Выделения из соска любого характера, не связанные с беременностью или лактацией. Беспричинно возникающая деформация, отек, увеличение или уменьшение размеров Увеличение лимфатических узлов в подмышечной или надключичной области. Выявление хотя бы одного из указанных сигналов требует срочного направления больной на консультацию к онкологу. Дифференциальную диагностику и лечение всех гиперпластических заболеваний молочных желез (мастопатия, фиброаденома и рак) проводят онкологи-маммологи. Классификация рака груди, предложенная Американским комитетом по злокачественным опухолям: Стадия 0: самый ранний рак молочной железы. Раковая опухоль не распространяется за пределы протоков ( карцинома in situ) или долек (лобулярная карцинома in situ или лобулярная неоплазия). Стадия I: размер опухоли не более 2 см в диаметре при отсутствии поражения лимфатических узлов или каких-либо других тканей. Стадия II: размер опухоли от 2 до 5 см в диаметре и/или метастазы обнаруживают в 1-3-х подмышечных лимфатических узлах на стороне поражения груди. Этой стадии также соответствует опухоль размером более 5 см в диаметре без поражения лимфатических узлов. Стадия III: опухоль менее 5 см в диаметре и поражение от 4 до 9 подмышечных лимфоузлов, или опухоль более 5 см в диаметре и поражение от 1 до 9 подмышечных лимфоузлов, или локальное распространение опухоли (на близлежащие органы и ткани), обычно с вовлечением кожи или грудной стенки и поражение от 0 до 9 подмышечных лимфоузлов. При стадии 3 метастазы в отдаленные органы и лимфоузлы отсутствуют. Стадия IV: опухоль вне зависимости от её размеров метастазирует в отдаленные органы, часто поражая кости, легкие, печень или мозг; поражаются и отдаленные лимфоузлы. КЛАССИФИКАЦИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ ПО СТАДИЯМ I стадия - опухоль размерами менее 2 см в диаметре, без прорастания в жировую клетчатку и без метастазов в лимфатические узлы. II стадия - опухоль до 5 см в диаметре, без или с наличием кожных симптомов, без (Па) или с одиночными (менее трех) метастазами в лимфатические узлы ((16). III стадия - опухоль более 5 см с прорастанием кожи или фасциальных слоев, но без регионарных метастазов (Ша), или опухоль любого размера с множественными метастазами в подмышечные, подключичные или подлопаточные лимфатические узлы (Шб) или с метастазами в надключичные или парастерпальные лимфатические узлы (III в). IV стадия - распространенное поражение молочной железы с обширным изъязвлением или диссеминацией по коже, прорастанием в грудную клетку, или с отдаленными метастазами. Существует три пути улучшения выявления и лечения рака молочной железы: Первичная и вторичная профилактика Ранняя диагностика Адекватное лечение РАННЯЯ ДИАГНОСТИКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Противораковая ассоциация США (1997 г.) рекомендует: I. Для женщин в возрасте от 20-39 лет Обследование молочных желез врачом I раз в три года. Ежемесячное самообследование молочных желез. II. Для женщин 40 лет и старше: Обследование молочных желез врачом 1 раз в год. Ежемесячное самообследование молочных желез. Маммография 1 раз в год. У 3-6% женщин выполняют дообследование; Повторная маммография в двух проекциях. Ультразвуковое исследование. Аспирационная биопсия. Эксцизионная (ножевая) биопсия, получившая название «золотого стандарта диагностики». «Точный диагноз требует удаления каждого плотного образования в молочной железе» ТЕСТ ВОЗРАСТ ЧАСТОТА самообследование > 20 ежемесячно обследование врачом гинекологом 20 –35 лет Каждые 3 года: пальпация , УЗИ 35-36 Первая маммография 36-50 каждые 1-2 года > 50 лет ежегодно Маммография За последние 20 лет в России ведутся многочисленные исследования и поиск наиболее рациональных скрининговых программ по выявлению рака молочной железы на ранних стадиях. эти исследования по направленности можно разделить на следующие группы : 1 скрининговое обследование в группах повышенного риска, базирующиеся на анкетировании, т.е. отбор по наиболее информативным факторам риска 2 скрининговые исследования, включающие: а) самообследование б) физикальное обследование молочных желез в) маммографический скрининг г) ультразвуковой скрининг всеобщая диспансеризация Маммография - это рентгеновский метод исследования молочных желез. Маммография обычно проводится по назначению врача, однако она может проводится и при массовых профилактических осмотрах. Узи молочной железы Согласно приказу №415 от 25 августа 2003 года “О мерах по совершенствованию работы кабинетов профилактических осмотров амбулаторно-поликлинических учреждений” в функции акушерки входит: распределение женщин на здоровых и требующих обследования по подозрению на предопухолевое заболевание или опухоль. Поэтому от уровня знаний акушерки и владения техникой пальпации зависит своевременное выявление заболевания. Во время приема акушерка заполняет документацию на каждую женщину. ПРАВИЛА ОБСЛЕДОВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ ВРАЧАМИ ПРИ ПРОФИЛАКТИЧЕСКИХ ОСМОТРАХ Проводится не реже одного раза в год, в первую фазу менструального цикла. Осмотр молочных желез производят в вертикальном положении больной, лучше с поднятыми вверх руками. Обращают внимание на конфигурацию и симметричность молочных желез, наличие деформаций, изъязвлений, изменений формы и положения соска. Осматривают соски и ареолы. Пальпация проводится в вертикальном ( больная стоит с запрокинутыми за голову или опущенными вниз руками) и горизонтальном (больная лежит на спине, с легким поворотом в начале на один, а затем на другой бок с запрокинутыми за голову руками) положении женщины. Последовательно ощупывают весь орган, передвигая пальцы в направлении часовой стрелки. При отвисших молочных железах с обильным отложением жира ладонь левой руки располагают между молочной железой и грудной клеткой, а правой осуществляют пальпацию. Затем проводят пальпацию подмышечных, под- и надключичных лимфоузлов. КЛИНИЧЕСКИЕ ПРИЗНАКИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ При пальпации узловой рак молочной железы представляет собой безболезненное плотное образование различных размеров, иногда величиной с горошину и меньше. Опухоль имеет чаще округлую или неправильную форму, относительно равномерно растет во всех направлении. Передне-задний размер меньше бокового. Рак молочной железы напоминает "камешек". В этом заключается основное отличие рака от узловой мастопатии, которая прощупывается в виде плоского участка с неувеличенным переднезадним размером. Поверхность раковой опухоли бугриста. Опухоль, не прорастающая грудную клетку, подвижна. Новообразование смещается вместе с окружающей паренхимой железы, что создает ощущение некоторого ограничения подвижности. В этом заключается одно из основных отличий рака от фиброаденомы, которая характеризуется совершенно свободной подвижностью (как будто "катается в масле") Кожные симптомы обусловлены прямым прорастанием опухоли в кожу или подкожную клетчатку, инфильтрацией раковыми клетками куперовских связок, прорастанием выводных протоков или мышечных элементов: симптом площадки, симптом втяжения, симптом лимонной корочки, изъязвление (раковая язва не очень глубока, плотнее окружающих тканей, имеет подрытые, выступающие над поверхностью кожи, края и неровное дно, покрытое грязногэатым налетом), втяжение соска, Пораженные метастазами лимфоузлы имеют гладкую поверхность и плотную консистенцию, они увеличены в размерах, безболезненны, подвижны. АТИПИЧЕСКИЕ ФОРМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ. Рак Педжета характеризуется эрозией соска и наличием опухоли в молочной железе. Сначала на соске или ареоле появляются чешуйки, корки, эрозия или трещина, которая длигельно не заживает. Затем сосок углубляется и западает. Отечно-инфильтративная форма характеризуется наличием плотноватого инфильтрата без четких границ, занимающего значительную часть молочной железы. Кожа отечна, имеет вид лимонной корки. Кожные симптомы чаще положительны. Маститоподобный рак отличается от мастита меньшей выраженностью воспалительных явлений и отсутствием связи с беременностью и кормлением. Рожистоподобная форма отличается от предыдущей наличием яркой гиперемии с неровПакцирный рак представляет собой обширную опухолевую инфильтрацию молочнш железы и кожи. Проявляется сморщиванием, уплотнением и уменьшением размеров железы. Кожа молочной железы становится плотной, пигментированной, изъязвляется, покрывается корками, 1лохо или совсем не смешается. В борьбе с онкозаболеваниями , особенно наружной локализации, по мнению многих исследователей можно достичь значительных результатов, работая в тесном контакте с самой пациенткой. По литературным данным до 90% заболеваний раком молочной железы диагностируется при самостоятельном обращении женщины к врачу. Необходима активная позиция женщины по предупреждению заболевания, которая возможна только при 100% обучении пациенток методом самообследования. Регулярное самообследование позволит контролировать состояние молочных желез в интервалах между посещением маммолога. Самообследование необходимо проводить каждый месяц на 6-12 день менструального цикла Важным является обследование всей поверхности молочной железы, обращая особое внимание на область между грудью и рукой (подмышечная область). Необходимым является исследование зон над грудью, под ней, а также над ключицей и в области верхней части плеча. Ранние признаки В большинстве случаев рак молочной железы имеет вид узла. Наиболее частым и ранним признаком является наличие небольшого безболезненного уплотнения в молочной железе. Существуют и другие признаки. К врачу нужно немедленно обратиться, если в молочной железе появились: уплотнение или небольшой безболезненный узелок; отечность или втянутость участка кожи; шелушение, поверхностное изъязвление или западение соска; кровянистые выделения из соска; плотные безболезненные узелки в подмышечной области. Перечисленные признаки – не обязательно это рак. Они встречаются при мастопатиях и других заболеваниях. Установить точный диагноз может только врач. Поэтому если вы заподозрите у себя хотя бы один из выше перечисленных признаков, не откладывая обратитесь к врачу. Для распознавания опухоли иногда достаточно простого ощупывания молочной железы. Но для уточнения диагноза вас могут послать на дополнительные исследования: рентген, ультразвук, прокол и даже иссечение подозрительного участка для исследования клеточного состава опухоли. Меры предосторожности Для уменьшения вероятности возникновения рака молочной железы следует: соблюдать рациональный режим питания: исключить избыточное потребление животных жиров и включить в пищевой рацион продукты богатые витаминами А, В1, В6, С и Е; избегать абортов, в течение возможно более длительного времени кормить новорожденных грудью; не допускать и своевременно излечивать гинекологические заболевания. Для раннего выявления опухоли и предраковых заболеваний каждая женщина должна: ежегодно проходить профилактический осмотр в смотровом кабинете; в промежутках между посещениями смотрового кабинета раз в два месяца самостоятельно ощупывать свои молочные железы, прижимая их пальцами к грудной клетке; при обнаружении уплотнения любых размеров или других перечисленных выше подозрительных признаков немедленно обратиться к онкологу или хирургу по месту жительства. Выжидание (в надежде, что «может быть пройдет») и самолечение (особенно тепловые процедуры) недопустимы. Они могут стоить заболевшей жизни. ПРОФИЛАКТИКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Первичная профилактика I. Для всех женщин старше 20 лет. Уменьшение содержания в пищевом рационе жиров животного происхождения. Использование витаминов А, Е и С. Индивидуальный подбор оральных контрацептивов (рост заболеваемости раком молочной железы после прекращения приема препаратов). II Для женщин группы риска по раку молочной железы. Профилактика предполагает использование антираковых протекторен: бета-каротин, ретиноиды, тамоксифен (20мг/сут. в течение 5 лет), карбинол и глюкорайт. Генетическое тестирование на рак молочной железы (информативность 85%). Влияние образа жизни Следующие факторы могут повышать вероятность развития рака молочной железы : курение ионизирующая радиация регулярное употребление алкоголя излишнее повышение веса после 18 лет отказ от самообследования, профилактических осмотров, маммографии Следующие факторы снижают вероятность развития рака молочной железы : позднее начало менструаций преждевременное окончание менструаций, в том числе связанное с оперативными вмешательствами кормление грудью регулярные маммографии после 40 лет регулярное посещение врача для обследования молочных желез здоровый образ жизни ( в том числе регулярные занятия спортом) регулярное самообследование молочных желез поддержание нормального веса тела отсутствие употребления алкоголя или редкое употребление употребление пищи с низким содержанием жиров, частое употребление в пищу фруктов, овощей Вторичная профилактика рака молочной железы предполагает лечение предраковых заболеваний, к которым относятся мастопатии и фиброаденомы. МЕТОДЫ ЛЕЧЕНИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ При лечении рака молочной железы используют хирургический и лучевой методы, химиотерапию, различные сочетания вышеуказанных методов. Ведущим методом лечения является хирургический. Хирургическое вмешательство обязательный компонент радикального лечения рака молочной железы. Наиболее распространенной операцией является радикальная мастэктомия. Операция заключается в удалении молочной железы одним блоком с большой и малой грудной мышцами и с клетчаткой подмышечной, подключичной и подлопаточной областей вместе с заключенными в ней лимфатическими узлами. Лучевую гамма-терапию чаще назначают до оперативного вмешательства. В зону облучения включают молочную железу, подмышечную, подключичную, надключичную и грудную области. Химиотерапия широко применяется при инфильтративных и диссеминированпых формах рака молочной железы, а также в сочетании с хирургическим и лучевым лечением при операбельном раке 2б и III стадий после радикального хирургического лечения. Широко используется схема циклофосфан + метатрексат + 5фторурацил. Гормональная терапия два десятилетия назад являлась основным методом лечения. В настоящее время у менструирующих женщин с отдаленными метастазами при опухолях, клетки которых содержат эстрогенные рецепторы производят овариоэктомию с последующим лечением андрогенами или антиэстрогенными препаратами (тамоксифен). Тамоксифен используют также у больных, находящихся в постменопаузе. При отсутствии регрессии опухоли в течение 6-8 недель после начала лечения гормонотерапию дополняют химиотерапией. Необходимость нового подхода к лечению мастопатии и рака молочной железы Приведенные выше общепринятые методы лечения мастопатий и злокачественных опухолей молочной железы эффективны далеко не во всех случаях, к тому же их применение часто сопровождается существенными отрицательными побочными эффектами. Даже оперативное лечение, которое является наиболее радикальным методом, сопровождаясь обычным хирургическим риском и оставляя после себя косметический дефект, не способно полностью победить болезнь – процент послеоперационных рецидивов достаточно высок. Проблема метастазирования и рецидивирования не может быть решена традиционными методами. Гормональное лечение патологии молочной железы также имеет свои недостатки. Прием наиболее часто назначаемого препарата – такмоксифена – вызывает уменьшение размеров новообразований и снижает риск развития их рецидивов, но при этом повышается вероятность гиперплазии и рака эндометрия, венозной тромбоэмболии, катаракты, а в некоторых случаях – такмоксифен-зависимых форм рака молочной железы. В настоящее время проводятся клинические испытания селективных модуляторов эстрогеновых рецепторов (selective estrogen receptor modulators - SERM), такие как ралоксифен, лишенных побочных эффектов тамоксифена. Одним из ярких представителей новаторских препаратов является герцептин (трастузумаб). Герцептин уникален тем, что его действие избирательно направлено на подавление рецептора HER2, который часто присутствует на поверхности клеток рака молочной железы [17]. Герцептин – моноклональные антитела, которые находят эти рецепторы на клетках и блокируют их. После того как герцептин заблокировал HER2рецепторы на поверхности раковой клетки, ее дальнейший рост прекращается, а в ряде случаев наблюдается уменьшение опухоли. Кроме того, герцептин обладает дополнительным механизмом противоопухолевого действия, поскольку является мощным медиатором антител-зависимой цитотоксичности. Другим новаторским препаратом является кселода (капецитабин). Кселода сама по себе не обладает способностью убивать раковые клетки, сначала это соединение должно пройти три этапа превращений в организме человека . Последний этап превращений, в результате которого и образуется конечный продукт с цитотоксической активностью, проходит в раковой опухоли. Таким образом, раковая опухоль превращается в "фабрику" по производству яда против самой себя. Это не только увеличивает эффективность действия препарата, но и снижает общее неблагоприятное воздействие на организм в целом. Эти уникальные качества кселоды позволяют говорить о совершенно новом классе противораковых препаратов, которым дано название “туморактивируемых”. В настоящее время кселода является первым и пока единственным представителем этого прогрессивного класса лекарств. В последнее время все больше онкологов приходит к выводу, что именно коррекция нарушений со стороны системы иммунитета является ключевым моментом в успешной борьбе с раком . При раке молочной железы повышен уровень гиперэкспрессии маммаглобина А, причем экспрессия ограничена эпителием молочной железы и метастатическими опухолями груди. Таким образом, специфическая иммунотерапия, направленная против маммоглобина А, может стать важным направлением в лечении и предотвращении рака груди . Иммунный надзор над злокачественными клетками может осуществляться путем взаимодействия компонентов системы иммунитета с экспрессированным на поверхности клеток рака груди антигеном MHC II, в норме отсутствующим . С помощью нового метода – проточной цитометрии – было изучено влияние противоопулевой вакцинации на антигенспецифичный Т-клеточный иммунитет у пациенток со злокачественными опухолями груди . Полученные данные свидетельствуют об эффективности противоопухолевой вакцинации. Таким образом, очевидно, что идеальное средство для лечения патологических состояний молочной железы, особенно мастопатий и злокачественных опухолей, должно обладать следующими свойствами: способностью предотвращать развитие заболеваний; возможностью решить проблемы метастазирования и рецидивирования; не вызвать существенных побочных эффектов. Противоопухолевые вакцины – новое направление в лечении злокачественных заболеваний, клинические испытания которых демонстрируют многообещающие результаты как в профилактике, так и в лечении рака груди [29, 30, 31, 32]. Противоопухолевая вакцина РЕСАН – один из этих новых препаратов.