Презентация 15 января 2016 года
Реклама

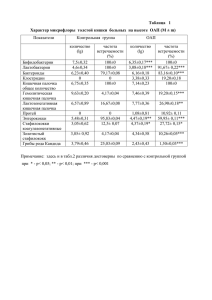
Демонстрация клинического случая Геморрагическая лихорадка с почечным синдромом тяжелого течения, осложненная нарушениями водно-электролитного баланса Клиника анестезиологии и реаниматологии Клинический ординатор Докучаев О.М. 2016 год ПРЕДИСЛОВИЕ Геморрагическая лихорадка с почечным синдромом – зоонозное острое вирусное заболевание, характеризующееся интоксикацией, развитием универсального капилляротоксикоза и почечным синдромом. Эпидемиология Природный резервуар инфекции – мышевидные грызуны. Выделяют вирус во внешнюю среду с фекалиями и мочой. Пути передачи ГЛПС: • Аспирационный – вдыхание пыли со взвешенными инфицированными выделениями грызунов. • Контактный – попадание инфицированного материала на царапины или при втирании в неповрежденную кожу. • Алиментарный – употребление инфицированных продуктов. Человек не заразен. Заболеваемость: 0,2 – 90 на 100000 населения. ПРЕДИСЛОВИЕ Патогенез • Для ГЛПС характерны вирусемия и общетоксический синдром • Вазотропность вируса – системный васкулит • Повышение сосудистой проницаемости • Геморрагический синдром, гемоконцентрация • Кровоизлияния различной локализации (брыжейка, брюшина, почки, поджелудочную железу) могут привести к явлениям острого живота и потребовать оперативного вмешательства • ДВС-синдром • Тромбоз сосудов почек, отек и некроз канальцев, ОПН ПРЕДИСЛОВИЕ Симптомы и течение заболевания. • Инкубационный период 7-48 дней • Начальный (лихорадочный) 1-4-й день болезни Лихорадка 38,5-40 оС, головная боль, нарушения зрения, геморрагическая энантема, петехиальная сыпь, кровоизлияния в кожу, склеры, места инъекций, кровотечения, нормоцитоз/лейкопения , тромбоцитопения, ↑СОЭ, протеинурия. • Олигоурический 4-12-й день Нарастание симптоматики, усиление кровоточивости, болезненность в пояснице, олиго-/анурия, рвота, азотемия, артериальная гипертензия, отек легких, угнетение сознания, нейтрофильный лейкоцитоз до 30*109/л, тромбоцитопения, анемия, гиперкалиемия, метаболический ацидоз, массивная протеинурия до 20-110 г/л, гипостенурия, гематурия, цилиндрурия. • Полиурический период с 8-12 дня по 20-24-й день Улучшение общего состояния, появляется аппетит, жажда, диурез до 5-8 л/сут, никтурия, гипоизостенурия. • Период реконвалесценции Инфекционные болезни: национальное руководство/Под ред.Н.Д. Ющука, Ю.А. Венгерова. – М.:ГЭОТАР-Медиа,2009. – 1040 с. Клинический случай Пациент К. 26 лет Заболел остро 05.11.15 отмечал появление слабости, ознобов, головной боли. Температуру не измерял. 09.11.15 многократная рвота до 10 р/день, многократный жидкий стул более 10 р/день, резкая слабость, анорексия, появления нарушения зрения, лихорадка до 40 оС, уменьшения количества мочи; самостоятельно принимал парацетамол 2-3 таблетки в день. 10.11.15 госпитализация в БСМП г. Петрозаводска. При поступлении состояние крайне тяжёлое: АД и пульс не определялись. В анализах крови лейкоцитоз с п/я сдвигом, выраженная тромбоцитопения. Рентгенологически интерстициальные изменения в лёгких. Состояние расценено как гиповолемический шок, На фоне начатой инфузионной терапии гемодинамика стабилизировалась, диурез до 2300 мл. При катетеризации правой подключичной вены возникло осложнение: правосторонний пневмоторакс. Дренирована правая плевральная полость, при рентген-контроле лёгкое расправлено. Больной осмотрен неврологом, люмбальная пункция, данных за нейроинфекцию нет. ФГДС: диагностирован эрозивный эзофагит без ГДК, по данным УЗИ гепатоспленомегалия, небольшое количество жидкости в брюшной полости. осмотрен хирургом данных за острую хирургическую патологию нет. Выполнить СКТ брюшной полости с контрастированием невозможно из-за ОПН. В анализе крови гиперазотемия, цитолиз, гипопротеинемия, гипербилирубиннемия, гипокоагуляция. За время наблюдения в БСМП состояние ухудшилось, появилась клиника полиорганной недостаточности. 11.11.15 развитие интоксикационного психоза с галлюцинаторным синдромом, в связи с необходимостью седации выполнена интубация трахеи начата ИВЛ. В связи с наличием жидкости в брюшной полости, нарастающим лейкоцитозом, для исключения острой хирургической патологии выполнена диагностическая лапароскопия: в малом тазу светло-прозрачный выпот до 100 мл, петли кишечника перистальтируют, имеется стекловидный отёк клетчатки во всех этажах брюшной полости. В подвздошной области и в малом тазу установлены дренажи. Состояние продолжает ухудшаться, нарастает клиника полиорганной недостаточности. 12.11.15 в связи с необходимостью проведения заместительной почечной терапии пациент переведён в Республиканскую больницу, проведён сеанс ГДФ. Исследование ИФА на ГЛПС – обнаружены Ig G, Ig M к ГЛПС. 13.11.15 нарастание анемии 65 г/л, тромбоцитопении 75-45 тыс. При ФГДС, ректальном исследование признаков кровотечения нет. После промывания дренажей по ним выделилось 2500 мл жидкой крови без образования сгустков. Инфузия 6 доз СЗП и 4 доз эритромассы, на этом фоне по дренажам геморрагическое отделяемое 100 мл за 20 мин. Транспортировка в ВМедА была противопоказана. Повторно выполнено оперативное вмешательство: диагностическая лапароскопия. Умеренная кровоточивость. В брюшной полости незначительное геморрагическое содержимое. Источник кровотечения, скорее всего, из раны. После стабилизации состояния пациент переведён в клинику анестезиологии и реанимации ВМедА санитарной авиацией При поступлении 14.11.15 (10-е сутки от начала заболевания): Состояние тяжелое, нестабильное, обусловлено тяжестью основного заболевания, дыхательной недостаточностью на фоне гидропневмоторакса, острой почечной недостаточностью. Сознание – проводится медикаментозная седация пропофолом 200 мг/час, глубина седации по шкале Ramsay 4 – 5 баллов, зрачки D=S, фотореакция живая. Лицо симметричное. Язык по средней линии. Кашлевой, глотательный рефлекс сохранены. Двигательных расстройств и расстройств чувствительности не определяется. Кожный покров бледный, сухой, теплый. Пастозность голеней и стоп. Температура 37,2 оС. Грудная клетка обычной формы, над-, подключичные ямки не выбухают. Правая половина грудной клетки незначительно отстает при дыхании. Отмечается крепитации в области шеи, груди и верхней половины живота. Проводится респираторная поддержка аппаратом Engstrom Corestation в режиме SIMV+PS, PS = 8 см Н2О, Fобщ 16 в минуту, PEEP 4 см Н2О, на этом фоне Vt 650-750 мл, SрO2 100%. Аускультативно дыхание жесткое, ослаблено справа и над нижними отделами левого легкого, хрипы не выслушиваются. Справа по передней подмышечной линии на уровне IV межреберья плевральный дренаж. Гемодинамические показатели: АД 130/80 мм рт.ст., по кардиомонитору регулярный синусовый ритм, ЧСС 55-85 в минуту. Данные лабораторно-инструментальных методов исследования в день поступления ОАК Б/х АК КЩС (артерия) Эр. 2,79 К+ 4,2 рН 7,39 Hb 88 Na+ 147 рСО2 47,5 Тр. 49 Ca++ 1,94 рО2 104,1 Лей. 4,3 Cl- 114 BEecf 3,3 юные 1 Мочевина 34,6 pO2/FiO2 480 п/я 11 Креатинин 359 с/я 62 Глюкоза 9,2 Лимф. 15 О.белок 47 Мон. 9 АСТ 321 КТ головы, груди, живота АЛТ 236 Коагулограмма Амилаза 234 МНО 0,9 О.билир. 25,4 ПТИ 107 ЩФ 140 АЧТВ 32,3 КФК 2356 Фибриноген 2,05 КФК-МВ 53,6 Правосторонний пневмогидроторакс (дренированный). Жидкость в левой плевральной полости. компрессионные ателектазы в S2, S6, S9, S10 слева. Подкожная и межмышечная эмфизема груди слева, передней брюшной стенки. Жидкость в околопузырном и подпечёночном пространствах, в полости малого таза в небольшом количестве. Увеличение размеров, утолщениие паренхимы почек. Гепатоспленомегалия. Тропониновый тест Отр. Прокальцитониновый тест Отр. Хирург: Решено от передренирования и постановки второго дренажа, а также дренирования левой плевральной полости воздержаться. Контрольная рентгенография органов грудной полости. Инфекционист: Геморрагическая лихорадка с почечным синдромом, тяжёлое течение от 12.11.2015 года. Эпидемиологически не опасен. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ • • • • • • • • • Основное заболевание: Геморрагическая лихорадка с почечным синдромом. Осложнения: Острая почечная недостаточность от 10.11.2015 г. Внутрибрюшное кровотечение от 12.11.2015г.,13.11.2015г. Постпункционный пневматоракс от 10.11.2015г. Асцит. Тромбоцитопения тяжёлой степени. Анемия тяжёлой степени. Острая дыхательная недостаточность от 11.11.2015г. Энцефалопатия от 11.11.2015г. Двусторонний малый гидроторакс. Инфекционно-токсическая гепатопатия. Операции : Катетеризация правой подключичной вены - 11.11.15г., дренирование правой плевральной полости - 11.11.2015г., диагностическая лапароскопия, дренирование брюшной полости - 11.11.2015г, 13.11.2015г., гемодиафильтрация - 12.11.2015г. - 13.11.2015г. Пациенту назначена терапия • • • • • • • • • • • Режим I; Диета – голод. Респираторная поддержка. Инфузионная терапия Антибактериальная терапия (Меропенем 1г 2 раза в сутки) Гепатопротекторная терапия (Гептрал 800 мг) Гастропротективная терапия (Нексиум 40 мг) Коррекция геморрагического синдрома – трансфузия суммарно 3 дозы тромбоконцентрата, 1 доза СЗП, Коагил VII – 7,2 мг. В течение 3 суток показатели гемостаза стабилизировались (тромбоциты 71*109/л, проявлений геморрагического синдрома не было). Коррекция уремии – сеанс гемодиафильтрации, 16.11.15 (12-е сутки) на фоне удовлетворительных показателей газообмена, была прекращена седация, пациент был экстубирован. Прифилактика ателектазирования – сеансы неинвазивной вентиляции легких. Коррекция гипохромной анемии пациенту 23.11.15 Феррум-Лек 300 мг/сутки, 25.11.15 Эральфон по 2000ЕД каждые 3-и сутки. Течение патологического процесса в плевральной полости В период с 18.11 по 19.11.15 (15-е сутки) отмечалось нарастание лихорадки до 39,5оС, что связывалось с прогрессированием инфекционного процесса (плеврит, ателектазирование участков легких в области гидроторакса и их возможной пневмонической инфильтрацией, лейкоцитоз до 14*109/л), хотя уровень прокальцитонина оставался низким (менее 0,5 нг/мл). На данный момент были получены результаты посевов: Acinetobacter baumanni, чувств. к Тигециклину. 20.11.15 была проведена смена антибиотикотерапии на Тигацил в дозе 200 мг в сутки. После чего выраженность лихорадки уменьшилась, показатели лейкограммы улучшились. 21.11.15 (17-е сутки) в виду наличия фибриноторакса справа, серознофибринозной эмпиемы плевры справа, принято решение о дренировании правой плевральной полости. При дренировании одномоментно было получено 200 мл серозно-геморрагического отделяемого. В дальнейшем поступления отделяемого по дренажу не поступало. Интраплеврально вводился Террилитин по 200 – 1000 ПТЕ с экспозицией 4 часа. На этом фоне отмечалось разрешение серознофибринозной эмпиемы (что подтвердилось контрольным КТ-исследованием), и 30.11.15 (26-е сутки) плевральный дренаж был удален. Нарастание полиурии свыше 10 л/сут (14-е сутки). Возможные причины: • Полиурическая стадия ОПН на фоне ГЛПС • Несахарный диабет??? Диурез 10,5 л/сут Осмоляльность плазмы 306 мосмоль/л Осмоляльность мочи 179 мосмоль/л Плотность мочи 1003 г/л Na+ крови 140 ммоль/л Na+ мочи 40 ммоль/л Не было возможности лабораторно определить уровень АДГ. Отсутствие жажды. Показания для назначения десмопрессина отсутствуют С каждыми сутками объем суточной мочи увеличивался (максимум 23.11.15 (19-е сутки) – 29300 мл), при этом уровень электролитов оставался стабильным. Сутки 16 17 18 19 Диурез л/сут 17600 19300 21700 29300 Na+ плазмы ммоль/л 138 138 129 136 K+ плазмы ммоль/л 3,8 5,4 3,9 4,4 В/в введение Na+, ммоль 380 380 1230 1840 Минирин, мкг 50 С целью симптоматического лечения полиурии однократно применен минирин 50 мкг. На 18-е сутки заболевания возникновение гипонатриемии за счет повышенного нитрийуреза, не характерного для несахарного диабета. Сутки 18 19 21700 29300 Na+ плазмы ммоль/л 129 136 K+ плазмы ммоль/л 3,9 4,4 Na+ мочи ммоль/л 40,5 62,3 В/в введение Na+, ммоль 1230 1840 В/в введение K+, ммоль -- 61 Минирин, мкг/сут 50 -- Диурез л/сут Коррекция гипонатриемии: в/в введение NaCl 0,9% до 12 л/сут, с последующей заменой на диализирующий раствор, соленые продукты питания и питье. Пациент консультирован нефрологом, эндокринологом. В крови отмечалось снижение уровня кортизола, АКТГ, что свидетельствовало о наличии вторичного гипокортицизма. При МРТ исследовании получены признаки подострой гематомы в области гипофиза, структура надпочечников не изменена. N диапазон Кортизол 1,62 мкг/дл 6,7 – 22,6 АКТГ 2,5 нг/мл 8,3 – 57,8 Альдостерон 53,1 пг/мл 14 – 193 Ренин 94,9 пг/мл 0,81 – 128,0 МРТ-признаки подострой гематомы в области гипофиза (29-сутки болезни) Данный факт позволил подтвердить наличие у пациента центрального несахарного диабета, вторичного гипокотицизма на фоне течения основного заболевания (острого канальцевого некроза полиурической стадии ГЛПС). Назначена терапия: • Минирин (сублингвальная форма) в возрастающих дозировках (360 720 мкг/сут.); • заместительная гормональная терапия (Солу-Кортеф 250 мг/сут.). На этом фоне отмечалась положительная динамика – снижение объема суточной мочи до 6800 мл/сут. В дальнейшем у пациента отмечалась гипонатриемия до 130 ммоль/л и гипокалиемия до 3,1 ммоль/л, что, вероятнее всего, было связано с применением Минирина, а также со сниженной канальцевой реабсорбцией. клубочковая фильтрация – 97,5 мл/мин; канальцевая реабсорбция – 95,9%; потери калия с суточной мочой составляли 170 ммоль. Гипокалиемия корректировалась постоянной инфузией хлорида калия, в дальнейшем с переходом на пероральный прием калия (Аспаркам). Гипонатриемия корректировалась пероральным потреблением гипертонического физиологического раствора, а также соленых продуктов питания), корректировалась дозировка Минирина (600 мкг/сут.). Сутки 10 Max гликемия 11 Мочевина 38 32 Креатинин 397 Na+ K+ 12 13 14 16 18 19 22 23 25 4,6 7,5 3,5 14,8 6,9 6,0 28 21 10 6 1,2 5 242 220 177 159 141 82 148 145 152 140 138 129 4,6 4,1 4,4 4,0 3,8 3,9 Cl- 110 113 114 113 Осмоляльность крови 367 306 274 298 280 283 273 287 Осмоляльность мочи 411 179 125 229 380 428 538 394 Осм. моча/кровь 1,11 0,58 0,46 0,77 1,36 1,5 1,93 1,37 40,5 62,3 81,7 129 23,4 11,9 Na+ мочи 33 35 37 6,5 5,6 5,7 4,3 6,2 3,9 1,6 3,8 4,2 78 81 76 78 140 136 134 126 136 133 126 128 5,1 4,0 3,3 3,5 3,8 2,7 3,6 3,9 100 104 98 107 103 102 93 98 116 102 94,6 95,9 98 97 99 Фильтрация мл/мин Реабсорбция % Диурез л/сут. Минирин 3,4 5,2 5,0 10,5 17,6 21,7 29,3 50 Солу Кортеф Дексаметазон 27 500 8 77 6,8 7,8 8,8 5,7 3,0 6,2 7,6 540 720 720 600 720 720 600 250 200 175 250 12 8 8 На фоне продолжающейся терапии диурез 3000 – 5000 мл/сут. Na+ крови 132 – 137 ммоль/л. Отмечалась гипокалиемия до 3,17 ммоль/л, сочетающаяся с повышенной потерей калия с мочой (до 180 ммоль/сут), что расценено как побочный эффект гидрокортизона (минералокортикоидный эффект) ввиду восстановившейся функцией почек (канальцевая реабсорбция 98%). Терапия гидрокортизоном (Солу-Кортеф 250мг/сут) заменена на Дексаметазон (12 мг/сут.), что дало положительные результаты, и в дальнейшем в/в инфузии растворов калия не требовалось. На фоне восстановившейся реабсорбции сохранялась повышенная экскреция натрия с мочой и гипонатриемия Сутки 23 27 33 35 37 Na+ крови, ммоль/л 134 136 133 126 128 K+ крови, ммоль/л 3,3 3,8 2,7 3,6 3,9 Na+ мочи, ммоль/л 129 107 103 102 Фильтрация мл/мин 93 98 116 102 Реабсорбция % 94,6 95,9 98 97 Диурез л/сут. 7800 5700 3000 6200 7600 Минирин 720 600 720 720 600 Солу Кортеф 200 250 12 8 8 Дексаметазон По рекомендации эндокринолога проведено исследование уровня ТТГ, Т3, Т4 от 01.12.15 (27-е сутки). Уровень гормонов оказался сниженным (вторичный гипотериоз), что предполагалось на фоне морфологических изменении гипофиза (гематома). Начата заместительная терапия L-Тироксином в суточной дозировке 100 мкг. Было проведено исследование уровня тестостерона, гонадотропного гормона, лютеинизирующего гормона. Их уровень оказался сниженным, что в совокупности с предыдущими исследованиями свидетельствует о тотальном повреждении аденогипофиза. Выставлен диагноз Пангипопитуитаризм. N диапазон ТТГ 0,04 ЕД/мл 0,34 – 5,60 Т3 0,23 нмоль/мл 1,23 – 3,00 Т4 1,42 мг/дл Тестостерон 0,00 нг/мл Гонадотропин ЛГ 1,28 0,38 ЕД/л 1,75 – 7,81 Перевод в клинику ТУВ-1 11.12.15 (37-е сутки) Состояние пациента ближе к удовлетворительному. Сознание ясное. Лицо симметрично. Зрачки OD=OS. Двигательных и расстройств чувствительности нет. Менингеальные симптомы отрицательные. Пациент активен в пределах палаты, самостоятельно передвигается, принимает пищу. Кожный покров и видимые слизистые розовые, чистые. Температура 36,436,8оС. Гемодинамические показатели стабильные, АД 120-130 и 80-90 мм рт. ст. Ритм синусовый, с ЧСС 80-90 в мин. ЧДД 16-18 в минуту. Нарушений вентиляции и газообмена нет. Живот обычной формы, мягкий. Перистальтика отчетливая. Стул регулярный, оформленный. Питание диета № 15. Диурез 4500-6500 мл в сутки на фоне приёма 600 мкг Минирина в сутки (сублингвальная форма), моча светлая. Окончательный диагноз Основное заболевание: Геморрагическая лихорадка с почечным синдромом. Осложнения: Острая почечная недостаточность от 10.11.2015 г. Внутрибрюшное кровотечение от 12.11.2015г., 13.11.2015г. Постпункционный пневмоторакс от 10.11.2015г. Асцит. Тромбоцитопения тяжёлой степени. Анемия тяжёлой степени. Острая дыхательная недостаточность от 11.11.2015г. Энцефалопатия от 11.11.2015г. Двухсторонний малый гидроторакс. Инфекционно-токсическая гепатопатия. Правосторонняя серозно-фибринозная эмпиема плевры от 21.11.2015г. Кровоизлияние в гипофиз. Пангипопитуитаризм (центральный несахарный диабет) от 25.11.2015г.; Вторичная надпочечниковая недостаточность от 25.11.2015г.; Вторичный гипотиреоз от 01.12.2015г.; Вторичный гипогонадизм от 07.12.2015г.). Коррекция водно-электролитных расстройств Сутки 16 17 18 19 20 21 22 23 24 25 26 27 Диурез, л/сут 17,6 19,3 21,7 29,3 11,4 12,4 6,8 7,8 4,7 8,8 7,7 5,7 Na+ плазмы, ммоль/л 138 138 129 136 140 133 136 134 136 126 133 136 K+ плазмы, ммоль/л 3,8 5,4 3,9 4,4 5,1 3,6 4,0 3,3 4,4 3,5 4,3 3,8 В/в 4,5 4,4 8 13,3 8,2 8,6 1,6 0,9 0,8 1 0,9 0,2 Per os 13 13,3 11 14,5 4,1 5,6 4,9 4,2 5 5,8 7,8 4,0 -1 -2,5 -3,5 -2,2 0 -2 Объем вводимой жидкости, л Гидробаланс, л -9,2-7,9 (исх.)=-17,1 0 В/в введение Na+, ммоль 380 В/в введение K+, ммоль 16 -- -- 61 116 Минирин, мкг/сут -- -- 50 -- 240 +0,8 -1,2 -3,5 +0,3 -1,5 380 1230 1840 2120 1030 77 77 77 77 77 -- 212 175 175 127 238 191 117 360 540 720 720 720 600 600 Вопросы для обсуждения • Какие диагностические тесты могли бы помочь подтвердить диагноз несахарного диабета кроме МРТ? • Чем была вызвана гипонатриемия на фоне канальцевой реабсорбции? продолжающаяся восстановившейся 1. Недостаточная заместительная терапия кортикостероидами 2. Побочный эффект минирина 3. Остаточные проявления полиурической стадии ОПН 4. Переустановка осмостата Благодарю за внимание!