Профилактика Трансмиссивных болезней
реклама

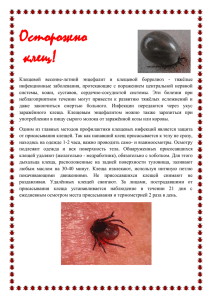
Профилактика трансмиссивных инфекционных заболеваний Е.В. Яркова врач-инфекционист высшей категории 14 апреля 2014г. Трансмиссивные болезни (лат. transmissio — перенесение на других) — заразные болезни человека, возбудители которых передаются кровососущими Членистоногими (насекомыми и клещами). Трансмиссивные болезни включают более 200 нозологических форм, вызываемых вирусами, бактериями, риккетсиями, простейшими и гельминтами. Часть из них передаётся только с помощью кровососущих переносчиков (облигатные трансмиссивные болезни, например сыпной тиф, малярия и др.), часть различными способами, в том числе и трансмиссивно (например, туляремия, заражение которой происходит при укусах комаров и клещей, а также при снятии шкурок с больных животных). К клещевым инфекциям относятся те заболевания, которыми человек может заразиться в результате укуса клещей. На сегодняшний день медицине известно пять таких инфекций: клещевой энцефалит (возбудитель — вирус клещевого энцефалита); клещевой боррелиоз (болезнь Лайма) (возбудитель — спирохета рода Borrelia); человеческий гранулоцитарный эрлихиоз (возбудитель — внутриклеточный паразит Ehrlichia phagocytophila); человеческий моноцитарный эрлихиоз (возбудитель — внутриклеточный паразит Ehrlichia chaffeensis). Из вышеперечисленных клещевых инфекций самые распространенные — энцефалит и бореллиоз. Заражение клещевыми инфекциями возможно: при употреблении в пищу сырого молока коз, коров, у которых в период массового нападения клещей вирус может находиться в молоке; при заносе клещей животными (собаками, кошками) или людьми – на одежде, с цветами, ветками и т.д.; при раздавливании клеща или расчёсывании места присасывания; при посещении неблагополучных по КВЭ территорий в лесах, лесопарках, на индивидуальных садово-огородных участках. В сезон наибольшей активности клещей (май-июль) желательно ограничить Посещение лесной зоны, а если это невозможно, соблюдать необходимые меры предосторожности. Учитывая, что клещи предпочитают затемненные влажные места, необходимо выбирать для отдыха солнечные проветриваемые поляны. Одежда для посещения леса должна быть из плотной, светлой ткани, так на ней легче обнаружить клещей. Одевайтесь так, чтобы исключить возможность заползания клещей под одежду (рубашку или куртку нужно заправлять в брюки, а брюки в носки, одеть сапоги, плотно застегнуть манжеты и ворот рубашки, головной убор должен покрывать волосы). Для обработки одежды используйте репелленты, отпугивающие клещей. Каждые 1,5 – 2 часа пребывания в лесу и при выходе из леса необходимо проводить само- и взаимоосмотры. Употреблять в пищу только кипяченное козье молоко Если Вы не смогли уберечь себя от присасывания клеща обратитесь в лечебное учреждение, где медицинские работники окажут Вам помощь по удалению клеща и проинформируют Вас о необходимости обращения за медицинской помощью в случае возникновения отклонений в состоянии здоровья в течение З недель после укуса. Для экстренной профилактики клещевого энцефалита после присасывания клеща используют человеческий иммуноглобулин против КВЭ, который эффективен в течение первых 72 часов после присасывания клеща, поэтому необходимо как можно быстрее обратиться в кабинет экстренной профилактики клещевых инфекций, которые работают круглосуточно. После присасывания клеща в течение 2 месяцев все пострадавшие в обязательном порядке наблюдаются у врача-инфекциониста в поликлинике по месту жительства с обязательным клиническим осмотром и термометрией. При повышении температуры или появлении клинических признаков заболевания пациенты направляются на госпитализацию. Вакцинация способна реально защитить около 95% привитых. В случаях возникновения заболевания у привитых людей оно протекает легче и с меньшими последствиями. Однако следует помнить, что вакцинация против клещевого энцефалита не исключает всех остальных мер профилактики укусов клещей (репелленты, надлежащая экипировка), поскольку клещи переносят не только клещевой энцефалит, но и другие инфекции, от которых нельзя защититься вакцинацией. Малярия (синонимы болезни: лихорадка, болотная лихорадка) - острая инфекционная протозойная болезнь, которая вызывается несколькими видами плазмодиев, передается комарами рода Anopheles и характеризуется первичным поражением системы мононуклеарных фагоцитов и эритроцитов, проявляется приступами лихорадки, гепатолиенальным синдромом, гемолитической анемией, склонностью к рецидивам. Известно четыре вида малярийного плазмодия, которые способны вызывать малярию у людей: P. vivax - трехдневную малярию, P. ovale - трехдневную овалемалярию, P. malariae - четырехдневную малярию, P. falciparum - тропической малярией. В процессе жизнедеятельности плазмодии проходят цикл развития, который состоит из двух фаз: спорогония - половой фазы в организме самки комара Anopheles и шизогонии бесполой фазы в организме человека. Источник инвазии - больной человек или паразитоноситель, в крови которого имеются гаметоциты (зрелые половые формы плазмодиев). Переносит возбудителя самка комара рода Anopheles. Распознавание малярийной инфекции основывается на выявлении ведущих клинических признаков: приступообразной лихорадки с ознобами и потливостью, гепатоспленомегалии и анемии, Данных эпидемиологического анамнеза: пребывании в эндемичной зоне в течение 3 лет до начала болезни, гемотрансфузии или иных парентеральных манипуляций в течение 3 мес до начала лихорадки. Диагноз подтверждается обнаружением малярийных паразитов в препаратах крови – толстой капле и мазке. Малярия распространена в Азии, Африке и Центральной и Южной Америке. Если Вы собираетесь в какую-нибудь из этих стран, то обязательно соблюдайте меры предосторожности. К методам профилактики малярии относят: медикаментозную терапию уничтожение комаров использование различных средств, которые позволяют избежать укусов насекомых. Всем выезжающим в страны Африки и ЮгоВосточной Азии в обязательном порядке необходимо проводить химиопрофилактику малярии. Подробную консультацию о дозировках и схемах приема противомалярийных препаратов можно получить в кабинетах инфекционных заболеваний в поликлиниках по месту жительства. Помимо приема противомалярийных препаратов необходимо помнить о личной неспецифической профилактике малярии: применение репеллентов (средств от укуса комаров), при отсутствии кондиционера в местах размещения следует засечивать окна и двери, применять электрические фумигаторы. Туляремия — зоонозная инфекция, имеющая природную очаговость. Характеризуется интоксикацией, лихорадкой, поражением лимфатических узлов. Возбудитель заболевания — мелкая бактерия Francisella tularensis. Носители палочки туляремии — зайцы, кролики, водяные крысы, полевки. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путем (при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар и др.). В соответствии с клинической классификацией, выделяют следующие формы туляремии: • по локализации местного процесса: бубонная, язвенно-бубонная, глазо-бубонная, ангинознобубонная, лёгочная, абдоминальная, генерализованная; • по длительности течения: острая, затяжная, рецидивирующая; • по степени тяжести: лёгкая, среднетяжёлая, тяжёлая. Основу профилактики туляремии составляют мероприятия по обезвреживанию источников возбудителя инфекции, нейтрализации факторов передачи и переносчиков возбудителя, а также вакцинация угрожаемых контингентов населения. Для профилактики алиментарного заражения следует избегать купания в открытых водоёмах, для хозяйственно-питьевых целей следует применять только кипячённую воду. На охоте необходимо дезинфицировать руки после снятия шкурок и потрошения зайцев, ондатр, кротов и водяных крыс. Вакцинацию проводят в плановом порядке (среди населения, проживающего в природных очагах туляремии, и контингентов, подвергающихся риску заражения) по эпидемиологическим показаниям (внеплановая) при ухудшении эпидемиологической ситуации и возникновении угрозы заражения определённых групп населения. Педикулез – (pediculosis; лат. pediculus вошь pediculosis; синоним вшивость) паразитирование на коже человека вшей. При неблагоприятных эпидемиологических условиях платяные вши могут быть переносчиками возбудителей сыпного и возвратного тифа На человеке могут паразитировать головная вошь (Pediculus Humanus Capitis), платяная вошь (Pediculus Humanus Corporis) и лобковая вошь (Phtyrus Pubis). Соответственно этому различают педикулёз головной, платяной и лобковый. Головные и платяные вши передаются от человека к человеку при непосредственном контакте (либо через одежду, бельё, предметы обихода, расчёски и т. п.). Лобковая вошь (площица), как правило, передаётся половым путём, но возможна также передача через вещи (постельное бельё, одежда и т. д.). Невозможно заразиться вшами от животных, так как эти паразиты видоспецифичны, то есть человеческие вши могут жить только на человеке. Симптомы педикулеза: зуд кожи головы, но может появиться не сразу, а через три месяца после заражения; сыпь на шее, вызванная продуктами жизнедеятельности вшей; взрослые особи на волосах (размер примерно 3 мм); белесые гниды у корней волос. В аптеках доступен широкий ассортимент противопедикулёзных средств — шампуни, мази, аэрозоли. Следует помнить, что даже при наличии овоцидного эффекта часть гнид, как правило, выживает, поэтому важно удалить их механически. Профилактика: Соблюдение личной и общественной гигиены: регулярное мытье тела (не реже 2-х раз в неделю), смена нательного и постельного белья; стирка постельного белья при высокой температуре, проглаживание одежды горячим утюгом, особенно швов, где вши обычно откладывают яйца. Недопущение передачи личной расчески другим лицам. Кипячение использованных вещей (преимущественно полотенец, головных уборов, постельного белья, одежды, имеющей капюшоны и воротники, мягких игрушек) с целью предотвращения повторного заражения педикулезом. БУДЬТЕ ЗДОРОВЫ!