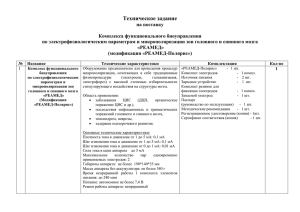
Техника безопасности в ФТК
реклама

Материалы для самоподготовки по разделу: «Техника безопасности в физиотерапевтических кабинетах» (Занятие № 1) При несоблюдении определенных правил эксплуатации физиотерапевтической аппаратуры и техники безопасности такие физические факторы, как электрический ток, электромагнитные поля большой мощности, химические соединения, выделяющиеся при проведении бальнеотерапии (сероводород, радон) и другие, могут оказывать повреждающее, опасное для здоровья и жизни больного и медицинского персонала воздействие. В связи с этим вопросам техники безопасности уделяется особое внимание как на этапе проектирования, строительства и оснащения физиотерапевтических отделений и кабинетов, когда должны быть учтены все нормы размещения аппаратуры, вентиляция, заземление, освещение и так далее, так и в процессе работы. Основным документом, регламентирующим этот круг вопросов, являются "Правила техники безопасности при эксплуатации изделий медицинской техники в учреждениях здравоохранения. Общие требования", утвержденные Министерством здравоохранения СССР 27.08.85 г. Лица, вновь принимаемые на работу в отделения физиотерапии, должны проходить вводный и первичный инструктаж на рабочем месте. В дальнейшем инструктаж проводится ежеквартально с регистрацией в специальном журнале. Медицинский персонал должен хорошо знать о возможности опасных ситуаций, возникающих при проведении физиопроцедур (поражение электрическим ток (электротравма), ожоги, анафилактический шок) и быть подготовленным для оказания неотложной помощи при необходимости. В отделении должна находиться аптечка первой помощи с набором медикаментов. Наибольшую опасность в физиотерапии представляет поражение электрическим током, ибо там, где есть ток всегда существует возможность его поражающего действия. Поражение организма электрическим током может быть в виде электрического удара или электрической травмы. Как и физиологическое, поражающее действие тока зависит от многих факторов: величины, рода и частоты тока, продолжительности воздействия, электрического сопротивления тела человека и др. Причиной электротравмы может стать нечаянное прикосновение к токонесущим деталям аппарата, неисправность или нарушение изоляции сетевого шнура, несоблюдение правил защитного заземления, нарушение правил техники электробезопасности и др. Чтобы свести к минимуму возможность поражающего действия электрического тока при производстве и эксплуатации физиотерапевтической аппаратуры проводятся защитные мероприятия. Их обычно делят на три группы (А.Р. Ливенсон, 1981): -защита от прикосновения к частям, находящимся под напряжением; -защита от напряжения прикосновения; -защита пациента. Среди защитных мероприятий, наиболее часто использующихся в физиотерапевтической аппаратуре, следует отметить следующие: -такое конструирование аппаратов, которое исключает случайное соприкосновение с токоопасными частями аппаратов, даже после снятия кожухов, крышек и задвижек, -обеспечение автоматического разряда конденсаторов, если напряжение на них выше 24 В; -введение в аппараты блокировок, автоматически отключающих их от сети при попытке снятия кожуха или задвижек; -нанесение предупредительных надписей о высоком напряжении; изготовление кожухов аппаратов с диаметром отверстий не более 12 мм, что исключает случайные контакты с токоопасными частями; -выполнение корпусов аппаратов из изолирующего материала; -использование в аппаратах автоматических процедурных часов, различных элементов сигнализации, контрольных средств и др. Особенно большое внимание при разработке и промышленном выпуске физиотерапевтических аппаратов придается защите от напряжения прикосновения. Для ее обеспечения используются различные способы. В зависимости от примененного способа защиты все электромедицинские аппараты делятся на четыре класса: 01 - с защитным заземлением, I-е защитным занулением, II - с защитной изоляцией, III – с питанием от цепи низкого напряжения (до 24 В). Сущность защиты по классам 01 и I заключается в максимальном уменьшении напряжения прикосновения, достигаемом за счет применения защитного заземления или зануления. Защитное заземление осуществляется с помощью заземляющего устройства, состоящего из заземлителей (естественных и искусственных) и заземляющих проводников. Сопротивление току у заземляющего Устройства весьма низкое (4 Ом), поэтому в случае возникновения напряжения прикосновения ток будет течь преимущественно по заземляющему устройству, а не через тело человека, имеющего электрическое сопротивление во много раз больше (не менее 1000 Ом). Каждый прибор, требующий заземления, должен подсоединяться к заземляющему устройству отдельным заземляющим проводником. Непрерывность и сопротивление заземляющего устройства должны контролироваться не реже 1 раза в год. Аппараты класса I включаются в сеть с помощью специального (трехжильного) шнура, имеющего вилку с защитными контактами, через соответствующую сетевую розетку, также имеющую защитные контакты. Последние соединены с нулевым проводом сети (отсюда зануление) или заземляющим устройством. Металлические заземленные корпуса аппаратов при проведении процедур с контактным расположением электродов следует устанавливать вне досягаемости для больного. Запрещается использовать в качестве заземлителей батареи отопления, водопроводные и канализационные трубы, которые в свою очередь должны быть закрыты деревянными кожухами до высоты, недоступной прикосновению больных и персонала. Сущность защиты по классу II заключается в повышении надежности изоляции, достигаемой путем изготовления корпусов аппаратов из изолирующего материала или применением в них дополнительной (защитной) изоляции. Выполнение аппаратов по этому классу обеспечивает наибольшую защитную надежность и удобство эксплуатации. В аппаратах III класса защита обеспечивается за счет питания их от сети низкого напряжения (до 24 В). Такие аппараты питаются либо от специальных источников (батарейки, портативные аккумуляторы), либо от обычной сети через так называемый защитный понижающий трансформатор. В физиотерапевтических аппаратах такой тип защиты применяется редко (в аппаратах для домашней или пунктурной физиотерапии). Все электромедицинские аппараты в зависимости от степени защиты делят на 4 типа. Изделия типа Н имеют нормальную степень защиты, типа В - повышенную, типа BF - повышенную степень защиты и изолированную рабочую часть, типа CF - наивысшую степень защиты и изолированную рабочую часть. Большинство физиотерапевтических аппаратов относится к типам В и BF. Для предупреждения возможных электротравм медицинская сестра перед началом работы должна проверить исправность всех физиотерапевтических аппаратов, контактных и заземляющих проводов. При обнаружении дефектов ей необходимо сообщить об этом врачу и сделать соответствующую запись в контрольно-техническом журнале. Работа на данном аппарате до устранения неисправности запрещается. При поражении электрическим током появляются непроизвольные сокращения мышц и сильные боли, резкое побледнение кожных покровов. Из-за преобладания тонуса мышц-сгибателей, пострадавшему трудно или невозможно самому оторваться от источника тока, поэтому действие последнего продолжается. При большой силе тока могут наступить потеря сознания, остановка дыхания и прекращение сердечной деятельности, расширение зрачков, то есть появятся признаки клинической смерти. В любой ситуации необходимо немедленно прекратить действие тока, для чего надо разомкнуть электрическую цепь (выключить рубильник, пересечь провода, по которым поступает ток, кусачками с изолированными рукоятками) или оттащить пострадавшего от источника тока. При этом спасающий должен надеть резиновые перчатки или обернуть руки сухой тканью и встать на резиновый коврик. Реанимационные мероприятия начинают немедленно. Сотрудники физиотерапевтического отделения (врачи и медсестры) должны уметь проводить закрытый массаж сердца в сочетании с искусственным дыханием по методу "рот в рот". После восстановления эффективной циркуляции крови пострадавшему при необходимости вводят внутривенно или внутримышечно необходимые препараты из аптечки первой помощи. При проведении физиопроцедур существует опасность Получения ожогов, которые могут быть электрическими, термическими и химическими. Для предупреждения электрических ожогов следует строго выполнять указания врача по расположению электродов, дозированию силы тока и продолжительности воздействия при электропроцедурах, а также тщательно соблюдать методику наложения электродов. Запрещается проведение процедур УВЧ- терапии без тщательной настройки терапевтического контура в резонанс с техническим контуром аппарата и при суммарном зазоре под обеими конденсаторными пластинам выше 6 см. При проведении светолечения ртутно-кварцевые облучатели и лампу "Соллюкс" не устанавливают не посредственно над больным во избежание попадания на него раскаленных осколков стекла или деталей лампы при их аварийном разрушении. Выходные отверстия рефлекторов ламп "Соллюкс" следует закрывать предохранительными проволочными сетками. При облучении инфракрасными лучами области лица на глаза больного надевают очки из плотного картона или кожи. При использовании ртутнокварцевых облучателей глаза больного и медсестры должны быть защищены специальными очками с темными стеклами. Серьезных защитных мероприятий требует лазерная аппаратура, особенно III и IV класса (по степени опасности генерируемого излучения). Во избежание термических ожогов при разогревании парафина и озокерита необходимо исключить попадание в них воды. Перед проведением процедур водо- и теплолечения следует строго контролировать температуру лечебной среды, которая не должна превышать критического предела (для воды — 38— 40°С, для парафина — 70—60 °С). Первая помощь при возникновении ожога состоит, прежде всего, в прекращении действия фактора, его вызывающего. Затем при термических ожогах необходимо немедленно смочить обожженную часть тела холодной водой, обработать спиртом, затем покрыть область ожога стерильной повязкой и направить больного к врачу. Анафилактический шок развивается при контакт больного с лекарственными средствами, к которым он имеет повышенную индивидуальную чувствительность (непереносимость). В ряде случаев тяжелая анафилактическая реакция может наступить даже при проведении лекарственного электрофореза или ингаляций. Профилактика анафилактического шока состоит в обязательном выяснении у каждого больного переносимости лекарственных препаратов, особенно антибиотиков. В сомнительных случаях назначение физиопроцедур возможно только после проведения соответствующих аллергологических проб. Большое внимание должно уделяться вопросам охраны труда в физиотерапевтическом отделении. При поступлении на работу и затем периодически, не реже одного раза в год, весь персонал должен проходить обязательный медицинский осмотр. Лица моложе 18 лет к работе с аппаратурой для УВЧ- и СВЧ-терапии, а также в радоновых лабораториях и радонолечебницах не допускаются. Женщинам в течение всего периода беременности и кормления ребенка также запрещено проводить радонолечение и высокочастотную электротерапию. Законодательством предусмотрены определенные льготы для медицинских сестер, работающих с генераторами ультразвука, УВЧ, СВЧ и КВЧ, лазерными установками, в помещениях для приема сероводородных ванн и грязей, занятых приготовлением радоновых ванн и выполняющих процедуры подводного душа-массажа. Они включают сокращенный рабочий день, дополнительный отпуск, более высокий должностной оклад, бесплатную выдачу молока и др. Персонал физиотерапевтических отделений обеспечивается защитной спецодеждой, для него выделяется отдельное помещение для отдыха и приема пищи. Физиотерапия показана большому количеству больных в стационарах и лечащихся амбулаторно. В России функционирует громадное количество физиотерапевтических отделений и кабинетов, организованных в больницах поликлиниках, медсанчастях санаториев, профилакториях. Здесь сосредоточена многообразная физиотерапевтическая аппаратура, эксплуатация которой требует специальных знаний и соблюдения определенных правил, в том числе по технике безопасности, как при организации, так и при проведении физиотерапевтических процедур. Число методов в современной физиотерапии все более увеличивается, появляются новые физиотерапевтические аппараты, основанные на современной электронной технике. В связи с этим возрастает роль физиотерапевтического персонала, объединяющего врачей - физиотерапевтов и специально обученный средний медицинский персонал, а также инженеров и техников. Доведение физиотерапевтических процедур связано с повышенной опасностью для больных, а, иногда, и для персонала физиотерапевтических отделений и кабинетов. Только твёрдое знание и неукоснительное соблюдение персоналом правил техники безопасности и своих должностных обязанностей может предотвратить осложнения и несчастные случаи во время процедур. От врача - физиотерапевта требуется более углубленное знание применяемой аппаратуры, условий ее эксплуатации, правил организации кабинета, техники безопасности. Медицинская сестра физиотерапевтического отделения (кабинета) должна иметь среднее медицинское образование и окончить курсы специализации по физиотерапии. Она отвечает за правильное проведение физиотерапевтических процедур, ведет наблюдение за состоянием больных во время процедуры и работой аппаратуры, обеспечивает санитарное состояние кабинета. В процессе работы она должна неуклонно соблюдать правила техники безопасности, уметь оказать больному в необходимых случаях неотложную медицинскую помощь. Первично поступающих на лечение больных медицинская сестра знакомит с назначением врача по процедурной карте. Осведомившись о самочувствии больного, она информирует его о возможных ощущениях во время процедуры и инструктирует о правилах поведения при ее проведении. В случаях недомогания больного, предъявления им каких-либо жалоб медицинская сестра должна прервать процедуру, известить об этом врача-физиотерапевта и действовать по его указаниям. Медицинская сестра до начала процедуры объясняет больному, какое он должен занять положение, накладывает электроды, включает сигнальные часы и необходимый аппарат. Во время процедуры медицинская сестра не должна отлучатся из кабинета, она обязана постоянно наблюдать за работой аппарата и состоянием больного. После окончания процедуры медицинская сестра отключает аппарат, снима- ет электроды, направляет больного в комнату отдыха и делает в процедурной карте отметку. По окончании работы кабинета медицинская сестра обязана отключить все аппараты, выключить общий сетевой рубильник, закрыть окна и все водопроводные краны. Медицинский персонал физиотерапевтического отделения (врачи, медсестры) должны быть хорошо знакомы с основными ситуациями, требующими неотложной помощи, возможными причинами их возникновения и последствиями. К числу таких случаев можно отнести электротравму, ожоги, aнафилактический шок, тяжелые бальнеореакции вплоть до критических обострений основного заболевания. Электротравма, или поражение электрическим током, представляет наибольшую опасность. Она может возникнуть от погрешностей при проведении электролечебных процедур, при нечаянном прикосновении к токонесущим деталям аппаратов. Воздействию электрического тока может подвергнутъся и медицинский персонал, если одновременно прикоснуться к корпусу аппарата и электроду при нарушенном заземлении. Возможность электротравмы может возникнуть при неисправности сетевого шнура, его перекручивании. Электротравма возникает при прохождении электрического тока через тело человека при его заземлении или коротком замыкании. Положение заземления возникает, когда человек контактирует с одним полюсом аппарата и одновременно касается водопроводных труб или радиатора отопления. Для короткого замыкания характерно соединение через тело человека обоих полюсов электрической сети. И в том и в другом случае через тело человека проходит ток большой силы. При поражении электрическим током возникает боль и судорожные сокращения мышц, резкое побледнение видимых кожных покровов. Из-за судорог пострадавшей не может выпустить провод из рук, поэтому действие электрического тока продолжается. В тяжелых случаях отмечается потеря сознания, остановка дыхания, прекращение сердечной деятельности, расширение зрачков. Эти признаки свидетельствуют о наступлении клинической смерти. Необходимо немедленно освободить пострадавшего от действия тока - разомкнуть электрическую цепь, выключитъ рубильник. Если это невозможно, то следует оттащить пострадавшего от источника тока. При этом спасающий должен надеть резиновые печатки или обернутъ руки сухой тканью и встать на резиновый коврик. Если ток поступает по проводам, то их надо пересечь кусачками с изолированными рукоятками или отбросить их от пострадавшего деревянной палкой (шваброй). После освобождения пострадавшего от источника тока немедленно следует начать реанимационные мероприятия. Для предупреждения возможных электротравм медицинская сестра перед началом работы обязана проверить исправность всех физиотерапевтических аппаратов и заземляющих проводов. При обнаружении дефектов она должна сообщить об этом врачу и сделать запись о выявленных неисправностях в контрольно-техническом журнале. Металлические заземленные корпуса аппаратов при проведении процедур с контактным наложением электродов следует устанавливать вне досягаемости для больного. Запрещается использовать в качестве заземлителей батареи отопительной системы, трубы водопровода и канализации. В приборах I класса на вилке предусмотрен заземляющий контакт штырь и они не могут быть включены в обычную розетку без заземления. В приборах II класса защитная изоляция исключает возможность возникновения напряжения на доступных металлических частях, что особенно важно для переносной аппаратуры, включаемой в обычные розетки вне физиотерапевтических отделений. Помимо электротравмы при нарушении правил техники безопасности у пациентов физиотерапевтических отделений (кабинетов) могут возникать ожоги, которые могут быть термическими (тепловыми), электрическими и химическими, в зависимости от процедуры. Для предупреждения ожогов, ртутно-кварцевый облучатель и лампу «соллюкс» необходимо устанавливать не непосредственно над больным, а сбоку, во избежание попадания на него раскаленных осколков стекла или деталей лампы при случайных авариях. Выходные отверстия рефлекторов ламп «соллюкс» необходимо закрывать предохранительными проволочными сетками. Запрещается проводить процедуры УВЧ терапии без тщательной настройки терапевтического контура в резонанс с техническим контуром аппарата и при суммарном зазоре под обеими конденсаторными пластинами свыше 6-10 см. При разогреве парафина необходимо исключить попадание в него воды. Перед проведением водных и других теплолечебных процедур необходимо каждых раз убедиться, что температура лечебной среды соответствует назначенной и не превышает критического предела (для воды 38-40°С, для парафина 50-55°С). Ожоги при физиотерапевтических процедурах крайне редко создают угрозу для жизни больного, но тем не менее требует оказания помощи. Она заключается, прежде всего, в прекращении действия источника, вызывающего ожог. При трофических ожогах целесообразно немедленно обработать обожженную часть тела холодной водой, затем покрыть область ожога стерильной повязкой и направить больного к врачу. Никаких лекарственных препаратов, в какой бы то ни было форме (кроме смачивания обожженного участка спиртом), масла и мазей до прихода врача медицинской сестре применять не следует, так как это может помешать дальнейшему лечению ожога. При проведении электрофореза и ингаляций может наступить анафилактический шок при воздействии лекарственных средств, к которым больной имеет повышенную индивидуальную чувствительность (непереносимость). Для предупреждения возникновения таких реакций необходимо опросить больного о том, как он переносит те или иные лекарственные препараты, осо- бенно антибиотики. В сомнительных случаях в отделении больному следует выполнять пробы на чувствительность к лекарственным препаратам. При повышенной нагрузке физиотерапевтическими процедурами (особенно тепловыми) у больных, страдающих сердечными и легочными нарушениями, могут развиться симптомы обострения заболевания (гипертонический криз, нарушение мозгового кровообращения, приступ стенокардии, бронхиальной астмы). В этих случаях необходимо прекратить назначенные процедуры. Неблагоприятные реакции могут возникнуть и при назначении взаимно исключающих процедур. Современное физиотерапевтическое отделение состоит из целого ряда кабинетов: электро- и светолечения, озокерито- и парафинотерапии, лечебного массажа, водолечебницы с ваннами и душами, ингалятория и других. Оборудование физиотерапевтических отделений и кабинетов, размещение в них аппаратуры производится в соответствие с требованиями ОСТ 42-2116-86 (Система стандартов безопасности труда отделения. Кабинеты физиотерапевтические. Общие требования безопасности). Работа кабинетов лазерной терапии, кроме того, регламентируется «Санитарными нормами, правилами устройства и эксплуатации лазеров», утвержденными Главным государственным санитарным врачом СССР (приказ №5804 от 31.07.91). Заведующий физиотерапевтическим отделением или врач, ответственный за организацию физиотерапевтической помощи, руководствуясь указанными документами, должен составить инструкции по технике безопасности и производственной санитарии для каждого структурного подразделения физиотерапевтического отделения, утвердить их у руководства лечебного учреждения и вывесить на видном месте. К самостоятельному проведению физиотерапевтических процедур допускаются лица со средним медицинским образованием, имеющие удостоверения об окончании курсов специализации по физиотерапии и прошедшие инструктажи по технике безопасности. Инструктаж должен проводиться один раз в полгода. Регистрация инструктажа осуществляется в специальном журнале. К техническому контролю, обслуживанию и ремонту физиотерапевтического оборудования допускаются лица со специальным техническим образованием. Профилактический осмотр аппарата проводят не реже одного раза в две недели, с отметкой в журнале о пригодности аппарата к работе. Данные о ремонте с выводом о пригодности к работе заносятся в паспорт аппарата. Кроме того, в эксплуатационном паспорте делают отметки о рабочей нагрузке на аппарат за месяц и, в случае необходимости, о метрологическом контроле за средствами измерения. Помещения для проведения электро-, магнито- и светолечебных процедур должны быть сухими, чистыми и светлыми. Использование для этих целей полуподвальных помещений не допускается. В кабинетах пол должен быть деревянным или покрыт линолеумом, стены на высоту 2 метров окрашивают масляной краской. Нельзя облицовывать стены керамической плиткой. Батареи центрального отопления, трубопроводы и другие металлические заземленные конструкции закрываются деревянными кожухами. Для проведения лечебных процедур оборудуются специальные кабины, выполненные из деревянных или пластмассовых стоек либо металлических труб, хорошо изолированных от стен при монтаже. Не рекомендуется изготавливать кабины из жестких синтетических материалов, способных концентрировать на себя значительный электростатический заряд. На каркасе кабины подвешиваются мягкие занавески из ткани, не накапливающей статическое электричество. Размеры кабины высота-2 метра длина-2.2 метра ширина-2 метра для стационарных и 1.8 метра для портативных аппаратов. Мебель в процедурной кабине (кушетка, тумбочка, стул) должна быть деревянная. Электроснабжение физиотерапевтического отделения имеет свои особенности. В каждом функциональном кабинете устанавливается электрощит с общим рубильником или пускателем. В каждой процедурной кабине для подключения аппаратов на высоте 1.6 метра от уровня пола устанавливается физиотерапевтический щиток (можно пускатель типа АП-50). Оборудование заземляющего устройства в физиотерапевтическом отделении должно соответствовать нормативам соблюдения электробезопасности, систематически, не реже раза в год, проверяется электрослужбой с составлением соответствующего акта о пригодности к работе заземляющего устройства. При питающей сети с глухозаземленной нейтралью трансформатора нулевая шина при групповом щите должна иметь повторное заземление. При питающей электросети с изолированной нейтралью сооружается специальное заземляющее устройство, сопротивление которого должно быть не более 4 Ом для сети с изолированной нейтралью и 10 Ом для повторного заземления с глухозаземленной нетралью. Заземляющие провода и полосы в помещении не должны крепиться выше 5-10 см от уровня пола. Физиотерапевтические аппараты, имеющие I класс защиты, соединяются с заземлителем через отдельное ответвление; последовательное заземление их запрещается. Также запрещается использовать в качестве заземлителя водопроводную и отопительную системы. Кроме того, необходимо учитывать особенности оборудования и отпуска процедур в различных функциональных подразделениях отделения. Стационарные УВЧ-, ДМВ-, СМВ- аппараты устанавливают в процедурные кабинеты с экранирующими занавесками, изготовленными из материала артикул 4381 (с микропроводом В-1). При отпуске ДМВ-, СМВ- процедур на область лица и головы пациент должен надевать на глаза очки, защищающие их от электромагнитного излучения сверхвысоких частот. Для уменьшения рассеивания электромагнитного излучения сверхвысокой частоты во вне, при работе с УВЧ- аппаратами необходимо тщательно настраивать терапевтический контур в резонанс с генератором. Суммарный зазор между конденсаторными пластинами и поверхностью кожи больного не должен превышать 6 см. Сотрудники отделения, постоянно работающие с аппаратами УВЧ-, ДМВ-, СМВ--, лазеро- и ультразвуковой терапии должны ежегодно проходить медицинское обследование у специалистов (терапевта, невропатолога, окулиста, дерматолога, гинеколога), а также рентгенографическое исследование органов грудной клетки, ЭКГ и лабо- раторное исследование на гемоглобин, эритроциты, лейкоциты, лейкоцитарную формулу, тромбоциты, СОЭ. В светолечебных кабинетах медицинский персонал также должен соблюдать меры безопасности. Лампы «соллюкс» необходимо снабжать предохранительными проволочными сетками (размер ячейки не более 5 мм), которые помещаются в выходном отверстии рефлектора. При облучении лица больного светом инфракрасного диапазона, на его глаза надевают очки из толстой кожи или картона. При пользовании ртутно-кварцевыми облучателями больной и медицинский персонал должны одевать темные защитные очки типа ЗН 11-72-В2. Кроме того больные, принимающие фютохимиотерапию (ПУВА- терапию), должны находиться в дневное время в защитных очках в течение всего курса лечения. В промежутках между лечебными процедурами рефлекторы ртутнокварцевых облучателей с лампами должны быть закрыты имеющимися на них заслонками, при отсутствии их - матерчатыми «юбками» (лучше из стеклоткани) длиной 40 см, надеваемыми на края рефлектора. Биодоза кварцевой горелки проверяется один раз в квартал и при каждой смене горелки. Для удаления озона и других окислов в кабинете должна исправно работать проточно-вытяжная вентиляция с 10-ти кратным обменом воздуха. Согласно многочисленным экспериментальным данным, полученным за последние годы в нашей стране и за рубежом, при наблюдениях больших групп лиц, работающих в условиях воздействия магнитных полей, установлено, что нет никаких достоверных данных об отрицательном влиянии на здоровье людей постоянных магнитных полей с магнитной индукцией до 2 Тл и переменных частоты 50 Гц с магнитной индукцией до 5 мТл. Однако, согласно документам Минздрава СССР «ПДУ 1742-77» и «ЦЦУ 3206-85», допускается пребывание в течение 8 часов соответственно в постоянном магнитном поле с магнитной индукцией до 10 мТл и переменном магнитном поле частоты 50 Гц с магнитной индукцией до 2 мТл. Поскольку магнитное поле быстро затухает по мере удаления от его источника (индуктора), для принятия правильного решения по использованию магнитотерапевтического аппарата следует изучить его паспорт (техническое описание), где должны быть указаны значения магнитной индукции в зоне нахождения персонала. При работе с ультразвуковыми аппаратами необходимо исключить непосредственный контакт рук персонала со средой, в которой возбуждены ультразвуковые колебания. При выполнении процедуры персонал должен работать в перчатках из хлопчатобумажной ткани , а при подводных ультразвуковых процедурах поверх хлопчатобумажных перчаток следует надеть резиновые. Аппараты для лазерной терапии должны быть размещены в отдельном кабинете с хорошим естественным и искусственным освещением (не менее 5001000 лк) с таким расчетом, чтобы прямой или отраженный луч лазера не мог попадать в глаза медицинского персонала и пациента. При отпуске процедур лазерной терапии персонал и больной должны находиться в специальных очках (от излучения красной и инфракрасной областей спектра типа ЗН 22072-СЗС22, от излучения сине-зеленого и ультрафиолетового спектров -ЗН 62-ОЖ). Стены и потолок кабинета покрывают краской темных тонов, полы застилают линолеумом темного цвета. Простыни, занавески для процедурных кабинетов шьют из материалов, имеющих хорошие светопоглощающие свойства. Покрытие стен кафелем запрещается. В кабинете должны исправно работать приточно-вытяжная вентиляция с 10-ти кратным обменом воздуха. При диспансерном обследовании лиц обслуживающих лазерную установку, обращают внимание на состояние органов зрения и кожи. Для парафино-и озокеритотерапии должно отводиться отдельное помещение, в котором не проводят электросветолечебные процедуры. Пол в помещении покрывают линолеумом. Помещения должны иметь приточновытяжную вентиляцию с обменом воздуха в час: проток +4, вытяжка -5. Учитывая, что парафин и озокерит легко воспламеняются, подогрев их необходимо проводить в вытяжном шкафу в специально отведенной комнате. Стены этой комнаты на высоту 2.5 метра от пола покрывают глазурованной плиткой, а пол выстилают метлахской плиткой. Стол, на котором установлены подогреватели и производится розлив по кюветам, должен быть покрыт огнестойким материалом. Подогрев парафина и озокерита на открытом воздухе запрещается. В помещении должен находиться огнетушитель. В водолечебнице каждую ванну размещают в отдельном отсеке площадью 6 м2 с кабиной для раздевания и одевания больного. Углекислотные, кислородные баллоны для приготовления газовых ванн устанавливают в специально выделенной комнате, закрепляют в специальных станках или крепят к стене вдали от отопительных приборов и прямых солнечных лучей. Баллоны должны иметь специальную маркировку. Во избежание взрыва кислородных баллонов к ним нельзя прикасаться предметами, имеющими жир пли масло; необходимо также оберегать их от ударов и падения. Проведение ингаляций в электро- и светолечебных кабинетах запрещается. Для этих целей оборудуется специальный ингаляторий из расчета 4 м2 на аппарат. В лечебных учреждениях, где проводятся ингаляции антибиотиками, под ингаляторий выделяют вторую комнату. Стены ингалятория покрывают глазурованной плиткой, пол - линолеумом, а потолок белят известкой. Оборудуют индивидуальные кабины с вытяжным устройством. Должна хорошо функционировать приточно-вытяжная вентиляция с 10-ти кратным обменом воздуха в час, которая включается в перерывах между ингаляциями. Ежедневно производят влажную уборку помещения и кварцевание, систематически ведут контроль за чистотой воздуха на наличие вредных примесей. Организуется кипячение наконечников и масок. В физиотерапевтическом отделении оборудуется шкаф с набором медикаментов и инструментов для оказания неотложной помощи пострадавшему от электротока и при других неотложных состояниях. Персонал должен быть обучен оказанию неотложной помощи и проведению реанимационных мероприятий. Физиотерапевтическое лечение в палате также должно проводиться с соблюдением всех правил техники безопасности. После транспортирования в палату лечебного отделения аппарат I класса электробезопасности должен быть надежно заземлен. Использовать в качестве заземлителя систему отопления и водоснабжения запрещается. Перед каждой процедурой необходимо проверять исправность аппарата. Кровать больного следует устанавливать так; чтобы он не мог коснуться физиотерапевтического аппарата, а также заземленных металлических конструкций, отопительной и водопроводной системы. Перед отпуском процедуры металлические части кровати застилают шерстяными одеялами, чтобы исключить, возможность соприкосновения с ней больного, принимающего электролечение. При наличии в палате пола, покрытого метлахской плиткой (реанимационные залы), кровать больного должна быть на резиновых колесах, под ноги процедурной сестры подкладывается резиновый коврик. При работе с приборами ультрафиолетового излучения медицинская сестра и больной пользуются светозащитными очками, остальных больных удаляют из палаты или накрывают одеялами. После процедуры нельзя оставлять физиотерапевтические аппараты в палате больного. Они должны храниться в специальной комнате, закрывающейся на ключ. При очередном инструктаже по технике безопасности особое внимание уделяется правилам отпуска процедур в палатах лечебного отделения. В целях охраны здоровья медицинского персонала физиотерапевтических учреждений, работающего во вредных условиях труда, законодательством предусмотрены определенные льготы сокращенный рабочий день, дополнительный отпуск, повышение должностного оклада бесплатная выдача молока и др. Такими льготами пользуются, в частности, медицинские сестры, работающие с генераторами УВЧ и СВЧ, в помещениях для приема сероводородных ванн и грязей, занятые приготовлением радоновых ванн. Весь персонал физиотерапевтических учреждений проходит обязательные медицинские осмотры при поступлении на работу, а затем ежегодно. Работа физиотерапевтических кабинетов регламентирована положениями: 1. Приказ №1440 МЗ СССР от 21.12.84. 2. Отраслевой стандарт безопасности труда отделения, кабинета физиотерапии. Приказ МЗ №1453 от 04.11.86. 3. Типовой инструкцией по охране труда для персонала отделений, кабинетов физиотерапии (08.09.87). 4. Методических рекомендаций «Совместимость и последовательность применения лечебно-физических факторов» (09.04.86). 5. Caнитарно-гигиеническими правилами, введенными приказами №169 от 27.09.87т, №225 от 25.11.82г. Итак, основные положения по технике безопасности при эксплуатации физиoтерaпeвтичecкoгo кабинета и отделения следующие: 1. К проведению процедур допускаются только врачи и медицинские сестры, прошедшие специализацию по физиотерапии и имеющие удостоверение и знающие правила по технике безопасности. 2. Запрещается поручать выполнение физиотерапевтических процедур санитаркам. 3. Медицинским сестрам запрещается проводить процедуры больным без назначения врача. 4. Персонал физиотерапевтического кабинета должен систематически получать инструктаж по технике безопасности. 5. Во время работы персонал должен пользоваться спецодеждой и другими средствами индивидуальной зашиты. 6. Не разрешается пользоваться электроплитками с открытой спиралью и нагревать воду электрокипятильником. 7. Влажная уборка помещения должна проводиться не менее чем за час до начала работы или в конце работы. 8. Процедуры разрешается проводить только от вполне исправных аппаратов, при исправном состоянии электродов и проводов. 9. Медицинские сестры, вновь поступающие на работу; могут допускаться к эксплуатации аппаратуры только после предварительной проверки знаний по управлению аппаратами, уходу за ними и прошедшие вводный инструктаж. 10.Медицинским сестрам запрещается производить перестановку аппаратов без разрешения заведующего кабинетом и проводить какие-либо исправления внутри аппаратов. 11.Во время проведения электросветолечебных процедур персонал должен следить, чтобы больные не заснули. 12.Медицинским сестрам категорически запрещается оставлять больных без надзора во время проведения процедур. 13.Медицинская сестра по окончании своего рабочего дня обязана выключить рубильник на пусковых щитках и общий рубильник на распределительном щите. 14.Физиотерапевтический кабинет должен обязательно запираться по окончании работы, а также в рабочее время при отсутствии персонала в нем. 15.В кабинетах обязательно должна быть: инструкция по основным правилам техники безопасности при работе с физиоаппаратурой; инструкции по технике безопасности в аварийных ситуациях; правила техники безопасности при эксплуатации пускового щита; журналы регистрации вводного, текущего и внепланового инструктажа медперсонала кабинета. НЕПРЕРЫВНЫЙ ПОСТОЯННЫЙ ТОК И ЕГО ЛЕЧЕБНОЕ ПРИМЕНЕНИЕ Непрерывный постоянный ток используется в клинической медицине для гальванизации, электрофореза лекарственных веществ, электроэлиминации и электролиза. Гальванизация проводится с учетом расположения активного и пассивного электродов, интенсивности, продолжительности и частоты назначения воздействия постоянным током. Интенсивность фактора вычисляется по плотности тока и составляет 0,01 - 0,2 мА/см2. При воздействии на выраженные рефлексогенные зоны, а также и у детей, оптимальной дозой является 0,01 - 0,03 мА/см2. Продолжительность воздействия от 6 до 20 мин., а у детей до 15 мин. Первые 3-5 процедур проводятся ежедневно, остальные или ежедневно или через день. Курс лечения составляет 4-20 процедур. При необходимости повторения курса лечения рекомендуется назначить спустя 3-6 месяцев после его окончания. Лечебное применение непрерывного постоянного тока осуществляется путем продольного или поперечного наложения электродов по отношению к локализации очага поражения. Продольное расположение электродов применяется при заболеваниях периферических нервных окончаний, сосудов и миалгиях. При этом электроды располагаются в одной плоскости, по ходу данного анатомического образования, захватывая проксимальный и дистальный его отделы. В качестве примера приведем рецептуру подобного назначения: ДИАГНОЗ: невралгия седалищного нерва. Назначение: гальванизация. Продольная методика воздействия на область седалищного нерва. Расположение электродов: первый - на пояснично-крестцовой области, 300 см2 (анод); второй - на средней трети задней поверхности голени, 150 см2 (катод). Дозировка: плотность тока - 0,05 мА/ см2. продолжительность воздействия - 20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. Поперечное наложение электродов показано при заболеваниях внутренних органов, суставов и ограниченных изменениях в мягких тканях. Электроды располагают так, чтобы через пораженный орган проходил максимум силовых линий (на внутреннюю и наружную или переднюю и заднюю поверхности соответствующего органа). В качестве примера прописи поперечной гальванизации приведем рецептуру подобного назначения: ДИАГНОЗ: артроз правого коленного сустава. Назначение: гальванизация Поперечная методика воздействия на область коленного сустава справа. Расположение электродов: первый - на наружной поверхности коленного сустава, 100 см2 (анод); второй - на внутренней поверхности коленного сустава, 150 см2 (катод). Дозировка: плотность тока - 0,04 мА/ см2; продолжительность воздействия - 20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. Поперечная и продольная методики гальванизации объединяются как «местные методики назначения непрерывного постоянного тока». Этим подчеркивается способность расположения по отношению к пораженному органу. Наряду с местными, выделяются и общие методики гальванизации. К ним относятся: общая гальванизация по С.Б.Вермелю и четырехкамерные гидрогальванические ванны. При этих методах воздействие проводится с активацией очень большой рецепторной зоны. Дозировка интенсивности постоянного тока проводится по величине силы тока. ДИАГНОЗ: полиартрит. Назначение: гальванизация. Общая методика воздействия (по Вермелю). Расположение электродов: первый - на межлопаточной области, 300 см2 (анод); второй - на средней трети поверхностей голеней, 2 х 150 см2 (катод). Дозировка: сила тока - 10 мА, продолжительность воздействия - 30 мин; частота проведения - ежедневно; количество назначенных процедур —10. ДИАГНОЗ : гипертоническая болезнь I-II ст. Назначение: четырехкамерные гидрогальванические ванны. Дозировка: сила тока - 10-20 мА; Температура воды - 36-38 градусов; продолжительность процедуры - 1520 мин; частота проведения - через день; количество назначенных процедур - 10. Постоянный ток успешно используется и для сегментарнорефлекторных воздействий. При этом учитывают, что вазомоторные, секреторные и другие трофические реакции в ответ на физиотерапевтическое воздействие будут развертываться преимущественно в органах и тканях того метамера, к которому принадлежит и раздражаемый участок кожи. К таким методикам относятся гальванический воротник, эндоназальная гальванизация, воздействие на симпатические нервные узлы, зоны ЗахарьинаГеда и т.д. Особенностью применения постоянного тока во всех случаях является назначение его в сравнительно малых интенсивностях. Примеры назначения непрерывного постоянного тока по сегментарнорефлекторным методикам: ДИАГНОЗ: гипертоническая болезнь I ст. Назначение: гальванический воротник (по Щербаку). Расположение электродов: первый - на воротниковой зоне, 800 - 1200 см2 (анод); второй - на пояснично-крестцовой области, 400 - 600 см2 (катод). Дозировка: сила тока 6-16 мА; продолжительность воздействия - 6-16 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: дисфункция яичников. Назначение: гальванизация. Воздействие на область шейных симпатических узлов. Расположение электродов: первый - область шейных симпатических узлов, 2x40 см2 (катод-анод); второй - область шейного отдела позвоночника, 100 см2 (анод-катод). Дозировка: сила тока 3-4 мА; продолжительность воздействия 15-20 мин; частота проведения – ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: состояние после перенесенного инсульта (5-я неделя). Назначение: гальванизация. Трансцеребральная методика воздействия ( по Бургиньону). Расположение электродов: первый - область глазниц, 2x20 см2 (катод); второй - область верхнего шейного отдела позвоночника, 80 см2 (анод). Дозировка: сила тока 0,5 - 2 мА; продолжительность процедуры 10-20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. Назначая электрофорез необходимо наряду с дозировкой физического фактора указывать название и концентрацию фармакологического средства, ионы которого проводятся в организм. Методики проведения электрофореза аналогичны таковым при гальванизации и их делят на местные и сегментарнорефлекторные. Приводим отдельные примеры их назначения: ДИАГНОЗ: хронический гепатохолецистит. Назначение: 5% магний - электрофорез. Поперечная методика воздействия на область правого подреберья. Расположение электродов: первый - область правого подреберья, 300 см2 (анод); второй - напротив первого электрода, на спину, 300 см2 (катод). Дозировка: плотность тока - 0,04 мА/ см2; продолжительность процедуры - 20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: хроническая интерстициальная пневмония. Назначение: 2% медь-электрофорез по Вермелю. Расположение электродов: первый - межлопаточная область, 300 см2 (анод); второй - область икроножных мышц, 2x150 см2 (катод). Дозировка: сила тока 10-15 мА; продолжительность воздействия - 20-30 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: язвенная болезнь желудка. Назначение: 5% витамин В1 - зндоназальный электрофорез. Расположение электродов: первый - специальный внутриносовой (анод); второй - нижнешейный отдел позвоночника, 80 см2 (катод). Дозировка: сила тока 0,5 - 2 мА; продолжительность 10-30 мин; частота проведения - ежедневно; количество назначенных процедур - 10. частота проведения - ежедневно; количество назначенных процедур - 10. Поперечное наложение электродов показано при заболеваниях внутренних органов, суставов и ограниченных изменениях в мягких тканях. Электроды располагают так, чтобы через пораженный орган проходил максимум силовых линий (на внутреннюю и наружную или переднюю и заднюю поверхности соответствующего органа). В качестве примера прописи поперечной гальванизации приведем рецептуру подобного назначения: ДИАГНОЗ: артроз правого коленного сустава. Назначение: гальванизация, Поперечная методика воздействия на область коленного сустава справа. Расположение электродов: первый - на наружной поверхности коленного сустава, 100 см2 (анод): второй - на внутренней поверхности коленного сустава, 150 см2 (катод). Дозировка: плотность тока - 0,04 мА/ см2 продолжительность воздействия -- 20 мин: частота проведения - ежедневно; количество назначенных процедур - 10. Поперечная и продольная методики гальванизации объединяются как «местные методики назначения непрерывного постоянного тока». Этим подчеркивается способность расположения по отношению к пораженному органу. Наряду с местными выделяются и общие методики гальванизации. К ним относятся: общая гальванизация по С.Б.Вермелю и четырехкамерные гидрогальванические ванны. При этих методах воздействие проводится с активацией очень большой рецепторной зоны. Дозировка интенсивности постоянного тока проводится по величине силы тока. ДИАГНОЗ: полиартрит. Назначение: гальванизация. Общая методика воздействия (по Вермелю). Расположение электродов: первый - на межлопаточной области, 300 см2 (анод); второй - на средней трети поверхностей голеней, 2 х 150 см2 (катод). Дозировка: сила тока - 10 мА, продолжительность воздействия - 30 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: гипертоническая болезнь I-IIст. Назначение: четырехкамерные гидрогальванические ванны. Дозировка: сила тока - 10-20 мА; Температура воды - 36-38 градусов; продолжительность процедуры - 15-20 мин; частота проведения - через день; количество назначенных процедур - 10. Постоянный ток успешно используется и для сегментарнорефлекторных воздействий. При этом учитывают, что вазомоторные, секреторные и другие трофические реакции ответ на физиотерапевтическое воздействие будут развертываться преимущественно в органах и тканях того метамера, к которому принадлежит и раздражаемый участок кожи. К таким методикам относятся гальванический воротник, эндоназальная гальванизация, воздействие на симпатические нервные узлы, зоны ЗахарьинаГеда и т.д. Особенностью применения постоянного тока во всех случаях является назначение его в сравнительно малых интенсивностях. Примеры назначения непрерывного постоянного тока по сегментарнорефлекторным методикам: ДИАГНОЗ: гипертоническая болезнь 1 ст. Назначение: гальванический воротник (по Щербаку). Расположение электродов: первый - на воротниковой зоне, 800 - 1200 см2 (анод); второй - на пояснично-крестцовой области, 400 - 600 см2 (катод). Дозировка: сила тока 6-16 мА; продолжительность воздействия - 6-16 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: дисфункция яичников. Назначение: гальванизация. Воздействие на область шейных симпатических узлов. Расположение электродов: первый - область шейных симпатических узлов, 2x40 см2 (катод-анод); второй - область шейного отдела позвоночника, 100 см2 (анод-катод). Дозировка: сила тока 3-4 мА; продолжительность воздействия 15-20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: состояние после перенесенного инсульта (5-я неделя). Назначение: гальванизация. Трансцеребральная методика воздействия (по Бургиньону). Расположение электродов: первый - область глазниц, 2x20 см2 (катод): второй - область верхнего шейного отдела позвоночника, 80 см2 (анод). Дозировка: сила тока 0,5 - 2 мА; продолжительность процедуры 10-20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. Назначая электрофорез необходимо наряду с дозировкой физического фактора указывать название и концентрацию фармакологического средства, ионы которого проводятся в организм. Методики проведения электрофореза аналогичны таковым при гальванизации и их делят на местные и сегментарнорефлекторные. Приводим отдельные примеры их назначения: ДИАГНОЗ: хронический гепатохолецистит. Назначение: 5% магний - электрофорез. Поперечная методика воздействия на область правого подреберья. Расположение электродов: первый - область правого подреберья, 300 см2 (анод); второй - напротив первого электрода, на спину, 300 см2 (катод). Дозировка: плотность тока - 0,04 мА/ см2 продолжительность процедуры - 20 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: хроническая интерстициальная пневмония. Назначение: 2% медь-электрофорез по Вермелю. Расположение электродов: первый - межлопаточная область, 300 см2 (анод); второй - область икроножных мышц, 2x150 см2 (катод). Дозировка: сила тока 10-15 мА; продолжительность воздействия - 20-30 мин; частота проведения - ежедневно; количество назначенных процедур - 10. ДИАГНОЗ: язвенная болезнь желудка. Назначение: 5% витамин В1 - эндоназальный электрофорез. Расположение электродов: первый - специальный внутриносовой (анод); второй - нижнешейный отдел позвоночника, 80 см2 (катод). Дозировка: сила тока 0,5 - 2 мА; продолжительность 10-30 мин; частота проведения - ежедневно; количество назначенных процедур - 10.