опухоли пищевода
реклама

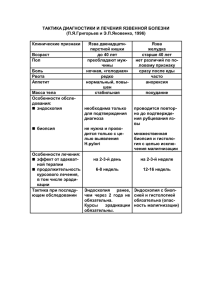
ЛЕКЦИИ ЗАВЕДУЮЩЕГО КАФЕДРОЙ ГОСПИТАЛЬНОЙ ХИРУРГИИ КУРСКОГО ГОСУДАРСТВЕННОГО МЕДИЦИНСКОГО УНИВЕРСИТЕТА ДОКТОРА МЕДИЦИНСКИХ НАУК ИВАНОВА СЕРГЕЯ ВИКТОРОВИЧА. 1996 ГОД. III. ЛЕКЦИЯ Опухли и кисты пищевода ОПУХОЛИ ПИЩЕВОДА 1. ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ: до 1920 года в литературе лишь 61 наблюдение. КЛАССИФИКАЦИЯ: 1. Мышечные: - солитарные лейомиомы: - узловые множественные лейомиомы; - распространённый лейомиоматоз. 2. Эпителиальные: - аденомы; - полипы; - папилломы. 3. Неэпителиальные: - фибромы; - ангиомы; - липомы. 4. а) внутрипросветные (чаще верхний отдел пищевода) б) внутристеночные КЛИНИКА При внутристеночных опухолях - незначительная симптоматика даже при больших размерах опухоли. При внутрипросветных: - дисфагия; - рвота -а при присоединении эзофагита (что случается часто при увеличении опухоли) возникает болевой синдром за грудиной, кровотечение, перфорация с развитием клиники медиастинита. При полипах на длинной ножке возможны рвота и, в редких случаях, асфиксия. КИСТЫ ПИЩЕВОДА 1. Приобретенные: - ретенционные; - паразитарные. 2.Врожденные: - бронхогенные; - энтерогенные; - дермоидные. КЛИНИКА Не отличается от таковой при доброкачественных кистах. ОСЛОЖНЕНИЯ: - перфорация (плеврит); - нагноение (медиастинит); - кровотечение (малигнизация). Клиника осложненных кист - это клиника перечисленных осложнений. ДИАГНОСТИКА 1. Рентгенография: обзорная и томография (при кистах), а так же контрастное исследование пищевода, при котором определяются (+ткань, неровные контуры слизистой, изъязвление). - При внутристеночных опухолях во время контрастного исследования отмечается нарушение перистальтики пищевода. 2. Эндоскопическое исследование: - при внутрипросветных опухолях кроме установления диагноза «опухоль пищевода» возможна верификация диагноза взятием биопсии, - при внутристеночных опухолях наблюдается прохождение волны перистальтики, смещаемость слизистой. - при любых формах опухолей эндоскопия может определить смещаемость опухоли относительно стенки пищевода. ЛЕЧЕНИЕ Оперативное: 1. Энуклеация (трансплевральная). 2. Резекция пищевода (при множественных опухолях). 2. ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ: 1. Саркома (регистрируется в 200 раз реже рака). 1. Миелосаркома 2. Меланосаркома 3. Лимфосаркома 4.Ретикулосаркома КЛАССИФИКАЦИЯ: редко встречаются Особенности клиники - сохранение эластичности стенок пищевода, в связи с чем, симптоматика (дисфагия и т.д.) появляется поздно; - хороший клинический эффект от лучевой терапии. ЛЕЧЕНИЕ 1. Радикальное: хирургическое + лучевое. 2.Паллиативное: лучевое. РАК ПИЩЕВОДА - 3-е место по смертности среди онкозаболеваний - 6-е место по заболеваемости среди онкопатологии - > 50% заболевших - люди в возрасте > 70 лет - отмечается рост заболеваемости раком пищевода: 40-е годы -68%, 50-е -74%, 80-е -80-90% (по данным Ю.Е. Березова - у коренного населения Якутии рак пищевода наблюдается в 30 раз чаще. ТАКИМ ОБРАЗОМ - РАК ПИЩЕВОДА ЗАБОЛЕВАНИЕ ХАРАКТЕРИЗУЮЩЕЕСЯ ВЫСОКОЙ ЛЕТАЛЬНОСТЬЮ И ВПРЯМУЮ ЗАВИСЯЩЕЕ ОТ ХАРАКТЕРА ПИТАНИЯ, ЭКОЛОГИЧЕСКОЙ ОБСТАНОВКИ И НАСЛЕДСТВЕННОСТИ (якуты проживающие вне Якутии и не употребляющие "строганины" так же болеют значительно чаще чем обычно). Предраковые заболевания: - синдром Пламмера-Винсона (анемия, ахлоргидрия, гиперкератоз). - стриктуры пищевода - дивертикулы пищевода - вредные привычки (употребление нестандартных алкогольных напитков, курение и т.д.). I. КЛАССИФИКАЦИЯ 1. Эндофитный (инфильтративный рост 5-6 см от края видимой границы опухоли). 2. Экзофитный (бородавчато-папилломатозный) 3. Инфильтрирующий 4. Кардиальный П. 1. Плоскоклеточный-в 90% случаев, чаще эндофитный, чаще верхняя и средняя треть пищевода 2. Аденокарцинома-5-10% случаев, чаще н/3 пищевода 3. Аденокантома-10% от всех аденокарцином Пути метастазирования: 1. Внутрипищеводное: а) в желудок б) в глотку 2. Внепищеводное: а) в бронхи(25%) б) в аорту(25%) в) в средостенье(25%) г) в легкое(10%) д) в трахею и перикард(2-4%) е) в печень(8%) КЛИНИКА 1. Общие симптомы (синдром малых признаков и т.д.); 2. Пищеводные: - боль (за счёт перерастяжения пищевода, эзофагита); - слюнотечение, дурной запах изо рта; - дисфагия (возможно кратковременное восстановление проходимости при распаде опухоли); - пищеводная рвота (непереваренной пищей). На поздних стадиях: 1. Симптомы обезвоживания, голодания (потеря веса); 2. Икота при прорастании диафрагмального нерва; 3. Симптом Горнера (охриплость голоса и т.д.). ОСОБЕННОСТИ КЛИНИКИ В ЗАВИСИМОСТИ ОТ ЛОКАЛИЗАЦИИ I. ШЕЙНЫЙ ОТДЕЛ: - можно пропальпировать лимфоузлы на шее; - возможна асфиксия при сдавлении опухолью трахеи; - симптом попёрхивания положительный. П. Грудной отдел: - клиника плеврита - клиника пневмонии - клиника бронхоплевральных свищей при прорастании опухоли в бронхи. III. Брюшной отдел: - клиническая картина рака желудка. ДИАГНОСТИКА: - рентгенологически (дефект наполнения, смещаемость опухоли, локализация опухоли, осложнения [бронхоплевральные свищи, кровотечения], метастазы) - эндоскопия (классифицирование опухоли, биопсия, осложнения [кровотечение, перфорация]). - компьютерная томография (локализация, соотношения с другими органами, метастазы). ЛЕЧЕНИЕ I. ХИРУРГИЧЕСКОЕ 1. Радикальное: - операция Торека с последующей пластикой на втором этапе: а) тонкой кишкой по Ру-Герцену антеторакальная б) толстой кишкой по Вюйе в) ретростернальная по Еремееву - резекция н/3 пищевода по Гарлоку с внутриплевральным эзофагогостроанастомозом слева - резекция нижней и средней трети пищевода по Льюису с внутриплевральным эзофагогастроанастомозом справа - экстирпация пищевода из абдоминоцервикального доступа с пластикой: а) антиперистальтическим желудочным лоскутом б) изоперистальтическим желудочным лоскутом 2. Паллиативное: - хирургическое (гастростомия) - терапевтическое: а) лучевое б) химиопрепаратами II. СИМПТОМАТИЧЕСКОЕ -в зависимости от сопутствующей патологии или появляющихся осложнений.