Лечение язв желудка и двенадцатиперстной кишки с помощью
реклама

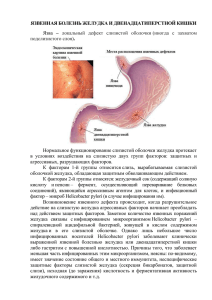
Федеральное агентство по здравоохранению и социальному развитию Государственное образовательное учреждение дополнительного профессионального образования Российская медицинская академия последипломного образования ЛЕЧЕНИЕ ЯЗВ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ С ПОМОЩЬЮ РАДИОВОЛНОВОГО ВОЗДЕЙСТВИЯ ВО ВРЕМЯ ЭНДОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ Пособие для врачей Москва 2006 Лечение язв желудка и двенадцатиперстной кишки с помощью радиоволнового воздействия во время эндоскопического исследования: Пособие для врачей// Н.Е.Чернеховская, Д.П.Черепянцев, В.К.Шишло, А.В.Поваляев//ГОУ ДПО Российская медицинская академия последипломного образования. М., 2006. – 19 с. Пособие для врачей написано д-р мед.наук, проф. кафедры эндоскопии РМА Чернеховской Н.Е., канд. мед. наук, зав. отд. эндоскопии ГКБ №52 Черепянцевым Д.П., канд.мед.наук, вед.науч. сотр. отдела оперативной хирургии и клинической лимфологии РМА Шишло В.К. и врачом-интерном ГКБ №52 Поваляевым А.В. В пособии для врачей рассмотрены вопросы эндоскопической диагностики язв желудка и двенадцатиперстной кишки, показаний к местному лечению с помощью радиоволнового прибора «СУРГИТРОНТМ», а также влияние радиоволны на скорость эпителизации язв и местный иммунитет. Пособие предназначено для врачей-эндоскопистов. Печатается по решению редакционно-издательского совета РМА. Рецензент: д-р мед. наук, проф. О.Э.Луцевич ISBN 5 – 7249 – 1008 – х @ ГОУ ДПО Российская медицинская академия последипломного образования, 2006 Содержание Введение ......................................................................................................................................4 Этиопатогенез язвенной болезни ..............................................................................................4 Прибор «СУРГИТРОН тм» .........................................................................................................9 Методика остановки кровотечения из язв с помощью прибора «СУРГИТРОН тм» .......................................................................................................12 Лечение язв с помощью радиоволнового воздействия ..........................................................17 Заключение ................................................................................................................................18 Библиографический список ......................................................................................................19 ВВЕДЕНИЕ В 1967 г. доктор Эллман, стоматолог и инженер-электронщик, начал исследовать медицинские электрохирургические аппараты, которые применяются в операционных. Поскольку при операциях в полости рта требуется высокая хирургическая прецизионность, доктор Эллман начал разрабатывать и модифицировать низкочастотные высокотемпературные электрохирургические аппараты. Он обнаружил, что при увеличении рабочей частоты электрохирургического аппарата происходит меньшее разрушение тканей. При увеличении частоты до 4,0 МГц наблюдалась наивысшая точность при выполнении разрезов. Доктор Эллман заметил, что при использовании разных кремниево-диодных выпрямителей можно менять форму волны и получить полностью выпрямленную форму волны, которая при хирургическом применении дает режущий ток с 90% разреза и 10% коагуляции. Это был прорыв в хирургической стоматологии. В 1973 г. доктор Эллман получил патент на прибор, вырабатывающий частоту 3,8 – 4,0 МГц. Радиохирургическая технология нашла применение в челюстно-лицевой хирургии и стоматологии, офтальмологии, гинекологии и акушерстве, общей хирургии, дерматологии, пластической хирургии и ветеринарной хирургии. Нами было принято решение использовать прибор «СУРГИТРОНтм» вначале для удаления доброкачественных опухолей пищевода, желудка и двенадцатиперстной кишки во время эндоскопического исследования, а затем мы применили радиоволновую хирургию для остановки кровотечений из верхних отделов желудочно-кишечного тракта. Следующим этапом применения прибора «СУРГИТРОНтм» было местное лечение язв желудка и двенадцатиперстной кишки, исходя из этиопатогенеза язвенной болезни. ЭТИОПАТОГЕНЕЗ ЯЗВЕННОЙ БОЛЕЗНИ Язвенная болезнь – это хроническое, рецидивирующее заболевание с разнообразной клинической картиной и изъязвлением слизистой оболочки желудка или двенадцатиперстной кишки в период обострения (В.Х.Василенко, 1981). Как считал С.С.Юдин (1943), можно объединить хронические язвы желудка и двенадцатиперстной кишки, т.е. считать их разновидностью одной и той же болезни. Безусловно, между ними много различий, что обусловливает и различную тактику лечения, но между ними очень много общего. Во-первых, оба вида язв пептического происхождения. Недаром в зарубежной литературе эти язвы обозначают термином «пептическая язва». Во-вторых, в возникновении язв в обоих органах играют роль одни и те же факторы. В-третьих, оба вида язв диагностируют преимущественно у мужчин, что заставляет допустить гормональный и эндокринный факторы в числе этиологических моментов. Заболевание встречается в любом возрасте, но чаще в 30 – 50 лет, при этом язва двенадцатиперстной кишки диагностируется значительно чаще, чем язва желудка. Хроническое течение заболевания, сопровождающееся сезонными обострениями, приводит к временной утрате трудоспособности, а иногда и к инвалидности наиболее работоспособной части населения, что определяет характер заболевания. Наиболее частыми осложнениями гастродуоденальных язв являются кровотечение и перфорация, при которых до настоящего времени очень высок показатель смертности. Сущность патогенеза язвенной болезни можно сформулировать как несоответствие (дисбаланс) между факторами агрессии и защитными механизмами слизистой оболочки желудка и двенадцатиперстной кишки. К факторам агрессии относят соляную кислоту, пепсин, желчь, Helicobacter pylori, нарушение моторики желудка, никотин, алкоголь, кортикостероиды, нестероидные противовоспалительные средства. К защитным факторам относятся желудочная слизь, бикарбонаты, фосфолипиды, регенерация покровного эпителия. Прежде всего следует отметить, что в настоящее время установлены генетические маркеры, во многом предопределяющие возможность развития язвенной болезни у конкретного человека. К ним относятся некоторые биохимические показатели, а также специальные маркеры, выявляемые исследованиями на субклеточном (хромосомном) и даже молекулярном уровне. По мнению большинства авторов, генетические механизмы способствуют ульцерогенезу в большинстве случаев лишь в сочетании с неблагоприятными воздействиями внешней среды. При этом наследственная отягощенность рассматривается только как предрасположенность к язвенной болезни. Ключевым патофизиологическим механизмом язвенной болезни является гиперсекреция соляной кислоты. Частота обострений, осложнений и сроки заживления язв оказываются более высокими у больных с непрерывным и интенсивным кислотообразованием. В последние годы большое внимание в патогенезе язвенной болезни уделяется микроорганизму Helicobacter pylori как одному из ведущих факторов, способствующих нарушению защитного барьера слизистой оболочки и приводящих к развитию заболевания. Helicobacter pylori, попадая в желудок, проникают под слой слизи и в глубь ямок в антральном отделе желудка, адгезируются (прилипают) на клетки, а выделяемые бактериями токсины и аммиак разрушают клетки. Постоянное образование аммиака в процессе жизнедеятельности Н.р. вызывает непрерывное защелачивание антрального отдела желудка, нарушает ингибиторный механизм секреции гастрина и приводит к гипергастринемии. Длительная гипергастринемия способствует постепенному увеличению массы обкладочных клеток, что является морфологической основой гиперпродукции соляной кислоты у больных язвенной болезнью, даже после ликвидации геликобактерной инфекции. Для заживления любого повреждения необходимо адекватное кровоснабжение. Лейкоциты, активированные Н.р., повреждают эндотелий мелких сосудов и за счет этого вызывают нарушение микроциркуляции и трофики. Следующим важным ульцерогенным фактором является пепсин и его предшественник – пепсиноген. Агрессивные свойства пепсина в ульцерогенезе играют меньшую роль, чем повышение секреции соляной кислоты, лишь на фоне которой пепсин способен проявлять свою протеолитическую активность. Агрессивность желудочного сока зависит не только от его кислотности и переваривающей активности пепсина, но и от длительности контакта со слизистой оболочкой желудка. Это может быть обусловлено нарушением моторно-эвакуаторной функции желудка и двенадцатиперстной кишки, которая регулируется блуждающим нервом, серотонином и другими интестинальными гормонами. Нарушение моторики желудочно-кишечного тракта является важным фактором, ведущим к образованию язвенного дефекта, за счет дуоденогастрального рефлюкса и заброса желчи в двенадцатиперстную кишку и в желудок, что является дополнительным фактором агрессии. Желчные кислоты повышают проницаемость слизистой оболочки желудка для водородных ионов и способствуют развитию ацидоза, что в свою очередь ускоряет появление изъязвлений. Для реализации агрессивных свойств соляной кислоты необходимо ослабить или повредить защитные факторы слизистой оболочки, состоящие из трех компонентов. К факторам защиты относятся слизистый барьер, «вторая линия защиты», обеспечиваемая покровным эпителием, и «третья линия защиты», представленная субэпителиальными соединительно-тканными структурами. Определенная роль в патогенезе язвенной болезни отводится нарушению цитопротекции, т.е. способности слизистой оболочки желудка предохранять клетки эпителия от гибели в результате воздействия агрессивных факторов желудочного содержимого. Основное звено цитопротекции представлено антикислотным и антипепсиновым слизисто-бикарбонатным барьером, который формируется желудочной слизью и бикарбонатными ионами, секретируемыми слизистой оболочкой желудка и двенадцатиперстной кишки. Слизистый гель секретируется бокаловидными клетками и бруннеровыми железами. Устойчивость слизи к действию агрессивных факторов определяется веществами, входящими в ее состав: мукополисахаридами и гликопротеидами. У больных язвенной болезнью снижается продукция слизи, отмечается истончение слизистого слоя, уменьшается количество мукополисахаридов, сиаловой кислоты и гликопротеидов. Нормальная функция геля обеспечивается постоянным поступлением в него бикарбонатов, вырабатываемых эпителиальными клетками желудка и двенадцатиперстной кишки. У больных язвенной болезнью секреция бикарбонатов снижена, что приводит к ослаблению слизистого барьера и снижению устойчивости слизистой оболочки к воздействию агрессивных факторов. При повышении кислотности желудочного сока секреция бикарбонатов усиливается. Стимулирующее действие на секрецию бикарбонатов оказывают простагландины, блуждающий нерв, резерпин, желчные кислоты. Слизистая оболочка желудка является пограничной тканью, контактирующей с различными веществами, в том числе и с антигенами. Главным защитным механизмом слизистой оболочки желудка является местная иммунная система, морфологический субстрат которой составляет лимфоидная ткань. В лимфоидной ткани желудка различают три группы образований, неразрывно связанных между собой: межэпителиальные лимфоциты, лимфоциты и плазматические клетки, инфильтрирующие собственную пластинку, а также лимфатические узелки (фолликулы). Лимфатические узелки локализуются в базальной части слизистой оболочки. Они играют важную роль в местном иммунитете. В нормальной слизистой оболочке лимфатические узелки встречаются очень редко, их считают одним из признаков хронического гастрита. В собственной пластинке слизистой оболочки желудка содержится почти 90% лимфоцитов – Вклеток и около 10% Т-клеток, а также всегда имеются плазматические клетки. Большее их количество синтезируют IgA, 12 – 16% - IgM, 2 – 4% - IgG. Функция IgA чрезвычайно важна для обеспечения гомеостаза. IgA нейтрализует действие вирусов, ингибирует прилипание бактерий к эпителиальным клеткам, предотвращает абсорбцию пищевых и микробных антигенов. В то же время эти антитела при взаимодействии с антигеном не присоединяют комплемент. IgM обладает высокой агглютинирующей и бактерицидной активностью, является активатором системы комплемента. IgG нейтрализует вирусы, бактерии, токсины. Транспорт его осуществляется путем пассивной диффузии, без участия секреторного комплемента. Лишь единичные плазматические клетки синтезируют IgE и IgD. IgE участвует в реализации реакции гиперчувствительности немедленного типа, функция IgD остается неизвестной. Секреторные иммуноглобулины А и М составляют первую линию защиты. При воспалении слизистой оболочки определенную роль играют сывороточные иммуноглобулины, которые образуют второй иммунологический барьер (вторая линия защиты). Н.А.Бирг (1991), М.М.Кириллов и соавт. (1998), И.В.Маев и соавт. (1998) высказывают предположение о том, что изменение местных иммунных механизмов приводит к появлению хронических, часто рецидивирующих язв. Успешное заживление язв желудка и двенадцатиперстной кишки возможно только при активной пролиферации эпителия в так называемых генеративных или стартовых зонах (А.С.Логинов и соавт., 1993). Генеративной зоной слизистой оболочки желудка являются дно и шейки желез, из которых мигрируют клетки одновременно с их дифференцировкой. Кроме иммунной регуляции, в репаративных процессах важную роль играют трофика тканей, эпителиально-мезенхимальные корреляции, системы мононуклеарных фагоцитов и клеток фибробластического ряда. Факторы защиты, направленные на укрепление слизистого барьера желудка, находятся под контролем гастриновых, гистаминовых, серотониновых рецепторов, периферических Мхолинорецепторов, адренергической регуляции. При изучении гастроинтестинальных гормонов установлено присутствие многих активных пептидов в вегетативной нервной системе и в нервных структурах головного мозга. В настоящее время классические гормоны желудочно-кишечного тракта и нейропептиды объединяются названием «регуляторные пептиды», которые действуют тремя путями: 1) выделяются в кровоток как истинные гормоны; 2) выделяются в тканевую жидкость как местные гормоны; 3) выделяются локально и оказывают действие только как медиаторы и нейромодуляторы. В желудочно-кишечном тракте гормональная регуляция физиологических функций сочетается с местной и нервной регуляцией. В заключение следует еще раз обратить внимание на многофакторность этиологических и патогенетических механизмов язвообразования. Опыт последнего десятилетия показал, что именно местные нарушения в желудке и двенадцатиперстной кишке играют ведущую роль в язвообразовании. ПРИБОР «СУРГИТРОН ТМ» Большим шагом вперед явился метод радиоволновой хирургии, который разработан американской фирмой «Ellman International, inc.» (США), и на основе принципов радиоволновой хирургии был создан прибор «СУРГИТРОН™» (рис. 1). Хирургическое вмешательство, производимое с помощью прибора «СУРГИТРОН™», значительно отличается по механизму и по результатам от механического, электрохирургического или лазерного воздействия. Радиоволновой разрез осуществляется при помощи тепла, которое образуется в тканях при прохождении через них направленных высокочастотных волн, исходящих из активного электрода. Благодаря этому теплу внутриклеточная жидкость «вскипает» и разрывает клеточную оболочку. При этом отсутствует непосредственный контакт электрода с тканями, и разрушение касается только тех слоев, которые воспринимают узко направленную радиоволну. Таким образом, в отличие от механического скальпеля, электроножа, лазерного излучения, работающих при прямом воздействии на ткань, радиоволновой разрез осуществляется без ожога и некроза окружающих слоев. Рис. 1. Прибор «СургитронТМ» При гистологическом исследовании препаратов, полученных от экспериментальных животных, установлено, что радиоволна наносит наименьшую травму тканям с минимальными морфологическими и сосудистыми нарушениями. Разрез тканей радиоволновым методом сопровождается образованием минимальной зоны бокового коагуляционного некроза, что является оптимальным условием для заживления ран. Репаративные процессы в зоне воздействия радионожа характеризуются незначительной лейкоцитарной инфильтрацией и преобладанием пролиферативной фазы. Процесс регенерации идет активно, раны заживают первичным натяжением с образованием тонкого рубца. У прибора 4 рабочих режима – 3 разные формы волны и фульгурационный ток. Режимы волны следующие: фильтрованная волна, полностью выпрямленная волна и частично выпрямленная волна. Этим формам волны соответствует чистый разрез (90% - разрез и 10% коагуляция), одновременные разрез и коагуляция (соответственно 50% и 50%), коагуляция (90% - коагуляция и 10% - разрез). Поверхностное прижигание осуществляется искрой переменного тока (фульгурация). Техника радиохирургии полностью исключает ожог пациента. Вместо заземляющей пластины используется антенная пластина, которую размещают в проекции операционного поля. Высокочастотная энергия концентрируется на кончике электрода, и хотя сам электрод не нагревается, сильно сконцентрированная энергия повышает образование молекулярной энергии внутри каждой клетки и разрушает ее, вызывая нагревание ткани и фактически испаряя клетку. Исключается эффект приваривания ткани к электроду. Учитывая все вышеизложенное, мы решили применить аппарат «СУРГИТРОН™» для лечения язв желудка и двенадцатиперстной кишки. С этой целью нами разработаны специальные электроды для эндоскопического лечения – шариковый и цилиндрический. Принципиальной отличительной особенностью конструкции электродов является наличие мононити из нержавеющей стали в качестве проводника электромагнитных колебаний на частоте 3,8 – 4,0 МГц. Оптимальная мощность для работы с шариковым и цилиндрическим электродами – 3,5 – 4,5. Радиоволна разрушает ткань на глубину 100 – 240 микрон и механизм этого разрушения принципиально отличается от подобного воздействия электрической искрой. При воздействии формируется компактный слой поверхностного некроза с минимальными изменениями подлежащих слоев. Толщина этого слоя колеблется от 40 до 60 микрон. Электрическая же искра сжигает ткань при непосредственном контакте слизистой и электрода, а глубина ожогового некроза колеблется от 1500 до 3500 микрон с выраженными температурными изменениями подлежащих тканей. При наличии у больного кардиостимулятора необходима консультация врача-кардиолога на предмет использования прибора «СУРГИТРОН™» с лечебной целью. МЕТОДИКА ОСТАНОВКИ КРОВОТЕЧЕНИЯ ИЗ ЯЗВ С ПОМОЩЬЮ ПРИБОРА «СУРГИТРОН™» Под нашим наблюдением находились больные язвенной болезнью желудка и двенадцатиперстной кишки, средний возраст которых был 55 лет. Язвенный анамнез у большинства больных превышал 10 лет, с ежегодными сезонными обострениями. Все пациенты поступили в клинику с диагнозом желудочно-кишечное кровотечение, при этом лишь у 30% больных оно возникло впервые. При установленном диагнозе желудочно-кишечного кровотечения или подозрении на него эзофагогастродуоденоскопию (ЭГДС) рекомендуется выполнять в экстренном порядке. Противопоказанием к проведению эзофагогастродуоденоскопии является агональное состояние больного, когда результаты исследования не могут повлиять на дальнейшую тактику ведения пациента. Ургентную ЭГДС производят для определения локализации и источника кровотечения, а также с целью проведения местной гемостатической терапии. ЭГДС выполняют в отделении реанимации или в эндоскопическом кабинете под местной анестезией гастрофиброскопом или видеогастроскопом фирмы «Фуджинон» или «Олимпас». Если не удается визуализировать источник кровотечения из-за большого количества крови, то выполняют промывание желудка «ледяной» водой (+40 С) с помощью толстого желудочного зонда и проводят повторное эндоскопическое исследование. В 1974 г. Forrest J.A. и соавт. описали эндоскопические признаки кровотечения из пептической язвы. В настоящее время эта классификация получила признание во всем мире: Тип I – активное кровотечение: Ia – пульсирующей струей Ib - потоком Тип II – признаки недавнего кровотечения: IIa – видимый (некровоточащий) сосуд IIb – фиксированный тромб - сгусток IIc – плоское черное пятно (черное дно язвы) III – язва с чистым (белым) дном. Риск рецидива кровотечения считается высоким, если имеется видимый некровоточащий сосуд (F IIa) или фиксированный тромб-сгусток (F IIb). Угроза рецидива кровотечения повышается при наличии в желудке большого количества крови, сгустков или жидкости типа «кофейной гущи», глубоких язвах малой кривизны желудка и задней стенки луковицы двенадцатиперстной кишки, обширных распадающихся опухолях и острых эрозивноязвенных изменениях слизистой оболочки желудка и двенадцатиперстной кишки. При прогнозировании возможного рецидива кровотечения следует опираться не только на эндоскопические критерии, но и на клинико-лабораторные показатели, главными из которых являются геморрагический шок, заболевания печени, возраст больного, дефицит ОЦК и скорость снижения гемоглобина. Во время ЭГДС установлено, что язвы локализовались в теле и антральном отделе желудка, а также на всех стенках луковицы двенадцатиперстной кишки. Диаметр язв желудка колебался от 1 до 2,5 см, язв луковицы – от 0,5 до 1 см. Все язвы были достаточно глубокие, их дно покрыто белым фибринозным налетом с вкраплениями гемосидерина. У половины больных в дне язв обнаружен тромб, у другой половины имело место продолжающееся кровотечение. Для эндоскопического гемостаза с помощью прибора «СУРГИТРОН™» используют электрод с цилиндрическим наконечником во всех случаях, если размер язвы превышает 5 мм в диаметре, и шариковый электрод – при язве меньше 5 мм в диаметре. Электрод проводят через биопсийный канал эндоскопа и подводят к кровоточащему сосуду. При кровотечениях, соответствующих Forrest Ia (рис. 2), гемостаз начинают в режиме «фульгурация», при котором возникает искрение, что приводит к точечному ожогу кровоточащего сосуда и прекращению пульсирующего кровотечения. При кровотечениях, соответствующих Forrest Ib (рис. 3), гемостаз выполняют в режиме «коагуляция» при мощности 3,5 – 4,5. После первичной остановки кровотечения на режиме «фульгурация», работа прибора переводится на режим «разрез и коагуляция» и с мощностью 3,5 обрабатывают всю язву от центра к периферии. Касаясь язвенной поверхности электродом в течение 1с, коагулируют площадку слизистой 1,5 – 2,0 мм2, начиная от источника кровотечения. Радиоволновая коагуляция сопровождается эффектом вскипания при отсутствии искрения. Смещаясь в шахматном порядке, обрабатывают всю язву. Формируется плотная коагуляционная пленка белого цвета (рис. 4, 5). Рис. 2. Острая язва желудка. Форрест Iа. Рис. 3. Острая язва луковицы двенадцатиперстной кишки. Форрест Ib. Рис. 4. Язва желудка после остановки кровотечения. Форрест IIa. Рис. 5. Язва луковицы двенадцатиперстной кишки после остановки кровотечения. Форрест IIa. Однако еще недостаточно остановить кровотечение. Необходимо решить вопрос о профилактике рецидива. Известно, что в условиях повышенной кислотности нарушается процесс тромбообразования. Уфимскими хирургами (В.М.Тимербулатов, А.Г.Хасанов и др.) был разработан в эксперименте и применен в клинической практике способ электровагодеструкции в хирургическом лечении язвенной болезни двенадцатиперстной кишки. Было доказано, что при воздействии электрохирургическими аппаратами с рабочей частотой выше 1,76 МГц на ветви блуждающего нерва происходит деструкция его миелиновых волокон, при этом деструкция возникает на протяжении 10 – 12 мм от точки воздействия. Мы решили применить радиоволновую вагодеструкцию для профилактики рецидива кровотечения у больных с кровотечением F Ia и F Ib, после достижения гемостаза с помощью радиоволновой коагуляции. На следующий день после эндоскопического гемостаза выполняли эндоскопическую радиоволновую вагодеструкцию после предварительного определения кислотности желудочного сока. У нескольких больных добавили еще стволовую вагодеструкцию. Методика вагодеструкции следующая: шариковым электродом проводят линию на слизистой по малой кривизне от привратника до кардии при мощности 2. Затем проводят еще две линии, отступя на 3 см от первой ближе к передней и к задней стенкам, при той же мощности. Осложнений в процессе проведения вагодеструкции не было. Повторное исследование кислотности желудочного сока выполняли через 1 день после вагодеструкции. У всех больных отмечено снижение кислотности желудочного сока. Рецидивов кровотечения не было. При контрольной ЭГДС через 2, 4 и 6 мес. рецидивов язвы не отмечено. В желудке сохраняется гипоацидное состояние – рН = 5,0. ЛЕЧЕНИЕ ЯЗВ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ С ПОМОЩЬЮ ПРИБОРА «СУРГИТРОН ТМ» Главные проблемы в лечении больных язвенной болезнью – быстрое купирование обострения и уменьшение частоты рецидивов заболевания. Перед врачом ставятся две задачи: подавление кислотно-пептической агрессии и повышение защитных возможностей слизистой оболочки гастродуоденальной зоны. С открытием Helicobacter pylori к ним добавилась третья – подавление хеликобактерной флоры, которое стало основным направлением противоязвенной терапии (Е.С.Рысс и соав., 1998). После остановки кровотечения проводят обработку язв через день на фоне традиционной противоязвенной терапии. Начиная со второго сеанса, отмечено появление грануляций в дне язвы. У всех больных наступила полная эпителизация язв, при этом для эпителизации язв желудка потребовалось в среднем 4 сеанса, т.е. 8 дней, тогда как для эпителизации язв луковицы двенадцатиперстной кишки – 5 сеансов (10 дней). В группе сравнения полная эпителизация язв желудка произошла в среднем за 18 дней, а язв луковицы двенадцатиперстной кишки – за 21 день. В настоящее время для изучения процессов физиологической и репаративной регенерации очень большое внимание уделяют ассоциированной со слизистой оболочкой и подслизистой основой желудка лимфоидной ткани и особенно межэпителиальным лимфоцитам (МЭЛ). Большинство МЭЛ являются Т-клетками в отличие от лимфоцитов собственной пластинки слизистой оболочки и подслизистой основы, большинство которых составляют В-лимфоциты. МЭЛ представляют собой активированные или трансформированные лимфоциты, более половины которых являются бластными клетками и подвергаются митотическому делению (Л.И.Аруин и соавт., 1990). Допускается участие МЭЛ в регуляции регенераторных процессов в эпителии, причем многие авторы считают, что они стимулируют регенерацию (Л.И.Аруин и соавт., 1982). До и после лечения производили биопсию тканей из краев язвы. С целью определения пролиферативной активности эпителия и МЭЛ слизистой оболочки биоптаты окрашивали моноклональными антителами. Сравнительный анализ показал, что до лечения митотическая активность эпителия в краевых отделах язвы была равна 6,17+0,4%, а в МЭЛ – 9,11+0,79%; после лечения – соответственно 48,21+0,32% и 21,34+0,21%. Это свидетельствует о значительном повышении пролиферативной активности эпителиоцитов в зоне язвы, что играет существенную роль в процессах репаративной регенерации. С целью изучения влияния радиоволны на показатели гуморального иммунитета у больных язвенной болезнью желудка и двенадцатиперстной кишки во время гастроскопии производили забор слизи желудка до и после лечения язв с помощью радиоволнового прибора «СУРГИТРОН™». Иммуноглобулины G, M и A определяли иммуноферментным способом. До лечения показатели были следующие: IgG – 17, 6 г/л, IgM – 0,3 г/л, IgA – 1,2 г/л (у здоровых доноров соответственно 12,1 г/л, 1,5 г/л, 2,6 г/л). После полной эпителизации язв желудка и двенадцатиперстной кишки с помощью радиоволнового воздействия отмечено снижение IgG до 13,9 г/л, тогда как IgA повысился до 3,8 г/л, а IgM – до 1,1 г/л. Таким образом, под влиянием радиоволны происходит активация гуморального иммунитета в основном за счет повышения IgM, отвечающего за мембраны клеток, и повышения IgA, который снижается при язвенной болезни желудка и двенадцатиперстной кишки, тем самым способствуя образованию язвы. ЗАКЛЮЧЕНИЕ В процессе апробации прибора «СУРГИТРОН™» нами отмечены небольшой вес прибора и в связи с этим его мобильность, простота в освоении и легкость в эксплуатации. Все пациенты отмечают отсутствие каких-либо неприятных ощущений во время остановки кровотечения. С помощью радиоволновой коагуляции удается добиться окончательного гемостаза у 96,7% пациентов. Наш первый опыт остановки продолжающегося желудочно-кишечного кровотечения с использованием прибора «СУРГИТРОН™» показал, что это безопасный, достаточно простой в исполнении и эффективный способ остановки кровотечения. Недостатком метода являются периодически возникающие «наводки» на видеоизображение в момент коагуляции. Эндоскопическая радиоволновая вагодеструкция позволяет добиться ваготомического и вагодеструктивного эффекта со стойким подавлением кислотности желудочного сока. Эндоскопическая радиоволновая вагодеструкция отличается от известных эндоскопических ваготомий простотой и меньшими затратами времени на ее техническое исполнение. Радиоволновое воздействие приводит к активизации гуморального иммунитета, а это в свою очередь способствует ускорению эпителизации язв желудка и двенадцатиперстной кишки. Повышение пролиферативной активности эпителиоцитов в зоне язвы, наступающее под влиянием радиоволны, играет существенную роль в процессах репаративной регенерации. Язвы эпителизируются с образованием нежного рубца в 2 – 3 раза быстрее, чем на фоне традиционной терапии. БИБЛИОГРАФИЧЕСКИЙ СПИСОК 1. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М.: Триада-Х. 1998. 483 с. 2. Черепянцев Д.П., Чернеховская Н.Е., Комова М.Ю. и др. Комплексное лечение язв желудка и двенадцатиперстной кишки// Материалы международного конгресса «Радиоволновая хирургия на современном этапе». Москва, 27 – 28 мая 2004. С. 189 – 190. 3. Чернеховская Н.Е. Современные технологии в эндоскопии. М.: ООО «Экономика и информатика». 2004. 135 с. 4. Шишло В.К., Чернеховская Н.Е., Черепянцев Д.П., Комова М.Ю. Показатели гуморального иммунитета у больных язвенной болезнью желудка на фоне радиоволнового воздействия // Материалы международного конгресса «Радиоволновая хирургия на современном этапе». Москва, 27 – 28 мая 2004. С. 188 – 189. ЧЕРНЕХОВСКАЯ Наталья Евгеньевна ЧЕРЕПЯНЦЕВ Дмитрий Петрович ШИШЛО Владимир Константинович ПОВАЛЯЕВ Алексей Владимирович Лечение язв желудка и двенадцатиперстной кишки с помощью радиоволнового воздействия во время эндоскопического исследования. Редактор Л.А.Студенова