НЦД
реклама

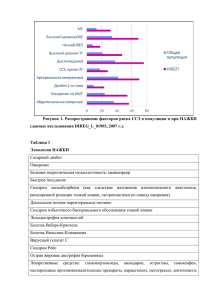
Дифференциальная диагностика при болях в грудной клетке. НЦД в практике терапевта поликлиники Боли в области сердца В зависимости от происхождения • Коронарогенные • некоронарогенные При нагрузке В покое Алгоритм дифференциальной диагностики боли 1. 2. 3. 4. 5. 6. Локализация боли Характер боли Интенсивность Продолжительность боли С чем ее может связать пациент Чем купируется Клинические признаки ангинозных болей Возникают на фоне физической или эмоциональной нагрузки l Исчезают в покое l Обычно сжимающего, сдавливающего характера l Обычно локализуются за грудиной l Обычно прием пищи и холодная погода ухудшают состояние l Часто снимаются приемом нитратов l СЛ О ВА ,, И СП О Л ЬЗУ Е М ЫЕ П РИ О П И СА Н И И СЛОВА ИСПОЛЬЗУЕМЫЕ ПРИ ОПИСАНИИ П Р И СТ У П А СТ Е Н О К А РД И И ПРИСТУПА СТЕНОКАРДИИ l l l l l l l l Давление Давящая тяжесть Сдавливающая, сжимающая полнота Давящий дискомфорт Д и ско мф о р т Дискомфорт П о т л и в о ст ь Потливость Ж ж ение Жжение Т упая Тупая l Б оль Боль l Т яж есть Тяжесть l И з ж ог а Изжога l Б о л е з н е нн о с т ь Болезненность l Р а з р ы в аю щ а я Разрывающая l К а к ззубная убная б оль Как боль l К а к ттиски и ски Как l Ж гучая Жгучая l С ильная Сильная l У душ ающ ая Удушающая l Р а с с т р о й ст в о Расстройство п и щ е в ар е н и я пищеварения ОПИСАНИЕ БОЛИ, КОТОРАЯ НЕ ПОХОЖА НА СТЕНОКАРДИЮ l l l l l Колющая как иголкой Прокалывающая Стреляющая Кинжальная Стреляющая l l l l l Дергающая Зудящая Пощипывающая Режущая Как укол льдинки Причины болей в грудной клетке в покое l Инфаркт миокарда l Нестабильная стенокардия l Расслаивающая аневризма аорты l Пищеводная боль l Перикардит l Плевральная боль l Мышечная боль l Herpes zoster (опоясывающий лишай) Заболевания маски Боль в груди 1.Опоясывающий лишай 2.Невралгия межреберного нерва 3.Миозиты 4.Остеохондроз 5.Ахолазия кардии или грыжа пищеводного отверстия диафрагмы 6.Гастроэзофагальный рефлюкс. 7.Пневмонии 8.Эмпиема плевры Боль в левой руке, челюсти. 1.Стоматологические патологии 2.Невриты 3.Артериальная недостаточность верхних конечностей 4.Венозная недостаточность (БолезньПеджетта Шреттера) Алгоритм диагностики стенокардии от меньшего к большему 1.Физикальный осмотр и сбор анамнеза. 2.ЭКГ 3.Биохимия крови (липидный профиль, С-реактивный белок, коагулограмма и др.) 5.Велоэргометрия, тредмил-тест 6. ЭхоКГ (В том числе и с нагрузочной пробой) 7.Холтеровское мониторирование (возможен вариант вместе с pH желудка) 8.Сцинтиграфия миокарда с TL 201 9.Коронарная ангиография, вентрикулография 10.Наиболее точный метод – интракоронарная эхокардиография 11.Компьютерная эмиссионная томография, МРТ Нейроциркуляторная дистония Нейроциркуляторная дистония полиэтиологическое заболевание, основными признаками которого являются неустойчивость пульса, АД, кардиалгия, дыхательный дискомфорт, вегетативные и психоэмоциональные расстройства, нарушения сосудистого тонуса, низкая толерантность к физическим нагрузкам и стрессовым ситуациям при доброкачественном течении и хорошем прогнозе для жизни. Нейроциркуляторная дистония этиология Острые и хронические психоэмоциональные и социально-бытовые стрессовые ситуации; Воздействие физических и химических факторов; Носоглоточная инфекция; Хр. алкогольная и табачная интоксикация; Гиподинамия; Дисгормональные расстройства; Умственное и физическое переутомление; Черепно-мозговая травма. Нейроциркуляторная дистония Этиология Предрасполагающие факторы к развитию НЦД: - Наследственно-конституциональные особенности организма; - Психологические особенности личности; - Плохие социально-экономические условия; - Образ жизни и отдыха. Нейроциркуляторная дистония Патогенез Этиологические факторы Нарушение нейрогуморально-метаболической регуляции Раздражение Кора головного мозга Лимбическая Гипоталамус зона НЦД. Патогенез. Гипоталамус : нарушение ВНС, что обуславливает развитие основных синдромов: кардиального, респираторного и др. Лимбическая система: возбуждение «центров отрицательных эмоций», угнетение «центров положительных эмоций», неадекватность поведения. Нарушение гомеостаза: расстройства гистамин-серотониновой, калликреин-кининовой, симпатоадреналовой систем, КЩР, нарушение микроциркуляции, синдром миокардиодистрофии. Классификация НЦД В.И.Маколкин 1999, с изм. 1. 2. 3. 4. 5. Этиологические формы Клинические синдромы Вегетативные кризы Фаза (период) Степень тяжести Этиологические формы НЦД Психогенная (невротическая); Инфекционно-токсическая; Связанная с физическим перенапряжением Смешанная Эссенциальная (наследственноконституциональная) Обусловленная физическими и профессиональными факторами Клинические синдромы: Кардиальные варианты: • • • • • • • Кардиалгический (психогенная кардиалгия) Тахикардиальный Брадикардиальный Аритмический Гиперкинетический Смешанный Миокардиодистрофия Вазомоторный • Церебральный • Периферический Астеноневротический Синдром нарушения терморегуляции Синдром респираторных расстройств Синдром желудочно-кишечных расстройств Синдром половых дисфункций Вегетативные кризы: Вагоинсулярный Симпатоадреналовый Смешанный Фаза (период): Обострение Ремиссия Степень тяжести: легкая средняя тяжелая Клиническая картина Нейроциркуляторной дистонией болеют преимущественно молодые люди — дети, подростки, молодые мужчины и женщины. НЦД наиболее типична для молодых женщин конституционально «хрупкой» нервной системой, которых судьба столкнула с жестокими реалиями быта, в разных случаях разными, но всегда высоко индивидуально значимыми». Маколкин 1999г Классификация и причины. Нейроциркуляторная дистония (НЦД, вегето-сосудистая дистония) имеет функциональную природу. Для нее характерны расстройства нейроэндокринной регуляции деятельности сердечно-сосудистой системы. У подростков и юношей НЦД чаще всего обусловлена рассогласованием физического развития и степенью зрелости нервноэндокринного аппарата. В другом возрасте развитию дистонии могут способствовать нервно-психическое истощение в исходе острых и хронических инфекционных заболеваний и интоксикаций, недосыпание, переутомление, неправильные режимы питания, половой жизни, физической активности (сниженная или слишком интенсивная). Изменения, обусловленные сбоями в управлении тонусом симпатической и парасимпатической систем (относятся к вегетативной нервной системе) со стороны высших вегетативных центров, могут привести к развитию так называемой вегетативной дистонии. Чаще всего она проявляется расстройством сердечнососудистой деятельности с развитием сосудистой дистонии. У некоторых людей вегетативная дистония наблюдается от рождения: они плохо переносят жару или холод, при волнении краснеют или бледнеют, покрываются потом. У детей вегетативная дистония может проявляться ночным недержанием мочи. У взрослых (чаще у женщин) нарушение регуляторных функций вегетативной нервной системы иногда протекает в виде приступов – вегетативных кризов. Сосудистая дистония возникает на почве нервного перенапряжения или после острых и хронических инфекционных заболеваний, отравлений, витаминной недостаточности, нервных срывов. Симптомы сосудистой дистонии могут быть постоянными или проявляться приступами – так называемые вегетативно-сосудистые пароксизмы. Постоянные симптомы чаще бывают при врожденной неустойчивости нервной системы. Такие люди плохо переносят перемену погоды; при физической работе и эмоциональных переживаниях легко бледнеют, краснеют, испытывают сердцебиение, повышенную потливость. Клинические появления: 1.психоэмоциональные нарушения 2. вегетативные расстройства: Периферические вегетативные расстройства Висцеро-органные вегетативные нарушения Периферическая вегетативная дисфункция проявляется: выраженной потливостью, особенно в подмышечных впадинах, в области ладоней и стоп, их похолоданием; цианозом и «мраморностью» кожи кистей рук, голеней в виде сетчатости; ярко-красным дермографизмом («вазомоторные пятна») часто в виде «сосудистого ожерелья» (красные пятна в области шеи, особенно при волнении); болями в суставах (психогенные артралгии, психогенный ревматизм), костях, как правило в покое, мышцах. Например: Синдром Рейно, трофоангионевроз. Висцеро-органные вегетативные нарушения Под перманентными висцеро-органными вегетативными нарушениями понимают многочисленные клинические проявления дисфункции внутренних органов (сердца, желудочно-кишечного тракта, органов дыхания, мочеполовой системы), обусловленные нарушением функции вегетативной нервной системы, иннервирующей эти органы. 1. Кардиальные синдромы Кардиальные синдромы при НЦД отражают нарушение вегетативной регуляции сердечно-сосудистой системы, и многообразные проявления этих нарушений объединены В. Г. Воградиком и А. П. Мешковым (1987) термином «дисрегуляторная кардиопатия». 1.1 Кардиалгический синдром встречается 90-100% больных В. И. Маколкин и С. А. Аббакумов (1985) выделяют 5 типов болевых ощущений в области сердца при НЦД. Характерные особенности: Разнообразный характер и локализация боли Различная интенсивность и продолжительность боли Разнообразные условия возникновения (связь с физической нагрузкой, эмоциональный статус) Отсутствие купирующего эффекта от нитратов 1.2 Тахикардиальный синдром наблюдается у 96% больных НЦД Субъективные ощущения сердцебиений Объективно -увеличение числа СС больше 90 в 1 мин. Чаще при эмоциональной и физической нагрузках, переходе из горизонтального в вертикальное положение, но м.б. и постоянно. Характерная особенность - нормализация числа СС во время сна. Эмоциональная лабильность, плохая переносимость жары, душных помещений, сауны, поездок в транспорте в жаркую погоду. 1.3 Брадикардиальный синдром наблюдается у 8-10% больных Уменьшение ЧСС до 60 в 1 минуту и даже ниже во время сна и тенденция к гипотензии. Жалобы на: головокружение, особенно при быстром переходе из горизонтального или сидячего положения в вертикальное.. Клинические проявления ваготонии (влажные, холодные ладони и стопы, мраморный рисунок и цианотичный оттенок кожи кистей рук, избыточная потливость, учащенный стул, плохая переносимость холода). 1.4 Аритмический синдром Варианты нарушения сердечного ритма: экстрасистолическая аритмия (обнаруживается у 50-75% здоровых подростков ), пароксизмальная тахикардия, пароксизмы мерцания и трепетания предсердий. 1.5 Гиперкинетический кардиальный синдром • Выраженная пульсация сонных артерий и нередко периферических артерий; • Снижение диастолического артериального давления у всех пациентов до 50-30 мм рт. ст. и даже ниже. • Тенденция к повышению систолического артериального давления, особенно во время эмоциональной нагрузки. • Систолический шум. 1.6 Смешанный вариант кардиального синдрома У большинства больных НЦД обычно наблюдается сочетание нескольких клинических вариантов кардиального синдрома Чаще всего речь идет о сочетании кардиалгий и гиперкинетического синдрома, возможны сочетания двух названных вариантов и нарушений ритма сердца. Смешанный кардиальный синдром обычно сопровождается резко выраженными субъективными проявлениями, и большинство больных оценивает свое состояние как тяжелое или, по меньшей мере, как состояние средней тяжести. 1.7 Синдром миокардиодистрофии Основными симптомами миокардиодистрофии при НЦД являются: • более выраженная одышка при физической нагрузке; • нередко появление или усиление (учащение) экстрасистолии; • стойкое снижение амплитуды зубца Т в грудных отведениях, удлинение электрической систолы и увеличение систолического показателя более, чем на 5% 3. Астеноневротический синдром наблюдается в 96-98% случаев Общая слабость, недомогание, снижение работоспособности, усталость, причем указанные жалобы нередко доминируют в клинической картине. Физическая слабость, усталость беспокоящая больных с самого утра, ↓ АД. Нарушения сна (плохой сон ночью способствует еще большей астенизации днем), тревожное, подавленное настроение, кардиофобия, непонятными, неопределенными болями в различных участках тела («все болит») и часто половой слабостью у мужчин. 4. Синдром нарушения терморегуляции Характерные особенности: • относительно удовлетворительная переносимость длительной и даже высокой температуры тела • отсутствие чувства жара и ознобов руки и ноги у больных остаются холодными даже при повышении температуры тела; • отсутствие циркадного ритма изменения температуры тела в течение суток, она остается монотонно повышенной и днем и вечером • устойчивость субфебрилитета к антибиотикам, глюкокортикоидам, НПВС; • нормализация температуры тела после применения седативных средств, гипнотерапии, во время сна • отсутствие разницы между температурой в подмышечной впадине и под языком (в норме температура под языком превышает температуру в подмышечной области на 0.2 °С); • отсутствие лабораторных признаков инфекционновоспалительного процесса; • наличие у многих больных связи повышения температуры тела с психоэмоциональными стрессовыми ситуациями и нормализация ее в благоприятной эмоциональной обстановке. Возможны температурные кризы. 5. Синдром респираторных расстройств наблюдается у 80-90% больных Чувство «нехватки воздуха», «невозможность надышаться», «чувство комка в горле». Многие больные жалуются на одышку, удушье, хотя при внешнем осмотре больного врач не находит одышки и тем более удушья. При осмотре: учащенное, поверхностное дыхание. Частота дыханий может достигать 40-50 в 1 минуту, что следует считать «невротической» («истерической») астмой или своеобразным дыхательным кризом. Функциональный респираторный синдром при НЦД сопровождается головокружением, потемнением в глазах, ощущением тревоги, страхом смерти, причем, чем более учащено дыхание, тем более выражены эти ощущения. 6. Синдром функциональных желудочно-кишечных расстройств Нарушения аппетита: снижение у одних, усиление (вплоть до булимии). Многие больные жалуются на поташнивание, чувство полноты в эпигастральной области после еды. Симптомы дискинезии: • неопределенные боли в различных отделах живота; • усиление перистальтики кишечника и урчание в животе ( «медвежья болезнь»); • развитием «синдрома раздраженной кишки»; • гипокинетические запоры. 7. Синдром половых дисфункций Нарушение половых функций наблюдается при НЦД довольно часто и наиболее характерно для мужчин. Половые дисфункции проявляются ускоренным семяизвержением и нарушением эрекции, а при выраженном ипохондрическом синдроме — ослаблением полового влечения. 2.1 Синдром церебральных вазомоторных нарушений - Церебральные вазомоторные нарушения могут протекать в виде: мигрени, обмороков, вестибулярных кризов, сосудистых головных болей. Мигрень О. А. Колосова (1991) «Мигрень — пароксизмальные состояния, проявляющиеся приступами головной боли, периодически повторяющимися, локализующимися чаще всего в одной половине головы, преимущественно в глазничнолобновисочной области. Головная боль чрезвычайно интенсивная, сопровождается тошнотой, часто рвотой, плохой переносимостью и гиперчувствительностью к яркому свету, громким звукам. Боль продолжается от 1-2 до нескольких часов, даже до суток, а после приступа больные чувствуют выраженную слабость, сонливость». Мигрень протекает с различной частотой — от 1-2 раз в неделю до 1-2 раз в месяц или в год. А. М. Вейн (1971) предложил выделять три типа мигрени: простая (она описана в определении понятия «мигрень»); ассоциированная и особая. Пароксизмальные вегетативные нарушения Симпатоадреналовый криз Обычно симпатоадреналовый криз развивается во второй половине дня, вечером или ночью и проявляется сильными головными болями, ощущением пульсации в голове, сильными сердцебиениями, перебоями в области сердца, онемением рук и ног, выраженным ознобоподобным тремором, общим возбуждением и беспокойством больного, ощущением нехватки воздуха, чувством тревоги, страха. Заканчивается криз внезапно, после окончания криза может быть полиурия с выделением светлой мочи с низкой относительной плотностью. В послекризовом периоде наблюдается выраженная астенизация. Пароксизмальные вегетативные нарушения Вагоинсулярный криз Вагоинсулярный криз проявляется внезапным ощущением замирания и перебоев в области сердца и нехватки воздуха, резко выраженной слабостью, ощущением «проваливания в пропасть, бездну», головокружением, потливостью, чувством голода, гиперемией кожи, болями в животе, усилением кишечной перистальтики, метеоризмом, позывами на дефекацию, а иногда — поносом. Артериальное давление во время криза снижается, часто отмечается брадикардия, тоны сердца приглушены, нередко аритмичны. В послекризовом периоде так же, как после симпатоадреналового криза, наблюдается выраженная слабость. Л. С. Гиткина (1986) различает 3 степени тяжести вегетососудистых кризов. Легко протекающие кризы — являются преимущественно мало -симптомными с выраженными вегетативными дисфункциями, длительность кризов около 10-15 минут. Кризы средней тяжести — характеризуются полисимптомными проявлениями, выраженной вегетативной симптоматикой, длительность кризов от 15-20 минут до 1 ч, выраженность посткризовой астении до 24-36 часов. Тяжело протекающие кризы — являются полисимптомными кризами с тяжелыми вегетативными расстройствами, нередко с гиперкинезами, судорогами, длительность кризов всегда более 1 ч, послекризовая астения сохраняется несколько дней. Клиническую картину ВСД дополняют: быстрая утомляемость, снижение работоспособности, обморочные состояния Считается более правомерным рассматривать ВСД в рамках не столько самостоятельной формы, сколько синдрома, а факторы, вызывающие это заболевание, группировать следующим образом: конституциональная природа, эндокринные перестройки организма, первичное поражение висцеральных органов, первичные заболевания периферических эндокринных желез, аллергия, органическое поражение большого мозга, неврозы. Синдром ВСД может возникнуть при органическом поражении головного мозга. Любую форму церебральной патологии сопровождают вегетативные нарушения. Наиболее выражены они при поражении глубинных структур: ствола, гипоталамуса и лимбического мозга. При заинтересованности каудальных отделов мозгового ствола часто определяются вегетативно – вестибулярные кризы, которые начинаются с головокружения, и в самом пароксизме преобладают вагоинсулярные проявления. В случае патологии структур промежуточного мозга, которые находятся в топографической близости и в тесной функциональной связи с гипоталамусом, основные синдромы следующие: нейроэндокринные (исключая первичное поражение периферических желез внутренней секреции), мотивационные (голод, жажда, либидо), нарушение терморегуляции, патологическая сонливость пароксизмального характера, вегетативно-сосудистые кризы (чаще симпатоадреналовые). Поражение лимбического мозга (внутренний отдел височной доли) проявляется прежде всего синдром височной эпилепсии. Программа обследования 1. Физикальное обследование. 2. Общий анализ крови, мочи. 3. Биохимический анализ крови: содержание общего белка, белковые фракции, серомукоид, сиаловые кислоты, аминотрансферазы, альдолаза, креатинфосфокиназа и ее фракции, лактатдегадрогеназа. 4. ЭКГ с использованием диагностических проб при наличии изменений конечной части желудочкового комплекса ( гипервентиляционной, калиевой проб и пробы с В-адреноблокаторами). 5. Велоэргометрия. 6. Эхокардиография. 7. Реоэнцефалография (при наличии головной боли и другой церебральной симптоматики). 8. При нарушении терморегуляции — одновременное измерение температуры тела в подмышечной впадине и под языком. 9. Консультация оториноларинголога, невропатолога. Электрокардиография У большинства больных ЭКГ нормальная. По данным В. И. Маколкина (1985), у больных НЦД могут наблюдаться следующие изменения ЭКГ: • нарушение функции автоматизма, синусовая брадикардия, синусовая тахикардия, синусовая аритмия, миграция водителя ритма — у 21.3%; экстрасистолия; пароксизмальная тахикардия; синдром ранней реполяризации желудочков ; отрицательный зубец Т в двух и более отведениях . Оценке отрицательного зубца Т при НЦД помогают следующие характерные его особенности: форма отрицательного зубца Т неправильная, он асимметричен, с отлогим нисходящим и более крутым восходящим коленом, нередко он двухгорбый выраженная лабильность зубца Т выраженная зависимость отрицательного зубца Т от приема пищи, ортостаза, менструального цикла (указанные обстоятельства могут увеличить негативность зубца Т); исчезновение негативности зубца Т под влиянием физической нагрузки Основные признаки НЦД 1. Своеобразные кардиалгии. 2. Характерные дыхательные расстройства. 3. Чрезвычайная лабильность пульса и артериального давления. 4. Характерные изменения конечной части желудочкового комплекса на ЭКГ . 5. Характерная лабильность зубца Т и сегмента 5Т в процессе выполнения гипервентиляционной и ортостатической проб. 6. Отсутствие лабораторных признаков воспалительного процесса. Дифференциальный диагноз С заболеваниями : ССС : ИБС, неревматическим миокардитом, ревматизмом плевры, грудного отдела позвоночника, межреберных нервов, заболеваний желудочно-кишечного тракта: язва желудка, двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь, дискинезии пищевода, эзофагит, грыжа пищеводного отверстия диафрагмы, синдром неязвенной диспепсии, поджелудочной железы, гепатобилиарной системы эндокринной системы: диффузный токсический зоб. Лечение НЦД Этиологическое Патогенетическое Симптоматическое Лечение НЦД 1. 2. 3. 4. 5. 6. 7. 8. 9. Устранение этиологического фактора Психотерапия Организация труда и отдыха Алиментарная коррекция Физиотерапия Фитотерапия Акупунктура, зональный массаж ЛФК Фармакотерапия Фармакотерапия При повышении активности симпатоадреналовой системы: альфа-адреноблокаторы (фентоламин – 0,025; пирроксан – 0,015) бета-адреноблокаторы (анаприлин по 10-20 мг.) 2. При повышении активности парасимпатической н.с. Холинолитики (амизил,циклодол по 0,001) 1. Фармакотерапия 3. Стимуляция симпатической НС: - Препараты Са, аскорбиновой кисоты, жень-шеня, китайского лимонника. 4. Воздействие на периферические отделы ВНС: - беллоид, беллатаминал 5. Антиоксиданты: - Токоферола ацетат, аскорбиновая кислота, кверцетин. Фармакотерапия 6. Седативная терапия: Валериана пустырник, возможно транквилизаторы. 7. Для лечения мигрени – кофеин, зомиг. МЕРЫ ПРОФИЛАКТИКИ ПРИ ВСД 1. Заниматься спортом. 2. Соблюдать режим сна. 3. Не забывать об отдыхе. 4. Не переутомляться и не перенапрягаться. 5. Сбалансировать своѐ питание. Спасибо за внимание