ультразвуковая навигация в клинике боли
реклама

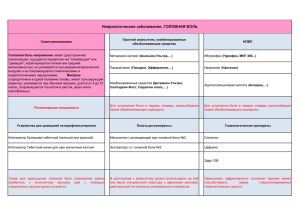
25-26 сентября 2015 года, Санкт-Петербург Виктор Майораль Рохальс Víctor Mayoral Rojals Отделение лечения боли – Служба анестезиологии и реанимации Университетский госпиталь Bellvitge – IDIBELL L’Hospitalet de Llobregat – Барселона «УЛЬТРАЗВУКОВАЯ НАВИГАЦИЯ В КЛИНИКЕ БОЛИ» 1. Введение Ультразвук представляет собой звуковые волны сверхвысокой частоты (20 KHz-500 MHz). Волны такой частоты возникают при воздействии электричеством на пьезоэлектрические кристаллы, расположенные датчике прибора. В свою очередь, кристаллы способны воспринимать ультразвуковые волны, отраженные тканями, и генерировать электрический сигнал. Этот сигнал можно преобразовать в изображение и транслировать на экран аппарата УЗИ. В связи с тем, что ультразвуковые волны не передаются по воздуху, между датчиком и поверхностными структурами располагают проводящий гель. Амплитуда, или энергия отраженных волн определяет на мониторе окраску ткани, от которой они были отражены. Волны, отразившиеся от тканей с хорошей отражающей способностью окрашены на экране в цвета, приближенные к белому (гиперэхогенные структуры) и наоборот, волны, отраженные от тканей с хорошей поглощающей способностью, окрашены на экране в более темные тона (гипоэхогенные структуры). Существуют ультразвуковые датчики, обладающие разной рабочей частотой. Линейные высокочастотные датчики удобны для визуализации поверхностных структур, лежащих на глубине до 4-5 см и низкочастотные конвексные датчики, позволяющие визуализировать более глубоко расположенные структуры. Ультразвуковая навигация помогает нам наблюдать в режиме реального времени перемещение и положение дистального конца иглы во время проведения манипуляции. Это особенно важно для проведения манипуляций в медицине боли, поскольку нам необходимо направить иглу к структуре, являющейся источником боли, ввести препарат в непосредственной близости от этой структуры и контролировать распределение введенного препарата. Ультразвук позволяет визуализировать костные структуры, мышцы, сосуды, нервы, фасции, сухожилия и суставные поверхности. Также мы можем видеть структуры, которые необходимо избегать при проведении манипуляции: плевру, брюшину, кровеносные сосуды, различные паренхиматозные органы. При использовании ультразвуковой навигации. контроль за положением дистального конца иглы является непременным условием. В противном случае следует использовать другие техники навигации. Выделяют два основных метода проведения пункции: 1) “in plane”, при котором иглу вводят параллельно плоскости сканирования и можем полностью визуализировать ее. и 2) “out of plan”, когда игла входит в ткани перпендикулярно датчику, и мы можем видеть только конец иглы. Введение небольших объемов физиологического раствора (0.5-1.0 мл) и небольшие движения кончиком иглы помогут обнаружить кончик иглы. При проведении блокад периферических нервов важно вовремя распознать и предотвратить интраэпиневральное введение лекарства. Местный анестетик, или лекарственный препарат должны распространяться вокруг нерва, который не должен увеличиваться в диаметре. Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru 1 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» 2. Наиболее частые манипуляции на уровне шеи. Медиальная ветвь задней порции первичного пучка на уровне C3-7 Целевые точки, расположенные во впадинах, между двумя соседними выпуклостями, визуализируемыми при сканировании шеи в корональной проекции отмечены стрелками (рис. 1). Эта локализация места пункции считается наиболее безопасной, поскольку максимально удалена от позвоночной артерии, однако не исключает возможности пункции других сосудов, которые могут быть визуализированы во время манипуляции. Глубокая и восходящая артерии шеи могут отдавать коммуникантные ветви к позвоночной и корешковым рис. 1 “шея, корональная проекция” артериям. Поэтому, до введения препарата обязательно следует провести исследование в режиме Power Doppler (энергетический допплер) для поиска дополнительных сосудов и ввести небольшой объем физиологического раствора для оценки характера распространения препарата. Изображение на рисунке 1 является типичным для проведения пункции “out of plane”, хотя это не всегда удобно. Мы предпочитаем проводить манипуляцию “in plane”, наблюдая иглу на всем ее протяжении. На рисунке 2 изображена воображаемая траектория иглы над пластинкой позвонка до основания суставного отростка. Наиболее часто применяемой техникой является импульсная радиочастотная абляция, по окончании которой вводят растворимый глюкокортикоид. При проведении диагностической блокады мы используем 0.125% бупивокаин, мы рекомендуем не проводить диагностическую блокаду одновременно с двух сторон, предваряя введение местного анестетика небольшим объемом физиологического раствора для оценки распространения раствора. Следует убедиться, что рис. 2 “шея, аксиальная проекция” раствор не диффундирует вперед, что может привести к блокаде дорзального ганглия. Третий затылочный нерв Третий затылочный нерв является продолжением медиальной ветви первичного корешка С3, которая огибает межпозвонковый сустав C2/C3 латерально и сзади(см. иллюстрацию) 25-26 сентября 2015 года, Санкт-Петербург чтобы визуализировать межпозвонковый сустав С2/С3. Латеральнее и на 1-2 мм выше сустава можно обнаружить гиперэхогенную структуру, являющуюся 3 затылочным нервом, рисунок 3. рис. 3 “3-й затылочный нерв” Техника проведения блокады, или РЧА 3 затылочного нерва не отличается от таковой при проведении вмешательства на любой другой медиальной ветви, расположенной на шейном уровне. Распространена билатеральная блокада небольшими объемами местного анестетика (0.5 см3) в низкой концентрации при двусторонней цервикогенной головной боли. Шейные спинномозговые корешки Наиболее часто для поиска третьего затылочного нерва датчик располагают в корональной проекции над сосцевидным отростком и постепенно смещают его на 1-2 см кзади и ниже с тем, Шейные спинномозговые корешки легко идентифицировать как округлые или овальные структуры, расположенные между бугорками поперечных отростков, как показано на рисунке 4. 2 Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru (812) 458-00-00 www.spbpainclinic.ru 3 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» 25-26 сентября 2015 года, Санкт-Петербург Большой затылочный нерв (БЗН) Компрессия и раздражение БЗН может вызывать так называемую невралгию Арнольда. Типичные места компрессии расположены на уровне 1) нижней косой мышцы головы, 2) большой прямой задней мышцы головы и 3) в месте прикрепления фасции трапециевидной мышцы к затылочной кости. рис. 4 “Нервный корешок С6” Необходимо помнить, что поперечный отросток С7 не имеет переднего бугорка. И что непосредственно с корешком С7 расположена позвоночная артерия, которая имеет сходную форму. Применение режима энергетического допплера позволит идентифицировать такие сосудистые структуры, как позвоночная, или корешковая артерии. В своей практике мы не применяем для блокады корешков партикулярные стероиды, используя только дексаметазон вслед за проведением импульсной радиочастотной абляции. При проведении лечебно-диагностических блокад с местным анестетиком и дексаметазоном, следует принять во внимание противопоказания, связанные с возможной блокадой диафрагмального нерва на уровне C3-5. На рисунке 5 показана техника наиболее проксимальной блокады БЗН – над брюшком нижней косой мышцы головы, где после проведения положительной диагностической блокады, мы предпочитаем применять метод гидродиссекции с помощью солевых растворов, что позволяет освободить нерв. Радиочастотную абляцию можно проводить на любом уровне компрессии. 4 Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru рис. 5 “Затылочный нерв” (812) 458-00-00 www.spbpainclinic.ru 5 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» Звездчатый ганглий Пункция звездчатого ганглия в условиях УЗИ-навигации позволит снизить риск непреднамеренной пункции плевры, пищевода, магистральных сосудов, щитовидной железы, или интратекального введения препаратов. Основными анатомическими ориентирами при проведении пункции служат ипсилатеральные поперечный отросток С6 и сонная артерия, рисунок 6. 25-26 сентября 2015 года, Санкт-Петербург правильного распространения физиологического раствора, следует ввести 0.5 мл 1% раствора лидокаина, контролируя возможное появление признаков интратекального, или внутрисосудистого введения (щитовидная, позвоночная артерии). При отсутствии указанных признаков, вводят 3 мл местного анестетика в сочетании с непартикулярными глюкокортикоидами. Поскольку нам необходимо, чтобы пациент и игла во время процедуры были неподвижны, удобнее использовать во время процедуры удлинитель, присоединенный к игле. 3. Процедуры на плече и плечевом суставе. Глено-хумеральный сустав рис. 6 “Звездчатый ганглий” Ниже лопаточной ости, в наиболее глубокой и латеральной порции дельтовидной и подостной мышцы можно обнаружить fossa spinoglenoidea, суставную впадину и головку плечевой кости, вместе формирующие воображаемую букву «W». На стыке суставной впадины и головки плечевой кости расположена суставная губа, являющаяся точкой вкола при проведении внутрисуставных инъекций. Структура выглядит треугольником, увеличивающимся при попытке внутренней ротации плеча (рисунок 7) рис. 7 “Глено-хумеральный сустав” Акромиально-ключичный сустав На сонограмме мы также видим щитовидную железу, внутреннюю яремную вену, пищевод и трахею. Звездчатый ганглий лежит под превертебральной фасцией на длинной мышце шеи, которую можно легко визуализировать сзади от сонной артерии на уровне С7-С6. Введение иглы в технике “in plane” позволит предотвратить повреждение важных анатомических структур. После оценки Поскольку этот сустав легко пальпировать и пунктировать вслепую, казалось бы, ультразвук не особенно нужен при проведении блокады ключично-акромиального сустава. Тем не менее, кроме того, что ультразвуковое исследование облегчает диагностику воспалительных изменений, метод позволяет контролировать распределение препарата особенно при интраартикулярном введении, когда попавший за пределы суставной капсулы стероид может вызвать некроз подкожно-жировой клетчатки. Рисунок 8. 6 Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru рис. 8 “Акромиоключичный сустав” (812) 458-00-00 www.spbpainclinic.ru 7 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» Вращательная манжета. 25-26 сентября 2015 года, Санкт-Петербург Надлопаточный нерв. Вращательная манжета сформирована сухожилиями четырех мышц, которые могут часто повреждать молодые пациенты во время занятий спортом, или пожилые люди: над- и подостная, подлопаточная и малая круглая. Вместе с подмышечным, надлопаточный нерв обеспечивает большую часть сенсорной иннервации плечевого сустава. На своем протяжении от лопаточной вырезки до спино гленовидной ямки он является удобным объектом для проведения блокад и радиочастотной абляции. Последствием повторяющихся надрывов мышцы являются кальцификаты в местах гематом, частое и очень болезненное явление. Кальцификаты выглядят как гиперэхогенные неоднородные структуры в зависимости от плотности распределения кальция, продуцирующие более или менее выраженную тень. Эти образования возможно растворить и аспирировать, для чего мы применяем иглу большого диаметра и шприц Люер-Лок. Рисунок 9. рис.11 “Надлопаточный нерв” Предпочтительно проведение манипуляций на более проксимально расположенных участках, например, на уровне лопаточной вырезки, что обеспечит большую эффективность метода (рис. 11). рис. 9 “Кальцификат надостной мышцы” Другим частым источником боли и функциональных нарушений в плечевом суставе являются бурситы. Такие суставные сумки, как поддельтовидная, увеличиваются в размерах и хорошо визуализируются при ультразвуковом обследовании, облегчая точность проведения пункций и инфильтраций. Рисунок 10. рис. 10 “Поддельтовидная сумка” 8 Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) Пациент находится в положении сидя с опущенными руками и согнутой вперед головой. Датчик располагают параллельно ости лопатки, смещая его впоследствии краниально и вперед, что позволит визуализировать лопаточную вырезку. Нерв проходит под связкой, артерия располагается параллельно нерву, но выше связки. 4. Процедуры, используемые при лечении ХБС верхней конечности. Срединный нерв – синдром запястного канала. На ранних этапах возникновения синдрома запястного канала, инфильтрация срединного нерва местным анестетиком и глюкокортикоидом приносит значительное облегчение. УЗИ-навигация поможет расположить иглу глубже ретинакулюма, в непосредственной близости от срединного рис. 12 “Срединный нерв” 458-00-00 www.spbpainclinic.ru Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru 9 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» нерва, в тоже время предотвращая введение препарата в сухожилие или интраневрально. Кроме того, ультразвуковая диагностика сопоставима по чувствительности и специфичности с электронейромиографией, облегчая диагностику синдрома запястного канала. Рисунок12. Трапециевидно-метакарпальный сустав. Для этого сустава верно все, сказанное выше об акромиально-ключичном суставе. Распространённым осложнением слепого интраартикулярного введения партикулярных стероидов является некроз подкожно-жировой клетчатки, что делает ультразвуковую навигацию разумной альтернативой слепому введению Кроме того, ультразвук поможет локализовать лучевую артерию, которую легко повредить. Для того, чтобы облегчить пункцию, как и при пункции вслепую, 25-26 сентября 2015 года, Санкт-Петербург 2D-УЗИ и допплер. Применение статических изображений 2D позволяют обнаружить триггерные точки только, если уже произошло локальное повреждение ткани вследствие длительно существующего мышечного сокращения. При этом, согласно данным многих исследований, ТТ выглядят как преимущественно гипоэхогенные зоны веретенообразной или эллиптической формы, возможно, вследствие сопровождающего повреждение отека. При применении данной техники диагностика не облегчается и не становится специфической, т.к. сходные изменения УЗИизображений были выявлены у пациентов с фибромиалгией при сканировании тендерных (не ТТ!) точек. Вариабельность исследований, проведенных разными операторами, анизотропия мышц и фасций, сложность визуализации глубоких структур привели к необходимости поиска других методов, позволяющих повысить диагностическую ценность метода. Одной из таких методик является Local Twitch Response, резкое непроизвольное мышечное сокращение вследствие реализации безусловного спинального рефлекса. Когда игла попадает в активную триггерную точку, при ультразвуковом сканировании можно зарегистрировать рефлекторное мышечное сокращение. Хотя LTR легче выявляется при пункции поверхностных ТТ, техника показала некоторые преимущества по сравнению со стандартной методикой исследования глубоких мышц. рис. 13 “Запястно-пястный сустав большого пальца кисти” оттягивают большой палец с целью идентифицировать сухожилие длинного аддуктора большого пальца, проводя пункцию медиальнее, между карпо-метакарпальными ладонными и дорзальными связками. Если визуализируется капсула сустава, это значительно облегчит пункцию. Рисунок 13. 5. Ультразвук и эластография при миофасциальной боли. Другим феноменом, который можно исследовать с помощью ультразвука, являются нарушения локального кровотока рядом с триггерной точкой. В режиме Допплер и Цветной допплер возможно провести оценку изменений характера и направление кровотока в интересующей мышце. При нарушении кровотока на входе в мышцу, как при постоянной контрактуре, могут быть выявлены нарушения кровотока в систолической, диастолической или в обеих фазах. Была предложена шкала оценки нарушений локального кровотока: (0) нормальный артериальный кровоток в мышце, (1) усилен диастолический кровоток, (2) волна с высоким сопротивлением кровотоку, ассоциированная с ретроградным диастолическим кровотоком. Предварительные результаты говорят о значительном превышении пиковой систолической скорости кровотока и снижении пиковой диастолической скорости по сравнению с латентными ТТ и нормальными мышцами. Эластография В любой своей модификации – от вибрационной полуколичественной деформационной до современной, позволяющей давать количественную оценку, определяющую угловую скорость распространения деформации shear-wave эластографии, методика позволяет измерять локальную ригидность ткани до и после воздействия на ткань вибрацией, компрессией-декомпрессией, или аккустическими микроимпульсами низкой энергии. Данные показатели представляются очень важными с точки зрения исследования мышечной ткани. Триггерные точки (ТТ) являются характерной чертой при миофасциальных болевых синдромов. ТТ представляют собой зоны раздражения мышечной ткани и фасций, чувствительные к нажатию и компрессии и вызывающие появление отражённой боли. В клинической картине присутствует ограничение объема движений, усталость, нарушения мышечной координации и вегетативная симптоматика. Физикальный осмотр необходимо проводить, соблюдая правила осмотра пациента при миофасциальном болевом синдроме. Однако, если ТТ расположены в глубоких мышечных слоях, диагностика ТТ становится затруднительной даже для опытных врачей. Степень сенсибилизации мышечных ноцицепторов может объяснить различие между активными (спонтанная боль) и латентными (боль только при надавливании) ТТ. Классическая теория формирования ТТ объясняет формирование ТТ длительным растяжением мышечных волокон, сопровождающимся компрессией сосудов, приводящей к «энергетическому кризису», формированием патологического замкнутого круга и сенсибилизацией нервной системы. Ультразвуковое исследование, сопровождающееся, или нет, элластографическим исследованием, считается одним из методов, помогающим обнаружить триггерные точки. Для этого исследуют локальную ригидность мышечной ткани и нарушения регионального кровотока. 10 Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru рис. 14 “Эластография” Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru 11 IV ежегодный международный научно-практический Семинар «Интервенционные методы лечения хронической боли» Вибрационная эластография – дешевый метод, позволяющий получить качественную информацию о состоянии мышечной ткани, включая глубокие слои. Технология проста и применима у большинства аппаратов УЗИ. Во время проведения исследования в В-режиме со включенным режимом энергетического допплера на кожу рядом с исследуемой структурой устанавливают дополнительный источник вибрации частотой около 100 Гц. Исследуемые структуры будут вибрировать с частотой, более-менее зависящей от ригидности ткани, что будет приблизительно соответствовать картине, полученной на допплеровском изображении, рисунок 14. При проведении компрессионной эластографии трансдьюсером проводят повторяющееся сдавление ткани, вызывающее механическую деформацию зоны интереса. После сопоставления изображений, полученных в базовом В- режиме реального времени, формируется изображение, на котором разными цветами показана степень полученной деформации (ригидности) ткани, что позволяет провести количественную оценку ригидности интересующих структур. Полученные результаты во многом зависят от точности действий оператора. При проведении количественной эластометрии с помощью измерения угловых волн деформации, низкоэнергетические микроимпульсы распространяются перпендикулярно направлению пучка ультразвуковых волн. Эти волны образуются независимо от механической деформации, необходимой для осуществления предыдущей методики, что делает метод независимым от погрешности работы оператора. Поскольку затухание волны происходит в 10.000 раз быстрее, чем обычных ультразвуковых волн, необходимо проникновение в ткань на некоторую глубину для получения качественной информации и изображения. Полученные данные не только имеют цветную кодировку, но и могут быть интерпретированы в системе Си (эластичность в kPa и скорость распространения волны в см/секунду). С помощью последней методики было продемонстрировано четкое снижение сегментарной ригидности в триггерных точках трапециевидной мышцы при переходе пациента из положения «сидя (расслабленном)» в положение «лежа на животе». Кроме того, сухая пункция этих же ТТ продемонстрировала значительное количественное снижение ригидности, выраженное в kPa даже в положении сидя и совпадавшее с изменением клинической картины. рис. 15 “Подфасциальная блокада” 12 Обнаружив триггерную точку, мы можем пунктировать ее по классической методике, а также используя технику межфасциальных инъекций. Эта техника, требуя использования ультразвуковой навигации, позволяет вводить местный анестетик в межфасциальное пространство, разделяя спайки и проводя десенсибилизацию ноцицепторов во множестве локализованных здесь. Методика позволяет достичь более продолжительной аналгезии, в то же время нанося меньшее повреждение мышечной ткани. Рисунок 15. Клиника лечения боли «МЕДИКА», пр. Луначарского, д. 49, (812) 458-00-00 www.spbpainclinic.ru