Аллергические заболевания в детском возрасте
реклама
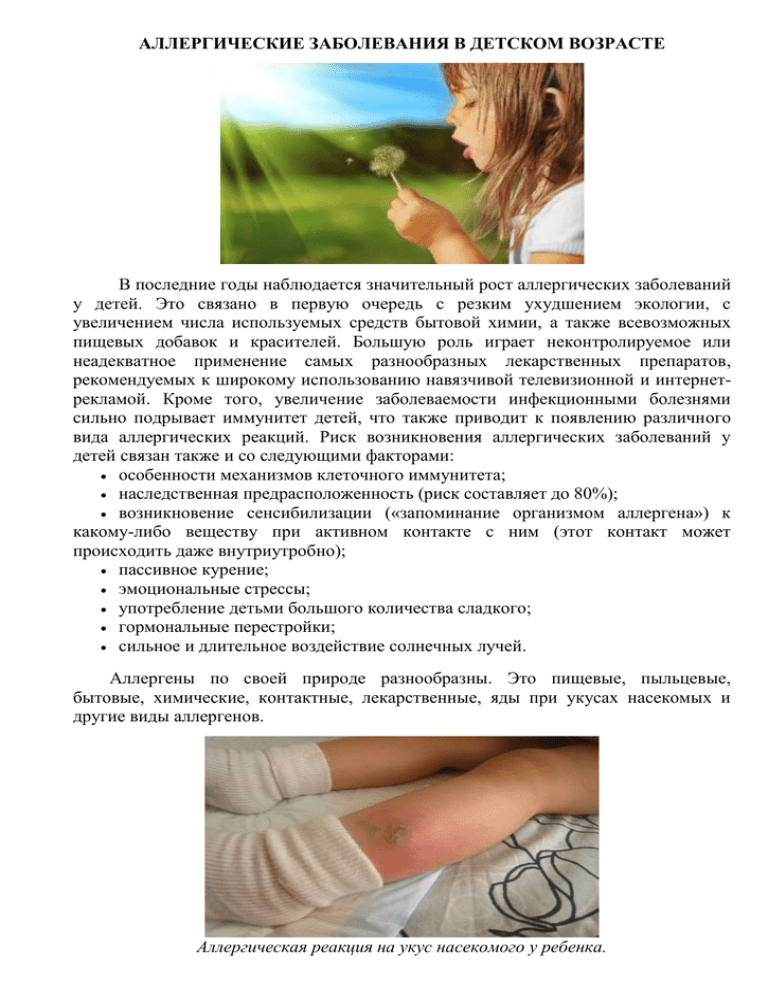
АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ В ДЕТСКОМ ВОЗРАСТЕ В последние годы наблюдается значительный рост аллергических заболеваний у детей. Это связано в первую очередь с резким ухудшением экологии, с увеличением числа используемых средств бытовой химии, а также всевозможных пищевых добавок и красителей. Большую роль играет неконтролируемое или неадекватное применение самых разнообразных лекарственных препаратов, рекомендуемых к широкому использованию навязчивой телевизионной и интернетрекламой. Кроме того, увеличение заболеваемости инфекционными болезнями сильно подрывает иммунитет детей, что также приводит к появлению различного вида аллергических реакций. Риск возникновения аллергических заболеваний у детей связан также и со следующими факторами: особенности механизмов клеточного иммунитета; наследственная предрасположенность (риск составляет до 80%); возникновение сенсибилизации («запоминание организмом аллергена») к какому-либо веществу при активном контакте с ним (этот контакт может происходить даже внутриутробно); пассивное курение; эмоциональные стрессы; употребление детьми большого количества сладкого; гормональные перестройки; сильное и длительное воздействие солнечных лучей. Аллергены по своей природе разнообразны. Это пищевые, пыльцевые, бытовые, химические, контактные, лекарственные, яды при укусах насекомых и другие виды аллергенов. Аллергическая реакция на укус насекомого у ребенка. Пищевая аллергия – одна из самых распространенных форм аллергических реакций у детей. Очень часто наблюдается аллергия к коровьему молоку, особенно в случаях избыточного употребления матерью во время беременности молочных продуктов. К факторам риска возникновения пищевой аллергии у детей относятся также: наследственность, позднее прикладывание к груди, раннее искусственное вскармливание, нерациональное введение прикорма, дефициты микроэлементов, воспалительные заболевания органов желудочно-кишечного тракта. Пищевая аллергия у детей проявляется уже в самом раннем возрасте, поскольку в это время органы желудочно-кишечного тракта наиболее уязвимы. Проявления пищевой аллергии: поражения глаз (отеки, конъюнктивиты); боли в животе приступообразного характера, частые срыгивания, рвоты, расстройства стула; поражения кожи (опрелости в паховых областях, диатез, покраснения и шелушения щек); поражения нервной системы; острые анафилактические реакции. При появлении у ребенка симптомов пищевой аллергии необходимо обратиться к детскому аллергологу-иммунологу, чтобы выявить природу аллергена, получить рекомендации по правильному питанию больного ребенка, назначить соответствующую диету и необходимую лекарственную терапию. Аллергия дыхательных путей появляется у ребенка при контакте с аллергенами, распространяющимися воздушным путем, – пыль, пыльца растений, летучие химические вещества. Одной из форм такого рода аллергий является поллиноз (сенная лихорадка) – возникновение воспалительного процесса в слизистых оболочках дыхательных путей и в глазах в результате воздействия пыльцы растений. Заболевание протекает ежегодно в одно и то же время. Причина – в повреждении слизистых оболочек, дыхательных путей, через которые и проникают молекулы аллергенов. Календарь цветения в Российской Федерации Существует перекрестная общность аллергенов между пыльцой и пищевыми продуктами. Например, у березовой пыльцы – с абрикосами, яблоками, орехами и вишней; у пыльцы одуванчика, полыни и подсолнуха – с арбузами, дыней, медом, маргарином, подсолнечным маслом, халвой, картофелем. Повышенная чувствительность к пыльце растений часто сочетается с аллергией на шерсть животных, домашнюю пыль. Аллергический ринит (хроническое воспаление слизистой оболочки носа) может быть как сезонным, так и круглогодичным и встречается у детей после 6-7 лет. Возникает под действием различных аллергенов, содержащихся в воздухе: пыльца, бытовые аллергены (источники – пыль, животные, насекомые, плесени, домашние растения, грибки). Возникает затрудненное носовое дыхание, ринит, зуд в носу, чихание, снижение обоняния, головная боль, нарушение сна. Лечение поллиноза и аллергического ринита включает удаление аллергенов, специфическую иммунотерапию, лекарственную терапию антигистаминными препаратами. Крапивница – это острая аллергическая реакция, возникающая при повторном контакте ребенка с аллергеном, к которому в его организме уже сформировалась сенсибилизация (привыкание). При крапивнице у детей очень быстро появляются зудящие волдыри (иногда очень большие по площади, сливающиеся между собой), бледные в центре и гиперемированные по краям. Отек Квинке (гигантская крапивница) характеризуется отеком кожи, подкожной клетчатки, слизистых оболочек дыхательных путей, кишечника и других органов. Чаще всего крапивница и отек Квинке вызываются продуктами питания, пищевыми добавками, лекарственными препаратами, укусами насекомых, паразитами и инфекциями (вирусы, в т.ч. гепатита В и С, бактерии, грибы). Отек Квинке для детей очень опасен, поскольку при поражении дыхательной системы, гортани возникают удушье и асфиксия, а при поражении органов желудочно-кишечного тракта – даже кишечная непроходимость. Крапивница и отек Квинке могут быть предвестниками анафилактического шока. Оба заболевания требуют незамедлительной реакции со стороны родителей и детских аллергологов-иммунологов. Необходимо безотлагательно удалить аллерген из окружения ребенка, применять активированный уголь, соблюдать низкоаллергенную диету, принимать (по рекомендации детского аллерголога-иммунолога) антигистаминные препараты. Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, характеризующееся повышением бронхиальной гиперактивности и сопровождающееся приступами одышки, удушья, кашля, свистящего дыхания. Природа бронхиальной астмы может быть атопической (вызывается аллергенами, присутствующими в воздухе, в лекарственных препаратах, в продуктах питания), инфекционно-атопической (инфекции, ОРЗ) и смешанной. Причиной обострения бронхиальной астмы могут быть также эмоциональные стрессы, высокая физическая нагрузка, холодный воздух. У детей раннего возраста бронхиальная астма может вызывать ночные приступы кашля, от которых ребенок просыпается, а также затяжные повторные обструктивные синдромы при ОРЗ. Бронхиальная астма часто сочетается с аллергическим ринитом. Периоды обострения бронхиальной астмы сменяются периодами ремиссий. Приступы и бронхоспазмы при бронхиальной астме устраняются с помощью лекарственных препаратов – бронхолитиков: применяют препараты неотложной терапии в виде аэрозолей-ингаляторов. При инфекционно-атопической бронхиальной астме для подавления действия болезнетворных бактерий могут применяться антибиотики. Эффект лечения бронхиальной астмы у детей в значительной степени зависит от выполнения рекомендаций детского аллерголога-иммунолога. Лекарственную аллергию могут вызвать антибиотики, чаще пенициллинового ряда (пенициллин, ампициллин, оксациллин), сульфаниламидные препараты (бисептол, гросептол, бактрим), которые часто и не всегда обоснованно используются при лечении простудных заболеваний верхних дыхательных путей. Проявления лекарственной аллергии многолики – от разнообразных кожных высыпаний до анафилактического шока. Анафилактический шок – самое тяжелое проявление аллергии, общая реакция всего организма на контакт с аллергеном. При анафилактическом шоке начальное возбуждение сменяется угнетением центральной нервной системы, бронхоспазмом и резким снижением артериального давления. Как правило, анафилактический шок – это реакция на продукты питания сразу после их употребления или проявление лекарственной аллергии в ее самой тяжелой форме. При возникновении клиники анафилактического шока, при отеке гортани необходима срочная госпитализация ребенка в реанимационное отделение. Помните! При лечении любой формы аллергии у детей прежде всего необходима консультация педиатра и детского аллерголога-иммунолога. Только врач может назначить адекватную лекарственную терапию, включающую антигистаминные средства, стабилизаторы мембран клеток, кортикостероиды. Поскольку все эти препараты достаточно сильного действия и имеют множество побочных эффектов, применять их самостоятельно не рекомендуется. Но родители обязаны знать, что первым шагом с их стороны должно быть максимальное ограничение контакта с аллергеном и удаление его из организма ребенка. Детская поликлиника № 1 ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова»